Плексит плечевого сустава: симптомы, лечение, диагностика
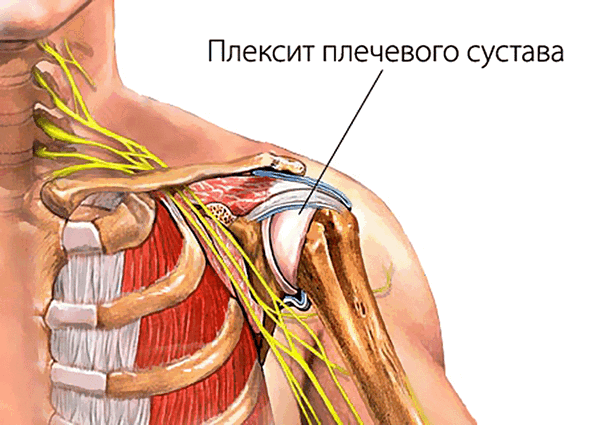
Плекситом, или плексопатией, называется воспаление пучка спинномозговых нервов, вызванное рядом причин. Плечевой плексит – это воспалительное заболевание плечевого сплетения, иногда затрагивающее и шейное в силу близости расположения. Диагностируется плексит плечевого сустава у пациентов всех возрастных групп. При отсутствии лечения может приводить к полному обездвиживанию плечевого сустава и всей руки.
Каким бывает плексит плечевого сплетения
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
По локализации плексопатия может быть право- или левосторонней, также нередок двусторонний плексит.
Своим появлением плексит обязан влиянию внутренних и внешних факторов, в зависимости от которых его разделяют на следующие типы:
- Травматический, вызванный повреждением плечевого нервно-сосудистого пучка при переломах, вывихах, растяжениях связок плечевого сустава. К этой же форме относится плексит, полученный новорожденным в момент осложненного прохождения через родовые пути при патологических родах. Травматическим также считается плексит, полученный в результате воздействия профессиональных провоцирующих факторов.
- Инфекционный, когда на нервное волокно воздействуют токсины инфекций – туберкулеза, вирусов герпеса, гриппа, цитомегаловирусов.
- Инфекционно-аллергический, появляющийся при реакции на введенную вакцину.
- Токсический. Этот вид патологии плечевого сплетения возникает при отравлении алкогольными суррогатами, солями ртути и тяжелыми металлами.
- Дисметаболический, сопровождающий эндокринные нарушения – сахарный диабет, подагру, заболевания щитовидной железы.
- Компрессионно-ишемический, механизм которого заключается в сдавлении нервно-сосудистого пучка из-за нахождения плеча в долгом нефизиологичном положении – при неграмотной иммобилизации травмированной руки, в наркотическом состоянии после операционного лечения, при применении неправильно подобранных костылей. Также нервы могут быть сдавлены опухолями сустава и околосуставной области, увеличенными лимфоузлами, гематомой после травмы. Неправильная осанка тоже может быть причиной этой формы плечевого плексита.
Кроме перечисленного, плексит плечевого сустава может быть вызван также остеохондрозом шейного и грудного сегментов позвоночника, когда деформированные тела позвонков сдавливают корешки спинномозговых нервов; аневризмами артерий в районе плеча, частым и длительным переохлаждением, реберно-ключичным синдромом (когда образуются дополнительные шейные ребра), гиперабдукционным синдромом (при резком отведении плечевого сустава защемляется нервный пучок).
Как протекает плексит плечевого сплетения
Течение плексита укладывается в две стадии:
- Невралгическую, когда симптомы включают боль в коже и мышцах, усиливающуюся при движении.
- Паралитическую, когда боль сменяется мышечной слабостью, отеком, атрофией тканей. Эта стадия обычно наступает при отсутствии лечения первоначальных признаков.
Клиническая картина плексита плеча включает следующие симптомы:
- сильные боли в плечевом суставе в покое и при движении, даже небольшом. Боль может быть приступообразной, с отдачей в верхнюю конечность и область ключицы;
- атрофия тканей выражается в отечности и побледнении кожи, кожный покров около сустава становится холодным, синюшным, блестящим, ногти ломкие, наблюдается повышенная потливость ладоней.
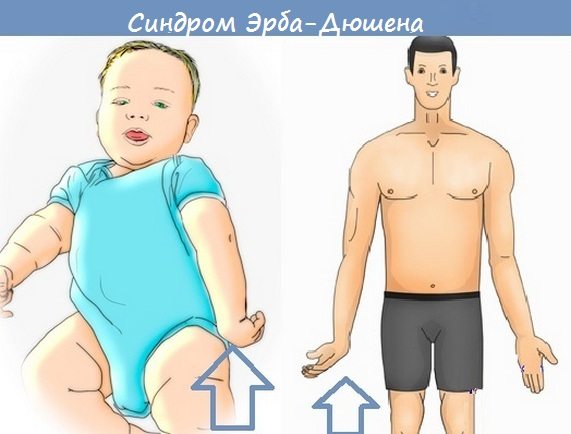
- сокращение чувствительности наружной поверхности руки при параличе Эрба-Дюшена и внешней – синдром Клюмпке-Дежерина;
- мышцы верхней конечности ослаблены, вплоть до невозможности нормально поднять руку, двигать ею, также наблюдается нарушение моторики кисти, из-за чего становится трудно выполнять обычные бытовые задачи;
- из симптомов, на первый взгляд, не ассоциированных с плечевым суставом, отмечены следующие: затрудненное дыхание и сильная икота, если задет диафрагмальный нерв, изредка — суженный зрачок и запавшее глазное яблоко на пораженной стороне.
По локализации боли плексит плечевого сустава разделяется на:
- Верхний, когда боль ощущается в надключичной области.
- Нижний, с болевыми явлениями в локтевом суставе, предплечье и кисти руки.
- Тотальный – с захватом всей области плеча и руки.
Если признаки плексопатии двусторонние, это вызывает практическую беспомощность пациентов и их зависимость от близких людей. При отсутствии лечения плексит плечевого сустава переходит в восстановительную стадию, длящуюся около года, при этом функции нервного волокна могут полностью не восстанавливаться, что в итоге становится причиной стойких парезов, контрактур, мышечной атрофии.
Диагностика плексита плечевого сплетения
Диагностика заболевания достаточно сложна, поэтому подразумевает применение перечня методов:
- опрос и визуальный осмотр на врачебной консультации;
- нейромиография и электромиография;
- МРТ и компьютерная томография;
- УЗИ и рентгенография суставов;
- анализ крови.
Диагностикой и последующим лечением плексита плеча занимается невропатолог. Чтобы дифференцировать плексит плечевой от других его типов и похожих проявлений других заболеваний, к диагностике могут привлекаться травматолог, гинеколог, уролог, а также проводятся рентгенография позвоночника, УЗИ внутренних органов.
Подробнее о воспалении плеча, а также о том, как определить плексит у себя, рассказывает Елена Малышева:
Лечение плексита плечевого сплетения
Лечение этого заболевания проводится обычно консервативными методами. В первую очередь, рекомендуется фиксация больного плеча гипсовой лангетой или бандажом с целью обеспечить ему неподвижность.
Лечить плексопатию необходимо медикаментозным путем, когда пациенту назначается ряд препаратов для устранения симптомов воспаления нерва:
- обезболивающие препараты. В их числе — Анальгин, Оксадол, Аспизол, блокады новокаином;
- нестероидные противовоспалительные средства на основе диклофенака, индометацина, нимесулида и других. Применяться они могут как в форме таблеток и инъекций, так и мазей для локального воздействия на очаг боли;
- витамины группы B, А, С, Е в виде препаратов Нейровитан, Мильгамма, Аевит и других;
- антихолинэстеразные вещества, для улучшения нервно-мышечной передачи. В их числе — Калимин, Прозерин, Инвалин;
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
- средства, снимающие отек – мочевина, Манит;
- препараты, улучшающие питание тканей – Никотиновая кислота, Лидаза, Неробол, Оротат калия;
- лекарства для стимуляции микроциркуляции крови — Компламин и Трентал.
После стихания острых явлений и в реабилитационном периоде пациенту назначается курс восстановительного лечения, включающий физиотерапевтические методы и мануальные техники:
- Рефлексотерапия, чаще всего акупунктура.
- Электрофорез, фонофорез, УВЧ, криотерапия, магнитотерапия, динамические токи, озокерит, бальнеотерапия и другие методы лечения.
- Гирудотерапия.
- Массаж и лечебная гимнастика.
Главврач, доктор с большим опытом Никонов Н. Б. и его пациентка рассказывают об эмендическом массаже при плексите:
Лечебная гимнастика при грамотном и своевременном использовании может дать хороший эффект и ускорить восстановление. Выполняются упражнения сидя или стоя и включают примерно следующие движения:
- сведение и разведение лопаток при расправленных плечах;
- подъем и медленное опускание плеч;
- круговые вращения в плечевом суставе с согнутыми в локтях и руками, разведенными в стороны;
- боковые наклоны туловища с круговыми вращениями в суставе вперед и назад;
- сгибание и разгибание рук в локтях с наклоном тела вперед;
- разворачивание ладоней вверх и вниз при прямых руках.
Упражнения выполняются, не торопясь, 8-12 раз, с постепенным увеличением повторений до 20-25 раз. Курс гимнастики рекомендуется согласовать с врачом.

Лечение может быть также хирургическим, путем пластики нерва, при показаниях – опухолях, гематомах, посттравматический плексит также лечится операцией, учитывая наличие костных осколков при переломах, выраженных контрактур при запущенном заболевании.
Народные средства
Лечить плексит народными средствами можно совместно с комплексом медикаментозных средств и физиотерапевтических методов лечения. Обычно для снятия боли и отека используются рецепты растирок и мазей:
- вазелин (¼ стакана) смешивается с измельченными травами: зверобоем, хмелем и донником. Этой смесью растирается больное место 3-4 раза в сутки;
- мед 0,5 стакана смешивается с измельченными листьями алоэ, корнем хрена, алтеем и адамовым корнем. Состав заливается 0,5 литра водки и настаивается трое суток. Настой втирается в область больного сустава 3 раза в день;
- измельчить и залить кипятком корень дягиля, настоять смесь 2 часа. Растирать несколько раз в день;

- свиной жир смешивается с прополисом, в соотношении 50-100 гр на 3-6 г, смесью натирать больную руку;
- скипидар, нашатырный спирт и яйца смешиваются в соотношении 30 мл на 30 мл на 2 шт. (яйца предварительно взбить в пену), этой смесью натирать пораженное место перед сном;
- измельченная кора ивы заливается кипятком на 2 часа, процеживается. Этот настой используется для согревающих компрессов на область сустава;
- в качестве растирания может использоваться спиртовый настой мумие.
Также эффективными народными средствами лечения плексита в домашних условиях считаются травяные ванны и отвары для приема внутрь. В перечень полезных трав, кроме перечисленных, входят мята, ромашка, душица, кора дуба, листья смородины.
Плексит, обусловленный родовой травмой, необходимо предотвращать еще до его проявлений. Детям назначается ЛФК, средства для укрепления иммунитета, уделяется внимание рациону.
Врач-ревматолог, академик Евдокименко рассказывает, как посредством гимнастики и простых упражнений вылечить боль в плечах:
Плечевая плексопатия. Причины, симптомы, лечение.

Плечевая плексопатия — что это такое? Это достаточно серьезное неврологическое заболевание. На самом деле, термин этот не совсем точный (народное название). Полный диагноз будет звучать как Плексопатия плечевого сплетения или брахиоплексопатия. Такое заболевание относится к воспалительным и встречается одинаково часто у пациентов любого возраста и пола. При его возникновении поражаются нервы, отвечающие за чувствительность и подвижность наших рук.
Если вовремя не распознать и не принять меры по лечению брахиоплексопатии, то последствия могут быть самыми печальными вплоть до инвалидности, но об этом мы поговорим чуть позже, а сейчас рассмотрим основные виды, симптомы и лечение.
Виды плечевой плексопатии
Человеческое плечо, если рассматривать его как совокупность суставов, мышц и нервов — достаточно сложная структура. Соответственно медики выделяют несколько видов плексопатии плечевого сплетения:
- Синдром Эрба (паралич дельтовидной мышцы), он же акушерский паралич или проксимальный верхний паралич.
Основной симптом — невозможность отвести руку в сторону. Появляется у новорожденных из-за определенных действий акушера во время родов. Действия эти предпринимаются только в том случае, когда ребенок не может «выйти» самостоятельно, а применить метод кесарева сечения уже невозможно. Соответственно, акушер должен помочь ребенку принять правильное положение. При этом может произойти растяжение верхнего ствола плечевого сплетения, травма лестничных мышц. Но это только одна из причин его появления, правда самая распространенная. К другим, менее распространенным причинам можно отнести травмы плеча в следствие сильного удара сверху или сильного рывка за руку, проникающие ранения в плечевое сплетение.
Лечение заболевания начинают с консервативных методов — обезболивающие препараты, препараты для улучшения кровоснабжения и препараты для улучшения проведения нервных импульсов. Хорошо помогают физиопроцедуры (электрофорез или УВЧ). Не стоит забывать и про регулярные занятия лечебно-профилактической физкультурой. - Паралич двуглавой мышцы.
Основной симптом — невозможность или трудности при сгибании руки в локтевом суставе. - Паралич надостной и подостной мышц.
Основной симптом — поскольку данные мышцы расположены в районе лопаток, их повреждение или утрата подвижности делают невозможным такие движения как расправление плеч или выпрямление спины.
Если случай тяжелый и воспалены (повреждены) все нервы плеча, то наступает полный паралич руки. При этом наступает атрофия мышц руки и постепенное ее «усыхание». Пропадает чувствительность.
Причины плечевой плексопатии
Как и у большинства невритов, причинами возникновения плексопатии плечевого сплетения могут являться:
- Повреждения плеча в следствие механического воздействия (сильный ушиб или последствия аварии)
- У маленьких детей плечевая плексопатия может являться следствием родовой травмы
- Различные опухоли и новообразования, которые при своем появлении и увеличении защемляют ответственный за иннервацию руки нерв.
- Длительное ношение тяжелых предметов на одном плече ( так называемый «Рюкзачный паралич» )
К сожалению, не всегда получается однозначно выявить причину возникновения плексопатии, что серьезно осложняет лечение болезни. У многих людей она развивается в течении длительного срока времени и практически без симптомов
Плечевая плексопатия — симптомы
Первое, на что стоит обратить внимание — периодические боли в руке. Причем характер боли волнообразный. Боль усиливается, если пациент пытается повернуть или наклонить голову или пошевелить рукой. Болевые ощущения не постоянны. Могут полностью исчезать на несколько дней. Периодически возникают неприятные ощущения в области шеи и затылка. Через некоторое время пациент замечает, что ему трудно держать голову (начинается ослабление мышц шеи).
Еще одним из побочных симптомов могут являться приступы икоты в следствие раздражения диафрагмального нерва, который располагается рядом с плечевым сплетением.
Диагностика брахиоплексопатии
Как мы уже говорили, брахиоплексопатия, это серьезное заболевание. Правильный диагноз сможет поставить только врач-невролог. Предварительный диагноз можно составить при первичном опросе и осмотре пациента. Но для получения более точных данных придется прибегнуть еще и к другим методам:
 Один из способов диагностики.
Один из способов диагностики.
- Электронейромиография (ЭНМГ) — процедура, позволяющая оценить состояние нерва и выявить степень его поражения.
- Магнитно-резонансная томография (МРТ) области плечевого сплетения
- Ультразвуковое исследование (УЗИ) больного участка
Лечение плечевой плексопатии
На начальной стадии развития плечевой плексопатии необходимо устранить болевые ощущения у пациента. Для этого ему прописывают обезболивающие препараты, такие как анальгин или аспизол. При сильных болях возможна новокаиновая блокада.
Если уже ощущается определенная слабость в мышцах или утрата подвижности руки — используют Прозерит или Галантомин
Не помешают и препараты, содержащие витамин B
витамины группы B играют большую роль в неврологии поскольку обладают иммуностимулирующим и антиоксидантным действием. витамины В1, В6, В12 способны уменьшать интенсивность боли
Хорошие результаты показывают физиотерапевтические процедуры и лечебно-профилактическая физкультура (ЛФК)
Для всех, кто интересуется кодом МКБ — плечевая плексопатия в разделе МКБ-10: G54.0
Плексит: принципы физиолечения

Плексит (плексопатия) – группа заболеваний, характеризующаяся поражением нервных сплетений. Проявляется двигательными, чувствительными и вегетативными расстройствами в зоне иннервации этого сплетения. Плексопатия может быть шейной, плечевой и пояснично-крестцовой. Чаще встречаются последние два вида. Поражение может быть односторонним или двухсторонним. Данная патология является достаточно распространенной в наше время.
Причины возникновения
- Травматическое повреждение нервных сплетений (в быту, на производстве, при занятиях спортом, дорожно-транспортных происшествиях, огнестрельные и ножевые ранения, в результате оперативных вмешательств, высоко наложенного жгута на длительный срок, после инъекций).
- Сдавление опухолью.
- Инфекции (туберкулез, бруцеллез).
- Интоксикации (солями тяжелых металлов).
- Введение сывороток или вакцин.
- Васкулиты.
- Нарушение обмена веществ (при сахарном диабете, подагре).
- Переохлаждение.
Повышается вероятность заболевания у лиц, страдающих остеохондрозом и имеющих нарушения осанки.
Шейная плексопатия
Поражение шейного нервного сплетения характеризуется параличом шейных мышц, болью и расстройством чувствительности в затылочной, шейной, ушной области, а также нарушением дыхания. Больные не могут повернуть шею, наклонить голову, громко говорить и кашлять, их беспокоит навязчивая икота.
Плечевая плексопатия

Заболевание характеризуется нарушением иннервации плечевого пояса и верхней конечности. С этим связано возникновение симптомов болезни (слабость и атрофия мыщц, снижение рефлексов, чувствительные и трофические расстройства). В патологический процесс могут вовлекаться все нервные волокна плечевого сплетения или изолировано верхний и нижний нервные стволы, входящие в его состав. При полном поражении плечевого сплетения развивается парез или паралич верхней конечности и ее анестезия или гипостезия. Больных беспокоит боль в области надплечья, плечевого сустава, невозможность двигать рукой.
Если поражаются только волокна верхнего ствола, то возникает слабость и атрофия проксимальных мышц плеча. В этом случае больные жалуются на боль по наружной поверхности плеча, невозможность отведения плеча и сгибания руки в локтевом суставе. Характерно определенное положение конечности – рука развернута внутрь и разогнута в локтевом суставе, плечо опущено.
Если поражается нижний нервный ствол, то развивается паралич и атрофия мышц кисти. Боль и снижение чувствительности появляется по внутренней поверхности предплечья и кисти. Затрудняются движения пальцами и кистью, при этом движения в плечевом и локтевом суставах в полном объеме. Может наблюдаться симптом Горнера (сужение зрачка, опущение века, уменьшение потоотделения на лице).
Пояснично-крестцовая плексопатия
Данная патология проявляется слабостью и нарушением чувствительности в нижних конечностях, области промежности, атрофическими изменениями мышц тазового пояса и ног, снижением коленного и ахиллова рефлекса. Больные жалуются на боль в поясничной области, ягодицах, тазобедренном суставе, которая отдает в ногу. Могут появляться различные трофические расстройства и отеки. При двухстороннем поражении имеют место тазовые расстройства (недержание мочи, нарушение дефекации).
Диагностика

Диагноз базируется на клинических проявлениях плекситов, истории болезни, неврологического осмотра. Проводится дифференциальная диагностика с заболеваниями суставов, позвоночника. Дополнительно для подтверждения диагноза и уточнения причины заболевания назначаются следующие обследования:
- общеклиническое лабораторное исследование (анализы крови и мочи, биохимия);
- электронейромиография;
- рентгенография органов грудной клетки (при шейных и плечевых плекситах);
- УЗИ органов брюшной полости (при пояснично-крестцовом плексите);
- компьютерная томография;
- МРТ.
Лечение
Лечебная тактика зависит от причины плексопатии. В остром периоде конечности необходим покой, с этой целью рекомендуется ее иммобилизация. При сдавлении, травматическом повреждении проводится хирургическое лечение. Если после травмы восстановление функций не наступает в течение 4-5 месяцев, то проводятся реконструктивные операции с целью восстановления целостности сплетения. В других случаях терапия является симптоматической, обязательно включает лечение основного заболевания. Назначаются анальгетики (нимесулид, диклофенак, ибупрофен), кортикостероиды коротким курсом, витамины и средства, улучшающие кровообращение. Рекомендуется раннее начало пассивных и активных движений в суставах, на восстановительном этапе — занятия лечебной физкультурой.
Физиолечение
Физиотерапевтические воздействия помогают уменьшить проявления болезни, снять воспаление, ускорить восстановительные процессы, повышают эффективность проводимой терапии.
Основные методы физиотерапии, применяемые для лечения плекситов:
- Лекарственный электрофорез с анальгетиками, противовоспалительными средствами.
- Фонофорез гидрокортизона.
- УВЧ-терапия (уменьшает боль и воспаление, улучшает питание тканей, а также функционирование нервной системы).
- Магнитотерапия (повышает процессы регенерации тканей, также понижает боль).
- Диадинамотерапия (активирует кровообращение, обмен веществ, уменьшает периневральный отек и воспаление, ослабляет боль, повышает выброс эндорфинов).
- Лазеротерапия (противовоспалительный эффект, стимуляция регенерации).
- Лечебный массаж (способствует восстановительным процессам, улучшает эластичность связочного аппарата и подвижность суставов, трофику тканей).
- Парафиновые и озокеритные аппликации (ускоряют восстановление после болезни, улучшают кровообращение, оказывают обезболивающее действие).
- Бальнеотерапия (применяют сероводородные, углекислые, радоновые ванны в период восстановления).
- Грязелечение (нормализует нервные процессы в организме, обезболивает).
- Электромиостимуляция (способствует восстановлению нервной регуляции мышечных сокращений, повышает силу мышц).
- Иглорефлексотерапия (воздействие на биологически активные области организма способствует уменьшению болевых ощущений, воспалительного процесса).
Заключение
Плекситы — это заболевания, которые сложно лечатся и доставляют больному определенный дискомфорт. Данная патология приводит к утрате трудоспособности и самообслуживания на какой-то промежуток времени и требует правильного лечения. Выбрать метод терапии плексита поможет врач. Он сделает это, учитывая причину данной патологии и индивидуальные особенности организма больного. При отсутствии своевременного адекватного лечения на всю жизнь могут сохраняться стойкие остаточные неврологические явления (парезы, параличи), нарушение мелкой моторики пальцев рук, расстройства чувствительности. Это приводит к невозможности выполнения некоторых видов работ. Вот поэтому при появлении первых симптомов болезни нужно не заниматься самолечением, а обратиться к специалисту.
Плечевая плексопатия

Нервные стволы, отходя от спинного мозга, образуют несколько сплетений (по латыни – plexus), имеющих определенную локализацию. Так, нижние корешки шейного отдела позвоночника и два верхних грудного отдела объединяются в плечевое сплетение, которое располагается в треугольнике шеи и подмышечной ямке. Это сплетение, левое и правое, охватывает весь плечевой пояс и верхние конечности, чем обеспечивает полноценную работу соответствующих мышечных групп, сухожилий и связок, питание костных и хрящевых структур, а также все виды чувствительности кожного покрова.
Многие неблагоприятные факторы могут изменить состояние нервных волокон плечевого сплетения и уменьшить его функциональность, что неминуемо сказывается на работоспособности руки и проявляется характерными симптомами. Плексопатия плечевого сплетения, а именно так называется эта патология, является полиэтиологичной, то есть к ней могут привести несколько причин.
Причины заболевания
В неврологической практике плексопатия плечевого сплетения, или плексит по старой терминологии, встречается нередко. Она диагностируется в различных возрастных категориях и не зависит от пола. Даже новорожденные дети, травмированные во время родов, могут стать пациентами неврологического отделения с таким проявлением этой патологии, как паралич Эрба.
Все причины и факторы, способствующие формированию плексопатии, можно представить так:
- открытая травма шеи или подмышечной ямки с повреждением нервных волокон плечевого сплетения, которая происходит при ударе режущими предметами, во время дорожно-транспортных происшествий;
- вирусная инфекция, поражающая нервную ткань;
- родовая травма (повреждение нервов у новорожденного, когда акушеры вытягивают его за ручку);
- вывих плеча;
- хроническое травмирование нервных волокон гипертрофированным отростком седьмого шейного позвонка (встречается редко);
- сдавление сплетения извне, например, опухолью или во время медицинских манипуляций (наркоз, лучевая терапия).
Кроме того, встречаются пациенты с плексопатией, у которых причину заболевания установить не удается. Тогда патология называется идиопатической.
Симптомы
Плечевое сплетение сформировано несколькими спинномозговыми корешками, которые затем разветвляются на более мелкие волокна, и каждое из них иннервирует собственную область плеча или верхней конечности. Поэтому при травмах, например, может не произойти тотального поражения всего сплетения, и «из строя выбывают» только отдельные нервные стволы. Из-за этого клиническая картина у каждого пациента всегда бывает индивидуальная, что главным образом выражается в нарушении работы определенных мышц.
Так, если плексопатия затрагивает 5-ый и 6-ой шейные корешки (верхний тип заболевания), то у пациента формируется синдром Эрба, проявляющийся параличом или парезом конкретных мышц (дельтовидной, двуглавой плечевой, супинаторной, надостной, подостной). В результате больной не может согнуть предплечье, отвести и ротировать (вращать) руку, у него «выпадают» рефлексы и исчезает чувствительность верхней трети плеча. Если синдром Эрба развился у новорожденного малыша, то, одновременно с этими симптомами, начинается атрофия мышечной ткани, что выражается в замедлении роста парализованной ручки.
Если посттравматическая плексопатия является следствием поражения 8-ого шейного и 1-ого грудного корешков (нижний тип заболевания), то наблюдается синдром Дежерин-Клюмпке. В этом случае развивается паралич кисти и характерный окулосимпатический синдром (Бернара-Горнера), который будет указывать на возможность полного отрыва указанных корешков от спинного мозга. Тотальная плечевая плексопатия проявляется полным параличом всей верхней конечности и области плеча со стороны пораженного патологией нервного сплетения.
Формирование клинических симптомов плексопатии происходит постепенно, то есть заболевание в своем развитии проходит две стадии: невралгическую и паралитическую.
Невралгический период характеризуется появлением очень сильного болевого синдрома, возникающего сразу после травмы и локализующегося в области шеи или подмышечной ямке. При попытке пошевелить рукой боль резко усиливается, иррадиирует по всей руке и шейно-плечевой зоне.
Через некоторое время, длительность которого зависит от типа плексопатии и поражающего фактора, наступает вторая стадия: паралитическая. Повреждение нервной ткани в этом периоде настолько значительно, что она перестает выполнять все свои функции. В результате развиваются параличи, снижается или исчезает чувствительность кожи, пропадают рефлексы. Как было указано ранее, локализация параличей зависит от поражения определенных нервных корешков, и чем длительнее «не работает» мышечная ткань, тем вероятнее и значительней будет ее дальнейшая атрофия.
Кроме того, присоединяются и сосудистые нарушения, так как функция кровообращения и питания тканей также контролируется нервной системой. При плечевой плексопатии рука на стороне поражения выглядит отечной, пастозной, бледной, на коже начинаются трофические изменения, а потоотделение, как правило, усиливается. В некоторых случаях, из-за развившегося синдрома Бернара-Горнера, у пациента может наблюдаться одностороннее сужение зрачка и углубление глазного яблока в черепную коробку.
Иногда патологический процесс, особенно вирусного происхождения, может распространяться и затронуть шейное сплетение, которое расположено на уровне четырех верхних шейных позвонков по обеим сторонам от позвоночника. В этих случаях боль усиливается и отдает в затылок, движения шеей становятся затруднительными как из-за значительной болезненности, так и благодаря развивающимся мышечным парезам. Эти симптомы сопровождаются увеличением подмышечных и шейных лимфатических узлов, которые при пальпации (прощупывании) становятся болезненными.
Диагностика
Диагностика плечевой плексопатии в некоторых случаях может быть затруднительной, что объясняется схожестью некоторых ее признаков с клинической картиной шейного плексита или полинейропатией, а также распространенностью и «расплывчатостью» болевого синдрома.
Дифференцировать патологию поможет внимательный расспрос пациента с уточнением факта травмы, определение локализации и распространения боли, выяснение интенсивности сухожильных рефлексов и расположения областей кожного покрова, потерявших чувствительность. Наконец, уточнение конкретных мышц, которые уже не выполняют свои функции, помогает диагностировать не только плексопатию плечевого сплетения, но и установить ее тип (верхняя, нижняя, тотальная).
Как правило, данные физикального (внешнего) осмотра предоставляют невропатологу немало информации, но дополнительно назначаются следующие исследования:
- клинический анализ крови, по которому можно предположить инфекционное поражение нервных волокон сплетения;
- анализ спинномозговой жидкости, который уже точно установит вирусную или бактериальную природу патологии;
- рентгенологическое обследование, обязательное при травмах;
- компьютерная томография;
- ультразвуковое исследование;
- магнитно-резонансная томография;
- электронейромиография, позволяющая установить состояние мышечной ткани и периферических нервов.
Все эти способы диагностики необходимы, чтобы определить патологию быстро и правильно, отличить ее от таких сходных заболеваний, как полинейропатия, шейный плексит, полиневрит, корешковый неврит, артрит плечевого сустава, радикулит шейных позвонков. Чем быстрее будет диагностировано заболевание, тем раньше начнется комплексная терапия, тем больше будет надежды на выздоровление у пациента.
Лечение
К сожалению, не во всех случаях удается добиться полного выздоровления, что определяется быстротой обращения за помощью, тяжестью патологии, причинным фактором плексита, возрастом пациента. Но во всех случаях врачами делается все возможное, чтобы лечение было успешным.
Поэтому используется комплекс лечебных методов, состоящий из следующих направлений:
- медикаменты;
- физиотерапия и массаж;
- ЛФК;
- хирургическое вмешательство по показаниям.
Медикаментозное направление представлено обезболивающими, нестероидными противовоспалительными средствами, антибиотиками (при инфекционной природе плексита), поливитаминами, а также препаратами, которые восстанавливают трофику мягких тканей, в том числе нервного волокна.
Физиотерапию и массаж можно начинать, когда у пациента будет полностью купирован болевой синдром. Назначаются грязевые и парафиновые аппликации, электрофорез, лазер, ультразвук, импульсные токи и магнитное поле.
Упражнения лечебной гимнастики направлены на разработку мышц плечевого пояса и руки на стороне поражения. Они вырабатывают гибкость в суставах верхней конечности, тренируют мышечную силу, нормализуют кровообращение.
Если причина плексопатии – это травма, опухоль или костная аномалия, то пациенту проводится операция по коррекции патологического состояния. Следующими этапами лечения станут назначение медикаментов, физиотерапия и ЛФК.
Несмотря на комплексную терапию, шейно-плечевая плексопатия может рецидивировать. Поэтому пациент должен еще очень длительное время выполнять врачебные рекомендации, заниматься гимнастикой, ходить на массаж, повышать уровень иммунитета закаливанием, витаминами, полноценным питанием.
Источники:
http://nevrit-info.ru/nevrology/plechevaya-pleksopatiya-simptomy-lechenie
http://physiatrics.ru/10004143-pleksit-principy-fiziolecheniya/
http://dialogpress.ru/bolezni/plechevaya-pleksopatiya
http://extremed.ru/travma/55-povkonech/3035-postravmatiches


