Болезнь Рота

- Боль в бедрах
- Дискомфорт в области бедра
- Онемение ног
- Покалывание в ногах
- Снижение чувствительности кожи ног
- Трудности в ходьбе
- Хромота
Болезнь Рота – это компрессионно-ишемическая невропатия наружного бедренного нерва, что развивается при сдавливании его в области туннеля пупартовой связки, на уровне верхней передней оси, подвздошной области. Попросту говоря, болезнь Рота – это патологический процесс, который развивается при сдавливании бедренного нерва паховой области.
Заболевание встречается у мужчин, которые перешагнули 50-летний возраст и у беременных женщин в третьем триместре. Диагностируется патология после комплексного исследования. Лечение болезни Рота-Бернгардта проводится консервативными методами, но не исключено операбельное вмешательство. Лечение народными средствами рассматривается как дополнительное и в качестве профилактики. Осложненной врожденной формой этого заболевания является патология Эрба-Рота.
Этиология
Латеральный нерв бедра начинается из передних ветвей спинномозгового нерва, что проходит через подвздошно-поясничную мышцу и появляется в районе бедра, проходит через паховый канал на бедро, а заканчивается недалеко от колена.
Ущемление происходит при наклоне верхней части тела вперед или во время ходьбы.
Основные причины патологии:
- избыточная масса тела – жировые отложения откладываются в бедренной части в связи с анатомическими особенностями строения;
- злокачественные и доброкачественные новообразования;
- проблемы с обменом веществ;
- нарушение питания нерва;
- воспалительные процессы в брюшной полости;
- сильно узкое и тесное белье;
- узкий канал в паховой связке;
- неправильное расположение костей таза и сухожилий;
- после родов, когда тазобедренные кости не стали на место;
- ношение корсетов, которые передавливают нижнюю часть тела;
- заболевания позвоночника;
- малоподвижный образ жизни.

В период беременности, когда начинают перестраиваться тазобедренные кости, под давлением может развиться ущемление бедренного нерва, что приводит к возникновению заболевания.
Симптоматика
Болезнь Рота имеет большую временную протяженность, поэтому пациент на первых порах не ощущает никаких изменений, пока не появятся резкие, спазматические боли. Заболевание чаще всего вызывает поражение одной ноги, но очень редко отмечались случаи, когда были вовлечены обе нижние конечности.
У большинства больных снижается чувствительность – при пальпации ствола нерва присутствуют сильные болевые ощущения, которые пропадают при сгибании ноги. Во время движения возникает хромота.
Симптомы болезни Рота следующие:
- дискомфорт в области бедра;
- чувство покалывания и онемение ног;
- исчезновение чувствительности кожных покровов;
- резкие боли при ущемлении нерва;
- перемежающаяся хромота.
Недуг может прогрессировать вплоть до хромоты и потери чувствительности в патологическом участке. При ярко выраженной симптоматике, когда человек испытывает затруднения в ходьбе, могут быть назначены оперативные мероприятия.
Диагностика
Сначала врач изучает историю болезни, выслушивает жалобы больного, после чего ставится предварительный диагноз, а пациента направляют на дополнительные исследования, чтобы его подтвердить и установить причины.
Проводятся следующие процедуры:
- электронейромиография – на специальном аппарате исследуется биоэлектрическая активность мышц, проверяется способность сокращаться и передавать нервные импульсы;
- магнитно-резонансная томография или компьютерная томография – позволит обнаружить участки, где травмируется нерв, определяется степень поражения, а также наличие или отсутствие воспалительного процесса, в который может вовлекаться нерв;
- УЗИ – дает возможность увидеть сдавливание нерва и уровень его повреждения.
После подтверждения диагноза назначается соответствующая терапия.
Лечение
При диагнозе болезнь Рота основное лечение будет направлено на устранения причин возникновения заболевания:
- устраняются внешние факторы, вызывающие повреждение – меняется тесное белье, снижается масса тела, лечатся хронические заболевания, которые могут способствовать развитию сжатия нерва;
- назначается медикаментозное лечение, которое направлено на снятие воспаления и отека, что позволит снизить боль и восстановить структуру поврежденных волокон;
- прописывается физиотерапия, если нет противопоказаний;
- проводятся специальные упражнения лечебной физкультуры, которые способствуют улучшению кровообращения, укрепляют мышечный каркас, снижают вес – упражнения заключаются в сгибании ног и туловища, движения носят плавный характер;
- в тяжелых случаях назначают хирургическое вмешательство.
Дополнительно могут назначаться средства для улучшения кровообращения, витаминные комплексы, может быть назначена гормонотерапия.
Лечение болезни Рота-Бернгардта проводится также с помощью физиотерапевтических мероприятий:
- Иглоукалывание. Этот метод нашел широкое распространение в китайской медицине. Суть его заключается в точечном воздействии иглой на определенные участки на теле, что позволяет улучшить кровообращение, снять спазм.
- Электронейростимуляция через кожу. Заключается в воздействии на кожу электрическим током низких частот. Данные импульсы достигают центральной нервной системы, блокируют боль, улучшают кровоток.
- Электростимуляция внутритканевая, когда врач вводит в тело пациента тонкую иглу, через которую и поступает импульс. Участки для ввода расположены недалеко от позвоночника.
- Магнитно-лазерная терапия – воздействует на место поражения нервных волокон.
- Электрофорез – в мягкие ткани вводятся противовоспалительные и витаминные средства.
- Аквааэробика. Проводится в воде, состоит из группы упражнений, хорошо снимает напряжение, уменьшая давление.
- Массаж – способствует равномерному разгону крови по мягким тканям, улучшает поступление кислорода и питательных веществ по всему организму.

Операция назначается тогда, когда другими методами лечить болезнь Рота не представляется возможным, что мешает нормальной жизни, при этом пациент испытывает сильные боли и практически не ходит. Часто в таких случаях болевые ощущения сопровождаются и в состоянии покоя.
Возможные осложнения
Основными осложнениями заболевания является потеря двигательной активности, онемение нижних конечностей, нарушение кровообращения, хромота. Если не предпринимать активных лечебных мероприятий, то заболевание может привести к инвалидности пациента.
Профилактика
Пациентам, которым был поставлен диагноз болезнь Рота, после курса терапии назначаются профилактические мероприятия, чтобы избежать рецидивов.
Необходимо выполнять следующие рекомендации:
- следить за своим весом, используя диету;
- вести подвижный образ жизни;
- носить удобную одежду, не сковывающую движения;
- не допускать чрезмерной нагрузки на позвоночник;
- избегать переохлаждений.
Не исключается и профилактика народными средствами:
- отвары из коры белой вербы;
- настои перечной мяты, цветков бузины;
- лечебные ванны с травами;
- эфирные масла для массажей;
- делать мази (из почек сирени).
Все вышеперечисленное поможет оставаться здоровым, усилит иммунитет и предотвратит рецидивы. Самолечение в данном случае исключено.
Болезнь Рота: симптомы и лечение
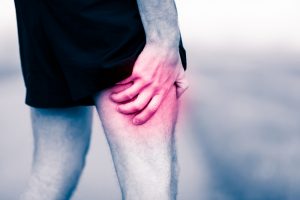
Болезнью Рота страдают мужчины от 50 лет. Чаще всего причиной становится невропатия латерального кожного нерва бедра с проявлением чувствительных симптомов, которые требуют незамедлительного лечения.
Болезнь Рота-Бернхардта — компрессия латерального кожного нерва бедра на участке между передней верхней подвздошной остью и паховой связкой с появлением чувствительных нарушений на коже передней поверхности бедра снаружи в его средней трети. Является частой разновидностью туннельного синдрома.
Как правило, болеют мужчины средних лет, но встречаются и семейные случаи заболевания. В 1895 году M. Бернхардт предложил инфекционно-токсическую теорию поражения нерва, а В. К. Рот — компрессионную. В результате сдавления нерва изменяется проведение нервного импульса и нарушаются обменные процессы в нервном волокне, возникает атрофия нерва, воспаление, боль, отек.
Причины
Сдавление нерва в естественно-анатомических каналах-туннелях
 Выделяют несколько таких участков с наибольшим риском компрессии нерва:
Выделяют несколько таких участков с наибольшим риском компрессии нерва:
- При выходе нерва из полости таза под паховой связкой он резко изгибается под углом и проходит насквозь подвздошную фасцию. Здесь вероятно сдавление и трение нервного волокна острым краем фасции нижней конечности в области тазобедренного сустава при выполнении наклона туловища вперед;
- Чаще всего процесс происходит на участке между точкой прикрепления паховой связки и передней верхней подвздошной остью крыла подвздошной кости. При выходе на бедро нерв имеет скудное кровоснабжение — это может явиться следствием ишемии данной области.
- Существуют случаи, когда часть паховой связки раздваивается, образуя, тем самым, канал для прохождения нерва, где он также может сдавливаться;
- Невропатия нерва может происходить по причине его прохождения близко с неровной костной поверхностью края верхней подвздошной кости;
- Ущемление нерва волокнами портняжной мышцы на бедре;
- Поражение может произойти в области туннеля, образованного широкой фасцией бедра и при выходе из него.
Другие причины Болезни Рота
- Ношение тугого ремня или сдавливающей одежды;
- беременность, когда углубляется поясничный лордоз — прогиб в пояснице, таз при этом наклоняется вперед и увеличивается разгибание тазобедренного сустава, в результате этого паховая связка натягивается и сдавливает нерв, но при условии, что он проходит по каналу, образованному в результате раздвоения этой связки;
- скопление жировых отложений на животе и бедрах ведет к натяжению нерва и появлению чувствительных симптомов;
- опухоль внутренних органов любого генеза (паховая грыжа);
- скопление асцитической жидкости в брюшной полости;
- забрюшинная гематома;
- воспалительные заболевания и операции в брюшной полости;
- сахарный диабет, брюшной тиф, малярия, опоясывающий лишай, авитаминоз.
Симптомы поражения
Заболевание развивается постепенно, чаще с одной стороны. В 68 % случаев преобладают чувствительные нарушения (парестезии): онемение, покалывание или ползание мурашек в зоне иннервации нерва. Реже отмечается появление зуда и нестерпимой жгучей боли по типу каузалгий. На конечных стадиях болезни может возникнуть анальгезия (нарушение болевой чувствительности) в зоне, снабжаемой данным нервом. Возникновение симптомов, в некоторых случаях, проявляется в положении стоя, в вынужденной позе лежа на спине с выпрямленными ногами или при длительной ходьбе. Болевой эффект усиливается при максимальном отведении бедра, уменьшается при сгибании.
Лечение
В случае отсутствия эффекта или плохой переносимости данных препаратов при среднем или сильном болевом синдроме назначают монотерапию опиоидным анальгетиком (трамадол), но это чревато появлением множества побочных эффектов со стороны центральных структур нервной системы и развитием лекарственной зависимости.
- Противоотечная терапия диуретиками — лазикс, фуросемид, диакарб;
- Для улучшения микроциркуляции, питания кожного латерального нерва бедра применяют сосудистые препараты (никотиновая кислота, пентоксифиллин, винпоцетин);
- Препараты-антиоксиданты (актовегин, мексидол, эспа-липон) — улучшают микроциркуляцию поврежденных тканей и нерва, повышают устойчивость клеток организма к воздействию повреждающих факторов внешней среды и дефициту кислорода в результате ишемии нерва;
- Антихолинэстеразные средства — способствуют восстановлению передачи нервного импульса (нейромидин, прозерин);
- Для улучшения метаболизма (обменных процессов) в нерве и поврежденных тканях применяют витамины группы В (комбилипен, мильгамма, нейромультивит);
- Физиотерапия — ультразвук, электростимуляция, электрофорез с местными анальгетиками, иглоукалывание, бальнеотерапия, грязелечение.
Если все же болевой синдром купировать не удалось, то облегчить состояние может инъекционное введение гидрокортизона или преднизолона с местным анестетиком непосредственно в сам туннель или окружающие его ткани.
- К хирургическому вмешательству прибегают при неэффективности вышеизложенной терапии и появления грубых неврологических симптомов. Операционные манипуляции производятся в области паховой связки и направлены на освобождение нерва и профилактику его дальнейших компрессий.
Для выбора способа лечения необходимо учитывать индивидуальные соматические особенности человека и причину невропатии. В любом случае все лечебные манипуляции назначает врач.
О болезни Рота-Бернгардта в программе «Жить здорово!» с Еленой Малышевой:
Как лечить болезнь Рота?

Когда происходит сдавливание нерва со стороны передней части бедра или в области паховой связки, то такую патологию принято называть болезнью Рота. Данное защемление чаще проявляется у мужчин в возрасте от 50 лет, а также у женщин в период вынашивания ребенка.

Причины
Болезнь Бернгардта-Рота проявляется из-за анатомических особенностей нахождения латерального кожного нерва. Когда происходит трение или сдавливание нерва в паховой связке или около подвздошной кости, то человек может чувствовать массу неприятных ощущений. Особенно активно симптоматика проявляется при ходьбе и при наклоне туловища вперед.
Болезнь Рота также диагностируют у беременных. Это происходит по причине того, что увеличивается в размере лордоз и область тазобедренного сустава. Таз в таком положении меняет свой угол наклона, что и ведет компрессию нервных окончаний.
Вызвать данную патологию также способно ожирение. Когда происходит накапливание жировых отложений в области бедра и вокруг брюшной стенки, то избежать компрессии нерва достаточно сложно.
Все причины, из-за которых происходит сдавливание, разделяют на: внутренние и внешние. К внутренним относятся:
- Воспалительные процессы в области брюшной полости;
- Беременность;
- Новообразования;
- Паховая грыжа;
- Сахарный диабет;
- Ожирение;
- Асцит;
- Недостаточное питание нерва;
- Травмы позвоночника;
- Ушибы спины;
- Гематомы в области забрюшинного пространства.
- Ношение корсетов, ремней и тугого нижнего белья;
- Долгое пребывание в одном положении;
- Переохлаждение;
- Малоактивный образ жизни.
Все вышеперечисленные причины приводят к тому, что питание нерва ухудшается. Обмен веществ в тканях приводит к нарушению передачи нервного импульса.

Симптомы
Синдром Рота всегда сопровождается специфической симптоматикой, но яркость ее выраженности каждый человек описывает по-разному. Первые проявления этой патологии незначительные, но со временем сила их проявления усиливается. Первичной симптоматикой считается появление ощущения мурашек в области бедра, легкого покалывания или онемения. Со временем добавляется ощущение жжения или холода в тканях. Конечным результатом считается полная утрата чувствительности в этой зоне.
Все признаки объясняются следующими процессами в тканях:
- Боль увеличивается при нахождении в вертикальном положении, а также при резком вставании. Всему виной натяжение нерва.
- Из-за нарушения метаболических процессов кожа в этой области становится более дряблой и тонкой, возможно появление трофических язв.
- В запущенной стадии болезни больные отмечают небольшую хромоту в верхней части нижних конечностей. Такой симптом называют ишемией сосудов.
Запущенная стадия болезни проявляется сильными болезненными ощущениями, которые напоминают сильное жжение. Одни пациенты способны терпеть такую боль, а другие считают ее непереносимой. Хоть яркость симптоматики у больных разная, но при такой патологии нарушений двигательной активности не наблюдается.

Диагностика
Первичный этап диагностики заключается в опросе больного, а также пальпации больной зоны. При осмотре невролог способен определить отсутствие чувствительности в бедренной зоне. При прощупывании боль способна увеличиваться, особенно при выравнивании конечности.
Что касается инструментальной диагностики, то для точного диагноза врачи отправляют своих пациентов на следующие обследования:
Все вышеперечисленные методики могут и не использоваться, ведь все зависит от запущенности болезни. Стандартными процедурами считается МРТ и рентгенография.

Последствия
Полностью излечить данную патологию удается редко, но можно добиться стойкого периода ремиссии. Если должного лечения не было, то возможно появление вегетативных проявлений. Больной может переживать в период острой боли: обильное потоотделение, изменение сердечного ритма и дыхания. Кожа будет тонкой, а волосы могут и вовсе выпасть в области поражения.
Лечение
Первая задача, которая стоит перед врачом, является полностью устранить внешние факторы сдавливания тазобедренной области. Пациент и невролог должны четко взаимодействовать. Лечение в таком случае предстоит многоэтапное и разнообразное.
Лечебная физкультура
Упражнения должны назначаться только лечащим врачом. Их задача – улучшить кровоток по пути прохождения нервных окончаний, укрепить мышцы и фасции. Основное направление физической нагрузки направлено на сгибание и разгибание нижних конечностей и туловища. Стандартные лечебные упражнения при болезни Рота:
- Лечь на живот, руки выпрямить перед собой. В такой позе продержаться в течение 5-10 секунд.
- Сесть на пол, ноги согнуть в коленях, руками упереться в пол. Ноги держать вместе, но в коленах поднимать на 30 см от пола. Зафиксировать позу на 5-10 секунд.
- Проводить наклоны вперед, касаясь пальцами рук носков. Повторять 15 раз.
- Стать на колени и упереться руками в пол, как будто для упражнения отжимания. Сгибать и разгибать позвоночник, голову при этом держать параллельно полу.
- Сесть на пол, ноги выпрямить, кончиками пальцев достать пальцы ног, при этом колени не сгибать.
Каждое из упражнений повторять от 30 секунд до 1 минуты. Перед выполнением комплекса обязательно проводить небольшую 10-минутную зарядку. Если упражнение вызывает болезненность, то стоит его прекратить.
Физиотерапия
Чтобы нормализовать кровоток и предотвратить компрессию нервных окончаний, неврологи при болезни Рота советуют следующие методики физиотерапии:
- Иглорефлексотерапия (точечное воздействие специальной иглы на определенные точки);
- Электронейростимуляция (проводится путем воздействия на кожу тока низкой частоты);
- Динамические токи (воздействие током с частотой в 50-100 Гц, оказывает обезболивающие действие, ускоряет обменные процессы в тканях);
- Дарсонвализация (улучшает состояние кожи за счет импульсных токов высокой частоты);
- УВЧ-терапия (воздействуют электромагнитные волны до 27 Гц);
- Электрофорез (происходит введение в мягкие ткани новокаина и витаминных комплексов);
- Акваэробика (упражнения, выполняемые в воде для снятия напряжения с позвоночного столба);
- Массаж (проводится для улучшения кровообращения в мягких тканях).
Количество сеансов, а также силу воздействия некоторых аппаратных техник определяет лечащий врач.

Медикаментозная терапия
Как с помощью медикаментов побороть болезнь Рота? Лечение народными средствами в этом случае малоэффективное, потому что важно комплексно подходить к решению этой проблемы. Если говорить о терапии со стороны медикаментозных препаратов, то для лечения врачи подбирают противовоспалительные составы по типу Диклофенака или Вольтарена.
Все указанные средства назначаются курсами, но важно соблюдать точную дозировку, ведь некоторые составы имеют ряд побочных эффектов. Параллельно с назначенными таблетками назначаются лекарственные средства для защиты слизистой оболочки желудка и двенадцатиперстной кишки.
Когда повреждаются нервные волокна, то обязателен прием витаминов группы В, а именно:
Витамины вводятся как внутримышечно, так и в таблетированной форме.
Для расширения сосудов, а также для лучшего процесса кровообращения уместно применение: Пентина, Ангиофлюкса, Трентала. В запущенных ситуациях врачи назначают гормональные препараты в виде Гидрокортизона и Преднизолона.

Хирургическое лечение
Делать выбор в пользу хирургического лечения врачам приходится очень редко, потому что силами консервативной терапии удается снять болевой синдром и стабилизировать состояние пациента. Прибегать к хирургической операции приходится только в случае наличия рубцевания тканей.
Профилактика
Пациенты, которые хоть один раз переносили болезнь Рота, должны помнить, что она способна в любой момент напомнить о себе. Важно соблюдать некоторые профилактические правила:
- Следить за массой тела, заниматься активным образом жизни.
- Каждое утро начинать с зарядки.
- Вместо постоянного просмотра телевизора лучше заняться пешей прогулкой по парку, посещением бассейна.
- Стоит забыть о неудобной одежде и тугом нижнем белье.
- Придется забыть о подъеме тяжестей и чрезмерных физических нагрузках.
- Важно избегать переохлаждения и сквозняков.
Если есть финансовая возможность, то уместно приобретение разгрузочного корсета. Его стоит одевать после долгой нагрузки на позвоночник. В качестве профилактики также подойдет посещение грязевых лечебниц. Главное – это не затягивать с посещением невролога. При своевременном лечении болезнь быстро отступит.
Источники:
http://doctor-neurologist.ru/bolezn-rota-simptomy-i-lechenie
http://orto-cure.ru/bolezn-rota/
http://ortocure.ru/nevralgiya/diklofenak.html


