Что делать при переломе ладьевидной кости запястья?
Среди всех костей запястья чаще всего подвергается переломам ладьевидная кость. Причиной этого является размер и расположение нормальной ладьевидной кости. Ладьевидную кость относят к проксимальному ряду костей запястья. Однако анатомически она вклинивается в дистальный ряд. Лучевая девиация или тыльное сгибание кисти в норме ограничено упором лучевой в ладьевидную кость. В этом месте часто возникают стрессовые переломы.
Кровеносные сосуды, питающие ладьевидную кость, в норме проникают через кортикальный слой на дорсальной поверхности близ бугорка в области средней трети. Следовательно, в проксимальной порции кости нет прямого кровоснабжения. Недостаточное кровоснабжение при переломе ладьевидной кости может обусловить замедленное сращение или привести к аваскулярному некрозу.
Аксиома: чем проксимальнее расположена линия перелома ладьевидной кости, тем выше вероятность развития аваскулярного некроза.
Врачу очень важно знать, что больной, обратившийся с жалобами на «растяжение запястья», может иметь скрытый перелом ладьевидной кости. Часто это повреждение может быть исключено на основании физикального обследования. Как будет показано дальше, нормальная рентгенограмма не исключает этого перелома.
Аксиома: у больных, поступивших с симптомами растяжения лучезапястното сустава, следует подозревать перелом ладьевидной кости.
Как показано на рисунке, переломы ладьевидной кости можно разделить на четыре группы.
Класс А: переломы средней трети
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
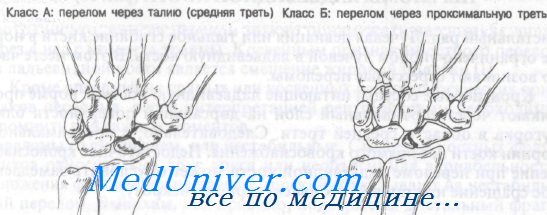
Обычно переломы ладьевидной кости возникают при насильственном переразгибании лучезапястного сустава. Тип перелома зависит от положения предплечья в момент травмы. Считается, что переломы класса А происходят в результате лучевого отведения с переразгибанием, что приводит к сдавлению средней трети ладьевидной кости шиловидным отростком лучевой кости.
При осмотре обычно обнаруживают максимальную болезненность на дне анатомической табакерки. Кроме того, лучевое отведение запястья или давление по оси большого пальца усиливают боль.
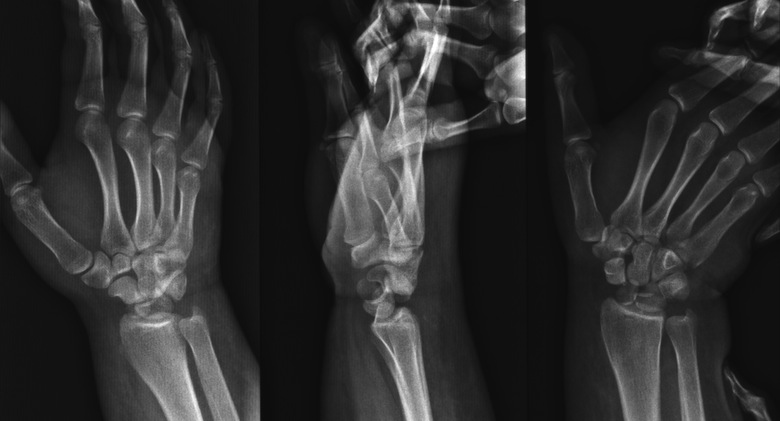
Рутинные рентгенограммы, включающие переднезаднюю, боковую и косую проекции, могут не выявить перелома. Если врач подозревает перелом на основании клиники, то для его подтверждения могут потребоваться правая и левая косые проекции, а также томограммы. Несмотря на это, иногда перелом можно обнаружить на снимках лишь через 4 нед с момента травмы. Косвенным признаком острого перелома ладьевидной кости является смещение жировой полоски.
Кроме определения прямых или косвенных рентгенологических признаков перелома, перед интерпретацией рентгенограмм необходимо вспомнить ряд важных моментов.
Переломы со смещением, или нестабильные. Смещение костных фрагментов относительно друг друга или необъяснимая вариабельность положения фрагментов на разных проекциях указывают на нестабильный перелом. Вывихам, как правило, подвержены дистальный фрагмент и кости запястья, которые смещаются в дорсальном направлении. Проксимальный фрагмент и полулунная кость в целом сохраняют нормальные соотношения с лучевой костью.
Ротационный подвывих ладьевидной кости. Это непростое для обнаружения осложнение можно заподозрить, если расстояние между ладьевидной и полулунной костями больше 3 мм. Оно нередко сочетается с переломом полулунной кости и часто сопровождается посттравматическим артритом.
Старые переломы ладьевидной кости. Рентгенологический признак этих повреждений — склерозированные края фрагментов. Кроме того, определяемое на снимке расстояние между фрагментами будет равно расстоянию между другими костями запястья.
Ладьевидная кость, состоящая из двух частей. Это вариант нормы, который ошибочно можно принять за перелом класса А. Наличие нормальной гладкой границы костей указывает на этот вариант.
Большинство (90%) переломов ладьевидной кости не сопровождается другими повреждениями. К повреждениям, связанным с ее переломами, относятся следующие:
1. Вывих в лечезапястном суставе.
2. Вывих костей запястья проксимального или дистального ряда.
3. Перелом дистального отдела лучевой кости.
4. Переломовывих I пальца типа Беннетта.
5. Перелом или вывих полулунной кости.
6. Разъединение ладьевидно-полулунного сочленения.
Лечение переломов ладьевидной кости
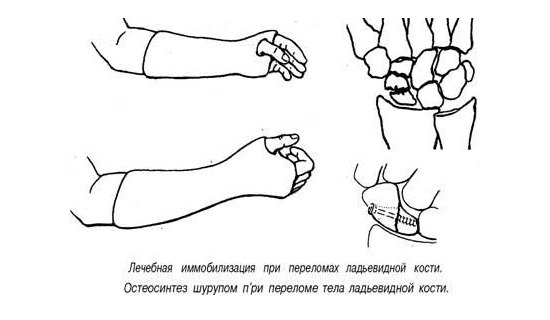
Лечение переломов ладьевидной кости спорно и, к сожалению, чревато осложнениями. В целом переломы ее дистального отдела, как и поперечные переломы, заживают с меньшим числом осложнений, чем переломы проксимального отдела или косые переломы. Рекомендуется гипсовая иммобилизация, однако относительно положения большого пальца и предплечья, как и продолжительности гипсовой иммобилизации, существуют разногласия. Авторы рекомендуют переломы проксимальной трети иммобилизовать на срок 12 нед, переломы средней или дистальной трети — минимум на 8 нед. Как и при иммобилизации других видов переломов, важными элементами первой помощи при лечении переломов ладьевидной кости будут лед и приподнятое положение конечности.
Клинически заподозренные, но рентгенологически не выявляемые переломы ладьевидной кости. Больного следует вести, как и при переломах ладьевидной кости без смещения. Предплечье помещают в гипсовую повязку для I пальца. Большой палец должен занимать положение захвата, предплечье — физиологическое положение, а лучезапястный сустав должен быть в положении 25° разгибания. Гипсовая повязка начинается с межфалангового сустава I пальца и заканчивается на середине предплечья. Через 2 нед следует провести повторные клиническое и рентгенологическое обследования. Если определяют перелом, заново накладывают гипс минимум на 6 нед. Если перелом не обнаруживают, но данные обследования позволяют клинически подозревать перелом, гипс накладывают вновь и больного повторно осматривают через 2 нед.
Переломы ладьевидной кости без смещения. Накладывают длинную гипсовую повязку для I пальца протяженностью до межфалангового сустава I пальца. Предплечью и I пальцу придают положение, указанное в предыдущем разделе. Через 6 нед повязку можно заменить на короткую для I пальца на остальное время иммобилизации, которая длится в целом 8—12 нед.
Переломы ладьевидной кости со смещением. Больному накладывают ладонную лонгету и направляют к опытному хирургу для попытки закрытой репозиции. Если попытка окажется безуспешной, показана открытая репозиция.
Некоторые авторы рекомендуют для переломов без смещения иные методы лечения, включающие короткую гипсовую повязку для I пальца при положении лучезапястного сустава в легком тыльном сгибании и предплечья — в нейтральном. Наряду с этим некоторые авторы рекомендуют полностью покрывать I палец гипсовой повязкой.
Осложнения переломов ладьевидной кости
Осложнения при переломах ладьевидной кости могут развиться, несмотря на оптимальное лечение.
1. Аваскулярный некроз нередко сопутствует переломам проксимальной трети, неадекватно репонированным переломам со смещением, оскольчатым или неадекватно иммобилизованным переломам.
2. Переломы, леченные запоздало или неадекватно, часто осложняются замедленной консолидацией или несращением.
Перелом ладьевидной кости кисти, причины повреждения, симптомы и методы лечения
Перелом ладьевидной кости кисти относится к одним из наиболее частых повреждений запястья. И при любых травмах костной ткани в этой области проводится обследование состояния ладьевидной кости. Это необходимо, поскольку незамеченные повреждения могут привести к значительному снижению функциональности конечности, а также развитию воспалительных процессов в суставах запястья.
Причины перелома
Причиной возникновения травмы может быть:
- Падение на ладони при вытянутых вперед руках;
- Сильный удар кулаком или ладонью по твердой поверхности;
- Прямой удар по запястью или падение на него твердого предмета.
В таких ситуациях возникает резкий изгиб кистевого сустава, в результате которого ладьевидная кость получает огромную нагрузку и разламывается. Наибольший риск сломать ладьевидную косточку кисти руки при падении с упором на ладони.
Классификация видов перелома ладьевидной кисти
Классификация травмы производится по нескольким параметрам. Так, по типу повреждений, перелом может быть:
- Открытым. На кожных покровах в месте расположения травмы присутствует кровоточащая рана, внутри которой может просматриваться часть поврежденной кости;
- Закрытым. Кожа в области повреждения не имеет явных нарушений целостности.
По локализации повреждений, перелом ладьевидной кости кисти бывает:
- Травмой тела кости;
- Повреждением полюса костной ткани;
- Краевым сколом. При данном виде патологии во время травмы происходит отрыв краевого фрагмента кости;
- Отрывом бугорка, к которому крепятся связки.
При подборе методов лечения патологии огромную роль играет и характер полученных в результате травм повреждений. По этому признаку выделяются такие виды переломов ладьевидной кости кисти:
- Повреждения легкой степени тяжести, сопровождающиеся появлением на кости трещины. При этом не образуются осколки или смещения отдельных фрагментов;
- Перелом со смещением. Кость разламывается на два или более куска, которые удаляются друг от друга;
- Повреждения с раздроблением костной ткани на большое количество осколков различной величины;
- Компрессионное повреждение. При этой патологии наблюдается сдавливание костной ткани с нескольких сторон, в результате которых она проламывается и прессуется. По итогу уменьшаются размеры ладьевидной кости.
Все повреждения, независимо от их типа и характера, помимо отрыва бугорка, являются внутрисуставными и напрямую контактируют с лучезапястным суставом.
Клинические проявления
К основным клиническим проявлениям патологии относятся такие симптомы:
- Возникновение резкой интенсивной боли в области повреждения. Боль часто отдает в ладонь и вверх в руку. Особый дискомфорт может ощущаться у основания большого пальца поврежденной конечности;
- Появление своеобразного хруста и скрежета костей при ощупывании места перелома. Симптом наиболее ярко проявляется при переломах со смещением или раздроблениях костной ткани;
- Отекание конечности. При переломе ладьевидной кости кисти опухать может ладонь со всеми пальцами, а также часть руки от запястья до локтя. В редких случаях отечность наблюдается по всей руке до плечевого сустава;
- Ограниченность движений. Наблюдаются сложности в движении запястьем, а также пальцами.
Возникновение резкой боли – один из симптомов перелома ладьевидной кости кисти
Также повреждение сопровождается появлением обширных гематом с тыльной стороны кисти. А ярким признаком перелома ладьевидной кости является значительное усиление боли при ощупывании большого пальца по его оси.
Оказания первой помощи
Первая помощь при повреждении целостности ладьевидной кости, осуществляется в такой последовательности:
- Пострадавшему необходимо дать обезболивающее средство или противовоспалительное средство с болеутоляющим эффектом. Для этого подойдет Ибупрофен, Индометацин, Анальгин, Пенталгин, Диклофенак, Баралгин, или Парацетамол. При закрытом переломе обезболить область возникновения травмы можно местным путем. Для этого достаточно аккуратно полить кожу запястья с обеих сторон Хлорэтилом. Но при использовании стоит помнить, что данное вещество является легко воспламеняющимся.
- Обездвижить поврежденный сустав. Для этого рука в запястье приводится в максимально удобное согнутое положение. В таком положении, не передавливая, обмотать запястье бинтом и подвесить на шее, охватив запястье и шею бинтом или платком подходящей длины.
- К месту повреждения приложить холод. Это позволит снять отечность и дополнительно уменьшит проявление боли.
Первым при первой помощи пострадавшему нужно дать обезболивающее средство. Например, Пенталгин
Если присутствует деформация косных тканей, недопустимо вправлять ее самостоятельно. В таком случае фиксация конечности производится в том положении, которое образовалось из-за травмы.
При открытых переломах, в первую очередь производится дезинфекция раны и остановка кровотечения. Для обеззараживания повреждения может использоваться Перекись водорода, Хлоргексидин или этиловый спирт. Подходящей жидкостью поливается рана. Тереть ее недопустимо. При необходимости разрешается лишь слегка промакивать края раны чистой ватой или тканью, пропитанной дезинфицирующим средством.
Небольшое кровотечение можно остановить, наложив на поврежденные ткани повязку из нескольких слоев стерильного бинта. Однако при сильном кровотечении необходимо наложение жгута. При отсутствии специального медицинского ремня или резинового жгута, можно использовать ремень от одежды, шнурки, резинку для волос, презерватив, небольшой шейный платок или куски одежды, разорванные в виде длинных полос.
При повреждении ладьевидной кости кисти, жгут должен накладываться на 10-15 см выше запястья. При его наложении необходимо использовать тканьевую подкладку, чтобы избежать повреждения кожных покровов. Обязательно на клочке бумаги фиксируется время наложения давящей повязки, и она должна находиться под жгутом, чтобы медицинские работники знали до какого времени ее необходимо снять и переложить. При первом наложении сдавливающая повязка не должна использоваться дольше 30 минут. В противном случае существует риск некротизации тканей.
Методы диагностики
Диагностика патологии производится в несколько этапов:
- Врач проводит визуальный осмотр поврежденной конечности, прощупывает ее и фиксирует жалобы пострадавшего.
- Выполняется рентгенография поврежденного запястья. Но учитывая то, что патология может быть практически незаметной на некоторых снимках, рентген делается в 4 проекциях.
Первым этапом проведения диагностики является осмотр кисти врачом
В том случае, когда рентгенологическое обследование оказалось малоинформативным, для постановки диагноза больному назначается компьютерная томография (КТ). Процедура позволяет увидеть ткани объемно и послойно, что позволяет выявить даже травмы небольших размеров.
Способы лечения
Лечение перелома ладьевидной кости может осуществляться такими методами:
- Консервативное лечение;
- Оперативное вмешательство.
Выбор способа проведения терапии всегда зависит от характера полученной травмы и ее типа.
Консервативное лечение
Консервативное лечение патологии проводится при таких типах травм:
- Образование трещины;
- Переломы без смещения.
Терапия повреждения заключается в наложении на поврежденный участок иммобилизирующей гипсовой повязки. Гипс накладывается от проксимальных фаланг пальцев, расположенных чуть выше их основания, на длину около 20 см от запястья в сторону локтя. При этом большой палец фиксируется полностью и отдельно от остальных. Для этого он отводится на 30 0 в сторону от ладони.
В том случае, когда после снятия гипса, на месте перелома еще присутствуют трещины, гипсовая повязка накладывается еще на 1 месяц. По истечении этого срока, пострадавший еще раз проходит контроль состояния рентгеновским снимком.
Оперативное лечение
При возникновении травм сопровождающихся смещениями костных фрагментов, обязательно проводится хирургическое вмешательство. Под общим наркозом производится удаление мелких осколков и вправление смещенных элементов. Для их надежной фиксации в естественном положении и правильного срастания кости, применяются такие дополнительные методы:
- Обломки соединяются при помощи аппарата Илизарова. Приспособление представляет собой установку с тонкими спицами, которыми протыкаются кожные покровы и кости;
- Установка трансплантата в виде небольшого участка кости, взятого со здоровой части тела или, чаще всего, применение эндопротеза из сплава металла и пластика.
После операции трансплантации, на поврежденное запястье накладывается гипсовая повязка. Период заживления таких повреждений также составляет 2-3 месяца. При использовании аппарата Илизарова дополнительная иммобилизация с помощью гипса не проводится. А когда костные ткани срастутся, спицы аккуратно извлекаются.
При возникновении краевых обломков, оторвавшиеся участки кости просто удаляются. После этого на руку накладывается гипсовая повязка.
Осложнения
Последствиями игнорирования симптомов патологии могут стать такие осложнения:
- Слабость мышечных тканей и сухожилий. Возникает вследствие длительного обездвиживания руки;
- Ограниченность движений запястья. Причиной такой патологии является неправильное срастание раздробленной кости и образование ложного сустава;
- Тугоподвижность или полная неподвижность лучезапястного сустава.
Также существует риск развития артроза, гнойных воспалений, а также некроза тканей.
Реабилитация
Реабилитационные мероприятия крайне важны при длительном ношении гипсовой повязки во время лечения перелома ладьевидной кости кисти. Постепенные нагрузки и процедуры, стимулирующие кровообращение, а также процессы метаболизма, позволяют существенно ускорить восстановление всех двигательных функций конечности.
Реабилитация включает в себя такие мероприятия:
- Посещение кабинета лечебной физкультуры (ЛФК). Во время восстановления проводятся специальные разминки для поврежденных и расположенных рядом суставов. Также занятия включают в себя разработку поврежденной конечности, путем выполнения упражнений для мелкой моторики. Это могут быть перекладывания и сортировка небольших предметов и удерживание, а также перекатывание маленького мяча;
- Посещение физиотерапевтических процедур.
Реабилитация после перелома ладьевидной кости кисти включает в себя лечебную физкультуру
Также в течение первых 2-3 недель после снятия гипсовой повязки, пациенту может быть назначено периодическое ношение специального бандажа – лучезапястного ортеза.
Ортез
Приспособление представляет собой облегченную версию гипсовой шины. Изделие имеет форму варежек без пальцев, митенок. Одевается ортез самостоятельно с помощью специальных застежек. При этом в конструкции предусмотрено отведение большого пальца.
Фиксатор выпускается в различных размерах и подбирается индивидуально. При ношении ортез должен плотно прилегать к руке, но не передавливать ее.
Физиотерапия
После перелома ладьевидной кости, в процессе реабилитации могут использоваться такие физиотерапевтические процедуры:
- Электрофорез;
- Кварцевание (УФО);
- Магнитотерапия;
- Лазеротерапия;
- Аппликации парафина.
Также во время восстановления высокой эффективностью обладают процедуры массажа. Они обеспечивают улучшение кровообращения и предотвращают застойные состояния. Однако массировать саму зону запястья недопустимо. Манипуляции проводятся вокруг места повреждения.
Несросшийся перелом ладьевидной кости
Часто боль в кисти может быть связана с застарелым переломом ладьевидной кости. Классическая история пациента с ложным суставом ладьевидной кости выглядит примерно так: когда-то давно была травма руки, за помощью не обращался или в травмпункте сделали рентген и сказали, что все нормально и «помажьте мазью, само заживет», со временем боль стала по-меньше, но ограничение движений сохраняется и прежнюю нагрузку кисть уже не выдерживает.
При выполнении рентгенограмм, выявляется перелом ладьевидной кости. Точно понятно, что накладывать гипс уже поздно, и помочь может только операция. И здесь встает вопрос: оперировать или не оперировать?
Мы достоверно знаем, что нестабильность запястья, которая возникает при подобной травме рано или поздно приводит к остеоартрозу и спонтанное выздоровление не описано в литературе.
В зависимости от уровня перелома, степени кровоснабжения отломков и динамики прогрессирования болевого синдрома можно попробовать определиться с прогнозом.
Что можно сказать о результатах оперативного лечения?
При анализе 1121 статьи, в которых предложено 36 видов операций, получены следующие результаты (данные из Green’s Operative Hand Surgery 6th, 2010):
Фиксация спицами с использованием костной пластики для коррекции угловой деформации приводила к сращению в 77% случаев, тогда как при фиксации винтом уровень сращения был 94%.
Ранние движения в кисти после операции были сравнены с фиксирующей повязкой на 6 и более недель, в результате срослось 74% переломов.
Лечение пациентов с асептическим некрозом проксимального фрагмента было успешным в 88% случаев при использовании кровоснабжаемого костного трансплантата и в 47% при использовании некровоснабжаемой кости и самокомпрессирующего винта.
Основываясь на таких результатах можно заявлять, что фиксация винтом стабильнее фиксации спицей, при достижении стабильного остеосинтеза иногда можно избежать длительной иммобилизации, для подтвержденного асептического некроза фрагмента кости значимо лучшие результаты дает кровоснабжаемый костный трансплантат.
Это интересные научные данные, но все же, делать операцию или нет?
Оперировать несросшийся перелом следует при наличии болей, которые мешают в повседневной жизни. После сращения кости эти боли должны пройти, сила кисти увеличиться и прогрессирование разрушения запястья должно остановиться. Однако не следует ожидать, что рука будет чувствовать себя точно так же, как вторая неповрежденная. Почти всегда сохраняется ограничение движений в кистевом суставе, может быть небольшой отек мягких тканей в месте операционного доступа.
Признаки перелома ладьевидной кости и сроки лечения
Одна из наиболее сложно устроенных частей нашего тела – кисть. В результате миллионов лет эволюции мы имеем возможность выполнять тончайшие движения при помощи рук. Травмы запястья, при которых чаще всего поражается ладьевидная кость, могут существенно осложнить жизнь и сделать невозможным выполнение привычных движений.
 Фото 1. Тонкие косточки кисти легко сломать при падении с высоты. Источник: Flickr (Rachel K).
Фото 1. Тонкие косточки кисти легко сломать при падении с высоты. Источник: Flickr (Rachel K).
Локализация ладьевидной кости кисти
Особое строение кисти руки позволяет человеку выполнять сложнейшие манипуляции, например такие, как шитье или игра на музыкальных инструментах. Мелкая моторика возможна благодаря тому, что наше запястье состоит из 8 маленьких косточек, соединенных между собой суставами и связками, которые очень подвижны.
Запястные косточки расположены в 2 ряда. Ладьевидная косточка лежит в первом ряду, и принимает участие в образовании лучезапястного сустава. Мы можем ее прощупать в ямке, которая образовывается на коже при отведении большого пальца в сторону, в, так называемой, “анатомической табакерке”.
Причины и механизм перелома
Типичная причины перелома – падение на выпрямленную руку (с упором на ладонь). Это может быть простое падение на льду, при катании на роликовых коньках, неправильная опора на руки при выполнении гимнастических и акробатических элементов и т.д.
При травмах запястья чаще всего поражается ладьевидная кость. Это обусловлено ее расположением и точкой приложения силы травмирующего агента.
В положении, когда упор приходится на разогнутую в сторону лучевой кости ладонь, ладьевидная кость под давлением головчатой кости разламывается на две части.
Это интересно! Статистически, этот вид перелома чаще встречается у молодых мужчин, хотя подвержены такой травме все слои населения. Очевидно, юноши чаще пренебрегают средствами защиты при занятиях спортом и правилами техники безопасности.
Виды перелома
Такой перелом в 70 % случаев происходит по центру суженной части. В более редких случаях травма вызывает перелом ближе к дистальному или проксимальному концу кости.
Таким образом, целостность ладьевидной кости может нарушаться в разных ее участках, в соответствии с этим выделяют переломы:
- проксимальной (ближней к телу) трети;
- средней трети;
- дистальной (той, которая дальше от тела) трети;
- бугорка ладьевидной кости.
Существует еще несколько принципов, согласно которым классифицируют переломы ладьевидной кости.
Открытый и закрытый
Такие характеристики перелома применимы к любой кости. При открытом переломе нарушается целостность кожи и близлежащих мягких тканей. Такие переломы несут опасность кровопотери, повреждения нервов или сухожилий мышц.
При закрытых переломах целостность кожи не нарушается, а следовательно – открытой раны нет. Они переломы менее опасны и их лечение занимает гораздо меньше времени.
Со смещением отломков и без
В зависимости от взаимного расположения частей сломанной кости можно выделить переломы со смещением, и без него. Очевидно, что при переломах со смещением для правильного срастания кости, отломки необходимо сопоставить. Это создает дополнительную боль и возможность травматизации, поэтому такие переломы представляют большую опасность, чем переломы без смещения и заживают дольше.
Осколки ладьевидной редко смещаются относительно друг друга, чаще перелом бывает не осложненным и без смещения.
Краевой, поперечный или оскольчатый
Такие характеристики перелому дают в зависимости от места расположения и направления борозды перелома. Поперечный перелом характерен переломом кости пополам параллельно линии лучезапястного сустава. Если перелом краевой, то трещина находится в другой плоскости, но полное отделение осколка при этом не наблюдается, это характеристика оскольчатого перелома.
Внутрисуставный и околосуставный
Часть ладьевидной кости покрыта капсулой лучезапястного сустава. Соответственно, если ломается эта часть, то перелом называют внутрисуставным. Если же линия перелома не заходит в полость капсулы, то он внесуставной.
Это важно! Внутри сустава отсутствуют кровеносные сосуды, здесь кость получает меньше кислорода и питательных веществ, а значит – медленнее регенерирует.
Признаки и симптомы травмы
Переломы мелких запястных костей могут быть обнаружены не сразу. Из-за того, что такие травмы (если они не комбинированы с переломом лучевой кости) не приводят к деформации конечности, они могут быть проигнорированы или ошибочно приняты за ушиб.
 Фото 2. Отек – один из признаков перелома. Источник: Flickr (Dat Phan).
Фото 2. Отек – один из признаков перелома. Источник: Flickr (Dat Phan).
Основные признаки перелома ладьевидной кости запястья:
- припухлость в месте травмы, гематома;
- боль при надавливании и попытке пассивных движений кистью;
- ограничение в функциональности кисти (особенно большого пальца);
- костный хруст (крепитация) при надавливании.
Обратите внимание! При наличии хотя бы одного из этих симптомов нужно обратиться к врачу для рентгенографии и подробного осмотра. Не стоит игнорировать боль, ведь пустяковая, на первый взгляд, травма может привести к серьезным последствиям.
Возможные осложнения и последствия
Основная причина осложнений таких переломов – несвоевременной обращение за медицинской помощью или полное игнорирование рекомендаций специалиста. Возможные последствия:
- Артроз – дегенеративное заболевание суставов. Развивается из-за длительной излишней нагрузки на сустав. Из-за несращения перелома ладьевидной кости увеличивается нагрузка ну лучезапястный сустав, так же он может травмироваться отломком кости.
- В некоторых случаях происходит образованиеложного суставамежду костными отломками.
- Асептический некроз – отмирание части кости из-за нарушения ее кровоснабжения. Отмершая костная ткань разрушается и постепенно отравляет организм продуктами своего распада. В запущенных случаях кость может некротизироваться полностью, что сильно отразиться на функциональности кисти.
Методы диагностики
При наличии тревожащих симптомов единственный нужный диагностический метод – рентгенография. На рентгеновском снимке специалист четко видит локализацию и характер повреждения кости. Основываясь на этих данных подбирается метод лечения.
Лечение перелома
Закрытые неосложненные переломы без смещения лечатся консервативным путем (без операции).
Если имеет место открытый перелом или перелом с сильным смещением, то необходимо прибегнуть к хирургическому вмешательству.
Консервативное лечение
Такой путь лечения подходит только в случае, если нет смещения отломков кости. Иначе, при применении этих методов есть риск развития асептического некроза. Суть консервативного лечения – иммобилизация суставов, для обеспечения условий правильного сращения кости. Это достигается путем наложения гипсовой повязки или ношения специальных фиксаторов – жестких бандажей. Обычно сращение наступает через 1-1,5 месяца.
Хирургическое вмешательство
При наличии смещения отломков кости прибегают к искусственному остеосинтезу – части кости соединяют между собой при помощи специальных винтов. Операция небольшая по объему, может проводится как при общей, так и при местной анестезии.
К операции также прибегают, если имеет место неправильное сращение кости, тогда костную мозоль разрушают и устанавливают кость в нужное положение, закрепляя ее винтами.
При множественных переломах ладьевидной кости могут быть использованы костные трансплантаты – искусственно синтезированный или взятый из подвздошной кости пациента участок костной ткани, который помещается вокруг сломанной кости. Такой метод позволяет ускорять регенерацию кости.
Реабилитационный период
Успешность срастания кости и восстановления функций руки во многом зависит от самого пациента и его желания и стремления к выздоровлению.
Как долго идет восстановление
Период сращения кости зависит от нескольких факторов:
- возраст (у детей кости срастаются быстрее, у пожилых людей – медленнее);
- скорость оказания медицинской помощи (чем дольше медлить с обращением к врачу, тем хуже будет срастаться перелом);
- качество питания и активность образа жизни пациента;
- вид лечения (при консервативном пути 4-6 недель, при оперативном – 5-8 недель).
Вспомогательные фиксаторы
Специальные бандажи для фиксации лучезапястного сустава бывают разной жесткости. Для переломов обычно выбирают жесткие фиксаторы, которые обеспечивают максимальную неподвижность.
Это важно! По поводу ношения фиксатора необходимо обязательно проконсультироваться с лечащим врачом. Подбор размера бандажа также должен осуществляться специалистами.
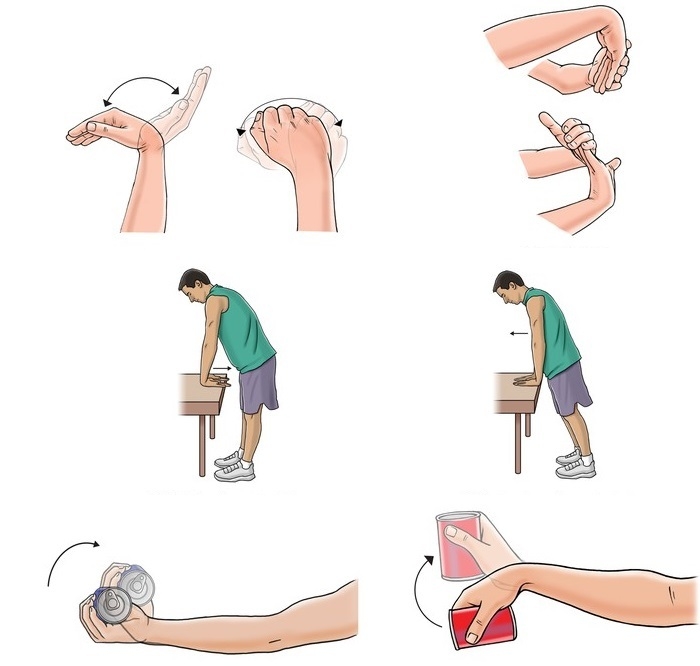
Упражнения для восстановления функциональности
Разрабатывать кисть после перелома необходимо начинать только с разрешения доктора. Делать это нужно обязательно, иначе движения восстановятся не в полном объеме. Последовательность выполнения упражнений:
- Начинать следует с грубых упражнений, не требующих мелких движений пальцами. Для этого идеально подойдет эспандер. Упражняйтесь с ним, меняя положение руки.
- Следующий этап: разработка лучезапястного сустава и межзапястных суставов. Здесь оптимальными будут круговые движения кистью, сгибание и разгибание кисти. Для проработки более мелких суставов рекомендовано разминать в руке мягкие вещества (пластилин, игрушки типа “анти стресс” и т.д.).
- Разработка пальцев: сгибание и разгибание пальцев, разведение пальцев, противопоставление большого пальца (рисуем им круги в воздухе), перемещаем между пальцами мелкие предметы (карандаши, кусочек пластилина).
На начальных этапах, если движения даются сложно, можно начать с пассивной гимнастики – здоровой рукой сгибать суставы больной. Не стоит перегружать руку, лечебная гимнастика не должна приносить сильного дискомфорта и боли.
Несросшийся перелом ладьевидной кости
Часто боль в кисти может быть связана с застарелым переломом ладьевидной кости. Классическая история пациента с ложным суставом ладьевидной кости выглядит примерно так: когда-то давно была травма руки, за помощью не обращался или в травмпункте сделали рентген и сказали, что все нормально и «помажьте мазью, само заживет», со временем боль стала по-меньше, но ограничение движений сохраняется и прежнюю нагрузку кисть уже не выдерживает.
При выполнении рентгенограмм, выявляется перелом ладьевидной кости. Точно понятно, что накладывать гипс уже поздно, и помочь может только операция. И здесь встает вопрос: оперировать или не оперировать?
Мы достоверно знаем, что нестабильность запястья, которая возникает при подобной травме рано или поздно приводит к остеоартрозу и спонтанное выздоровление не описано в литературе.
В зависимости от уровня перелома, степени кровоснабжения отломков и динамики прогрессирования болевого синдрома можно попробовать определиться с прогнозом.
Что можно сказать о результатах оперативного лечения?
При анализе 1121 статьи, в которых предложено 36 видов операций, получены следующие результаты (данные из Green’s Operative Hand Surgery 6th, 2010):
Фиксация спицами с использованием костной пластики для коррекции угловой деформации приводила к сращению в 77% случаев, тогда как при фиксации винтом уровень сращения был 94%.
Ранние движения в кисти после операции были сравнены с фиксирующей повязкой на 6 и более недель, в результате срослось 74% переломов.
Лечение пациентов с асептическим некрозом проксимального фрагмента было успешным в 88% случаев при использовании кровоснабжаемого костного трансплантата и в 47% при использовании некровоснабжаемой кости и самокомпрессирующего винта.
Основываясь на таких результатах можно заявлять, что фиксация винтом стабильнее фиксации спицей, при достижении стабильного остеосинтеза иногда можно избежать длительной иммобилизации, для подтвержденного асептического некроза фрагмента кости значимо лучшие результаты дает кровоснабжаемый костный трансплантат.
Это интересные научные данные, но все же, делать операцию или нет?
Оперировать несросшийся перелом следует при наличии болей, которые мешают в повседневной жизни. После сращения кости эти боли должны пройти, сила кисти увеличиться и прогрессирование разрушения запястья должно остановиться. Однако не следует ожидать, что рука будет чувствовать себя точно так же, как вторая неповрежденная. Почти всегда сохраняется ограничение движений в кистевом суставе, может быть небольшой отек мягких тканей в месте операционного доступа.
Что делать при переломе ладьевидной кости запястья?
Перелом ладьевидной кости ведет к нарушению моторики запястья и кисти. Ладонь становится непригодной для выполнения мелких движений. Поэтому при малейшем подозрении на повреждение необходимо пройти тщательную диагностику.

Характерные симптомы травмы
Клиническая картина перелома:
- Боль распространяется из области основания большого пальца, называемого районом анатомической табакерки.
 Интенсивность симптома увеличивается при попытке взять в руку предмет, во время активных движений или простого прикосновения к поврежденной части.
Интенсивность симптома увеличивается при попытке взять в руку предмет, во время активных движений или простого прикосновения к поврежденной части.- Проявляется отек мягких тканей.
- Движения провоцирует характерный хруст, который возникает в результате трения костных отломков.
- При травмировании страдает кровоснабжение, поэтому на участке развивается гематома. Синяк может полностью охватывать запястье.
- Деформация кисти присутствует не всегда. В результате человек не спешит обращаться к профессиональной помощи, так как уверен, что у него ушиб или растяжение связок.
Чтобы выявить перелом, следует обратить внимание на характер боли. Если через сутки симптом не исчезает, а движение сустава в полном объеме не восстанавливается, то необходимо посетить травматолога. В противном случае разовьются осложнения и функциональность кисти снизится.
Первая помощь

- Желательно обездвижить поврежденную руку. Сгибание и напряжение мышц провоцируют смещение обломков, которые дополнительно травмируют мягкие ткани. Руку фиксируют тканью, сложенной в виде косынки, к плечу.
- Нельзя самостоятельно накладывать шину или закреплять кисть с помощью бинтов.
- К травмированной зоне разрешено приложить лед или бутылку с холодной водой на 15 минут, предварительно прикрыв кожу стерильной марлей.
- Пострадавшему дают обезболивающее.
Человека нужно доставить в больницу.
Лечебные мероприятия
Терапия включает следующие процедуры:
- При сомнении в диагнозе врач назначает шинирование. Сроки лечения до 10 суток. Затем выполняют рентген, который четко укажет на наличие либо отсутствие перелома.
- При травме без смещения костей используют гипсовую повязку. Гипс накладывают на 2 месяца. Иммобилизация фиксирует кисть в положении с отведенным большим пальцем, охватывает лучезапястный сустав.
- Хирургическое вмешательство рекомендовано для быстро восстановления работоспособности. В случае простого перелома необходимости в операции нет.
- К операции прибегают и при смещении обломков. В этом случае срастание обеспечивается использованием фиксаторов. Одновременно предупреждается развитие некроза.
Оперативное лечение выполняется в амбулаторных условиях. Травмирование ладьевидной кости не является показанием для помещения больного в стационар. Применяется местная анестезия, или обезболивания добиваются региональным введением препарата, при котором блокируется нервное плечевое сплетение.
Как проходит операция:
- Разрезают тыльную сторону или ладонь. Место определяют в зависимости от локализации повреждения.
- Располагают правильно обломки кости и фиксируют положение винтами. В большинстве случаев для соединения требуется не больше 1 имплантата.
- Прибегают к малоинвазивной хирургии, когда требуется выполнить разрез не длиннее 3-5 мм.
- Во время операции контролируют процесс совмещения с помощью рентгеновских снимков.
При сложной травме, сопровождающейся смещением, используют аппарат Илизарова.
Если лечение привело к неправильному сращиванию, требуется повторное хирургическое лечение. В этом случае делают больший разрез, так как нужно выполнить искусственный перелом. После этого, заново совмещают кость и накладывают фиксатор.
Ранее применяли спицы, но метод фиксации винтами имеет несколько преимуществ:
- Винты прочно удерживают осколки до полного срастания.
- Легче происходит разработка сустава при реабилитации.
Когда кость разбивается на несколько частей и присутствуют многочисленные осколки, рекомендуют использовать трансплантат, выполненный из синтетики или собственной кости больного. Им оборачивают место разлома. При этом стимулируется рост костных тканей, и травма быстро заживает.
При краевом переломе удаляют осколок. В большинстве случаев прирастить его обратно не удается, а характер травмирования не провоцирует ухудшение подвижности в дальнейшем.
Реабилитация и восстановление
По окончании терапии необходимо разрабатывать участок. Но перед такими процедурами важен покой, не стоит физически нагружать запястье и кисть.
Основное направление — это ЛФК, способное восстановить гибкость, усилить прочность. Выполняют упражнения на первом этапе под контролем специалиста, соблюдая все рекомендации. Затем делают комплекс в домашних условиях, проводя тренировку самостоятельно.
Физиотерапия улучшает кровообращение и обеспечивает ткани необходимыми минералами и питательными веществами. Востребованы такие методы:
- магнитотерапия;
- электрофорез;
- аппликации озокеритом или парафином;
- ультразвук.
Если пациент не нарушает врачебных рекомендаций и постоянно практикует ЛФК, прежняя подвижность возвращается через 4–6 месяцев.
Возможные последствия
 Эта травма может вызвать негативные последствия. Проблемы при отсутствии лечения:
Эта травма может вызвать негативные последствия. Проблемы при отсутствии лечения:
- Перелом плохо срастается, вызывая боли и ограничивая подвижность руки.
- Происходит некроз поврежденного участка, так как нарушен приток крови. Такая патология развивается через несколько месяцев после травмы и выявляется с помощью рентгена.
- Неправильное сращивание приводит к артрозу. Кости при этом постоянно трутся, быстро изнашиваются. Это возможно из-за проблем с метаболизм, нарушением кровоснабжения. В пожилом возрасте заживление проходит медленнее.
Заключение
При подозрении на перелом необходимо посетить травматолога и провести тщательную диагностику для назначения правильного лечения. Своевременная терапия снизит риски осложнений и поможет сохранить полноценную подвижность кисти и запястья.
Что делать при переломе ладьевидной кости запястья?
Среди всех костей запястья чаще всего подвергается переломам ладьевидная кость. Причиной этого является размер и расположение нормальной ладьевидной кости. Ладьевидную кость относят к проксимальному ряду костей запястья. Однако анатомически она вклинивается в дистальный ряд. Лучевая девиация или тыльное сгибание кисти в норме ограничено упором лучевой в ладьевидную кость. В этом месте часто возникают стрессовые переломы.
Кровеносные сосуды, питающие ладьевидную кость, в норме проникают через кортикальный слой на дорсальной поверхности близ бугорка в области средней трети. Следовательно, в проксимальной порции кости нет прямого кровоснабжения. Недостаточное кровоснабжение при переломе ладьевидной кости может обусловить замедленное сращение или привести к аваскулярному некрозу.
Аксиома: чем проксимальнее расположена линия перелома ладьевидной кости, тем выше вероятность развития аваскулярного некроза.
Врачу очень важно знать, что больной, обратившийся с жалобами на «растяжение запястья», может иметь скрытый перелом ладьевидной кости. Часто это повреждение может быть исключено на основании физикального обследования. Как будет показано дальше, нормальная рентгенограмма не исключает этого перелома.
Аксиома: у больных, поступивших с симптомами растяжения лучезапястното сустава, следует подозревать перелом ладьевидной кости.
Как показано на рисунке, переломы ладьевидной кости можно разделить на четыре группы.
Класс А: переломы средней трети
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка

Обычно переломы ладьевидной кости возникают при насильственном переразгибании лучезапястного сустава. Тип перелома зависит от положения предплечья в момент травмы. Считается, что переломы класса А происходят в результате лучевого отведения с переразгибанием, что приводит к сдавлению средней трети ладьевидной кости шиловидным отростком лучевой кости.
При осмотре обычно обнаруживают максимальную болезненность на дне анатомической табакерки. Кроме того, лучевое отведение запястья или давление по оси большого пальца усиливают боль.
Рутинные рентгенограммы, включающие переднезаднюю, боковую и косую проекции, могут не выявить перелома. Если врач подозревает перелом на основании клиники, то для его подтверждения могут потребоваться правая и левая косые проекции, а также томограммы. Несмотря на это, иногда перелом можно обнаружить на снимках лишь через 4 нед с момента травмы. Косвенным признаком острого перелома ладьевидной кости является смещение жировой полоски.
Кроме определения прямых или косвенных рентгенологических признаков перелома, перед интерпретацией рентгенограмм необходимо вспомнить ряд важных моментов.
Переломы со смещением, или нестабильные. Смещение костных фрагментов относительно друг друга или необъяснимая вариабельность положения фрагментов на разных проекциях указывают на нестабильный перелом. Вывихам, как правило, подвержены дистальный фрагмент и кости запястья, которые смещаются в дорсальном направлении. Проксимальный фрагмент и полулунная кость в целом сохраняют нормальные соотношения с лучевой костью.
Ротационный подвывих ладьевидной кости. Это непростое для обнаружения осложнение можно заподозрить, если расстояние между ладьевидной и полулунной костями больше 3 мм. Оно нередко сочетается с переломом полулунной кости и часто сопровождается посттравматическим артритом.
Старые переломы ладьевидной кости. Рентгенологический признак этих повреждений — склерозированные края фрагментов. Кроме того, определяемое на снимке расстояние между фрагментами будет равно расстоянию между другими костями запястья.
Ладьевидная кость, состоящая из двух частей. Это вариант нормы, который ошибочно можно принять за перелом класса А. Наличие нормальной гладкой границы костей указывает на этот вариант.

Большинство (90%) переломов ладьевидной кости не сопровождается другими повреждениями. К повреждениям, связанным с ее переломами, относятся следующие:
1. Вывих в лечезапястном суставе.
2. Вывих костей запястья проксимального или дистального ряда.
3. Перелом дистального отдела лучевой кости.
4. Переломовывих I пальца типа Беннетта.
5. Перелом или вывих полулунной кости.
6. Разъединение ладьевидно-полулунного сочленения.
Лечение переломов ладьевидной кости
Лечение переломов ладьевидной кости спорно и, к сожалению, чревато осложнениями. В целом переломы ее дистального отдела, как и поперечные переломы, заживают с меньшим числом осложнений, чем переломы проксимального отдела или косые переломы. Рекомендуется гипсовая иммобилизация, однако относительно положения большого пальца и предплечья, как и продолжительности гипсовой иммобилизации, существуют разногласия. Авторы рекомендуют переломы проксимальной трети иммобилизовать на срок 12 нед, переломы средней или дистальной трети — минимум на 8 нед. Как и при иммобилизации других видов переломов, важными элементами первой помощи при лечении переломов ладьевидной кости будут лед и приподнятое положение конечности.
Клинически заподозренные, но рентгенологически не выявляемые переломы ладьевидной кости. Больного следует вести, как и при переломах ладьевидной кости без смещения. Предплечье помещают в гипсовую повязку для I пальца. Большой палец должен занимать положение захвата, предплечье — физиологическое положение, а лучезапястный сустав должен быть в положении 25° разгибания. Гипсовая повязка начинается с межфалангового сустава I пальца и заканчивается на середине предплечья. Через 2 нед следует провести повторные клиническое и рентгенологическое обследования. Если определяют перелом, заново накладывают гипс минимум на 6 нед. Если перелом не обнаруживают, но данные обследования позволяют клинически подозревать перелом, гипс накладывают вновь и больного повторно осматривают через 2 нед.
Переломы ладьевидной кости без смещения. Накладывают длинную гипсовую повязку для I пальца протяженностью до межфалангового сустава I пальца. Предплечью и I пальцу придают положение, указанное в предыдущем разделе. Через 6 нед повязку можно заменить на короткую для I пальца на остальное время иммобилизации, которая длится в целом 8—12 нед.
Переломы ладьевидной кости со смещением. Больному накладывают ладонную лонгету и направляют к опытному хирургу для попытки закрытой репозиции. Если попытка окажется безуспешной, показана открытая репозиция.
Некоторые авторы рекомендуют для переломов без смещения иные методы лечения, включающие короткую гипсовую повязку для I пальца при положении лучезапястного сустава в легком тыльном сгибании и предплечья — в нейтральном. Наряду с этим некоторые авторы рекомендуют полностью покрывать I палец гипсовой повязкой.
Осложнения переломов ладьевидной кости
Осложнения при переломах ладьевидной кости могут развиться, несмотря на оптимальное лечение.
1. Аваскулярный некроз нередко сопутствует переломам проксимальной трети, неадекватно репонированным переломам со смещением, оскольчатым или неадекватно иммобилизованным переломам.
2. Переломы, леченные запоздало или неадекватно, часто осложняются замедленной консолидацией или несращением.
Источники:
http://nettravm.ru/perelom-ladevidnoj-kosti-kisti-01/
http://handclinic.pro/nesrosshijsya-perelom-ladevidnoj-kosti/
http://glavtravma.ru/perelomy/ladevidnaya-kost-70
http://handclinic.pro/nesrosshijsya-perelom-ladevidnoj-kosti/
http://ortocure.ru/travma/perelom/ladevidnoj-kosti.html
http://meduniver.com/Medical/travmi/perelom_ladievidnoi_kosti.html
http://ortocure.ru/travma/perelom/lechenie-mazyami.html

 Интенсивность симптома увеличивается при попытке взять в руку предмет, во время активных движений или простого прикосновения к поврежденной части.
Интенсивность симптома увеличивается при попытке взять в руку предмет, во время активных движений или простого прикосновения к поврежденной части.
