Что такое остеонекроз и как его нужно лечить?
Скелет человека состоит из 207 костей, в каждой из них есть живые клетки. Для нормального функционирования всей структуры необходимо их постоянно снабжать кровью. При нарушении функции кровотока клетки начинают погибать, что приводит к разрушению костей. Этот процесс носит название остеонекроз.
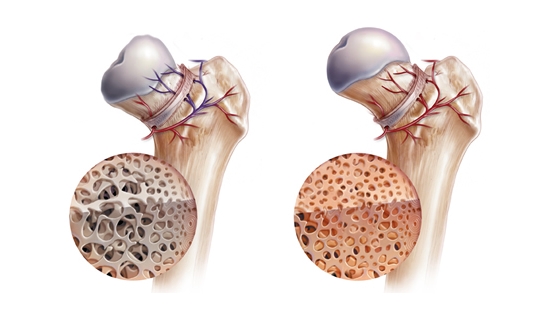
Причины возникновения заболевания
Точная причина отмирания клеток не совсем понятна. Иногда патология возникает без фактора риска, самостоятельно, независимо от других поражений. Заболевание это скорее развивается как сочетание многих факторов, включая генетические, метаболические, приобретенные, такие как алкоголь, курение.
Травматический некроз
 Частой причиной возникновения остеонекроза является перелом в тазобедренном суставе со смещением, травма колена и бедренной кости.
Частой причиной возникновения остеонекроза является перелом в тазобедренном суставе со смещением, травма колена и бедренной кости.
Исследования врачей показывают, что у 20% людей наблюдается остеонекроз тазобедренного сустава после его вывиха. Возможность его возникновения зависит от степени осложнения, особенно если вывих не был своевременно вправлен и привел к нарушению кровообращения.
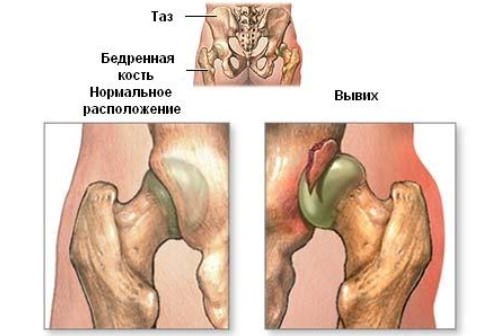
Нетравматический некроз
Долгосрочное системное использование кортикостероидных препаратов является фактором риска. Препараты, применяемые при лечении ревматоидного артрита, красной волчанки, воспаления кишечника, влияют на развитие некроза.
Характерные факторы, способствующие возникновению нетравматического некроза:
- алкоголь;
- химиотерапия;
- декомпрессионная болезнь;
- патологии печени;
- хронические болезни почек;
- трансплантация органов;
- панкреатит;
- облучение;
- опухоли.
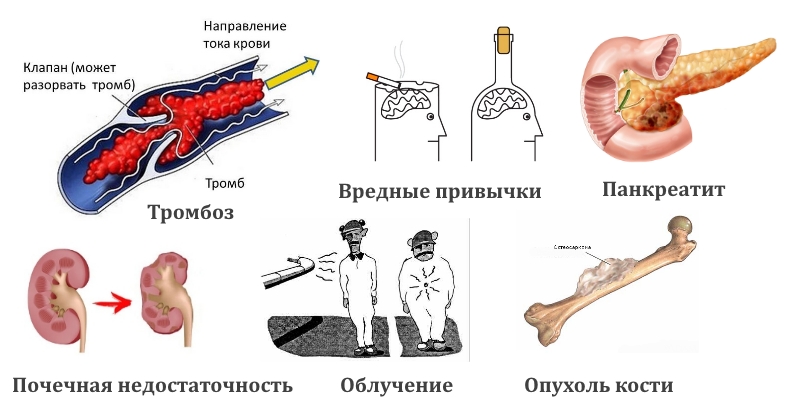
Развитие остеонекроза нередко связывают с поражением костной ткани и остеоцитов. Внутрисосудистый тромбоз, увеличение объема жировых клеток тоже способствуют возникновению заболевания.
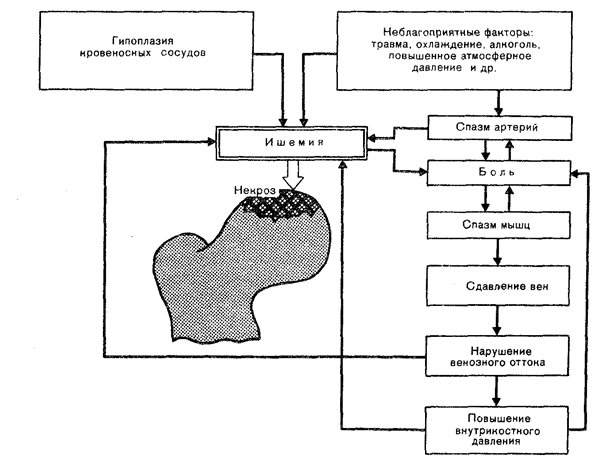
Локализация и характерные симптомы
Основной симптом остеонекроза — боли, которые происходят по нарастающей амплитуде. Несвоевременно начатое лечение может привести к потере трудоспособности и операции по замене суставов.
 На ранних стадиях развития симптомы могут отсутствовать. Боль развивается постепенно, она увеличивается при нагрузках и утихает в ночное время. Сначала появляются болезненные ощущения только при перенесении тяжести тела на пораженный сустав, а затем и в состоянии покоя.
На ранних стадиях развития симптомы могут отсутствовать. Боль развивается постепенно, она увеличивается при нагрузках и утихает в ночное время. Сначала появляются болезненные ощущения только при перенесении тяжести тела на пораженный сустав, а затем и в состоянии покоя.
Время между первыми симптомами и потерей двигательных функций различно для каждого человека и может продолжаться от нескольких месяцев до года.
При остеонекрозе в области тазобедренного сустава дислокация боли происходит непосредственно около паха и передается на ягодицы и бедра. Происходит ограничение подвижности, со временем появляется хромота. Сложным заболеванием считается асептический некроз головки бедренной кости.
 Некротические проявления в коленном суставе вызывают спонтанный остеонекроз, сопровождающийся резкой болью. Вначале возникают неприятные ощущения на внутренней поверхности сустава, затем начинаются воспалительные процессы, в дальнейшем возможна хромота.
Некротические проявления в коленном суставе вызывают спонтанный остеонекроз, сопровождающийся резкой болью. Вначале возникают неприятные ощущения на внутренней поверхности сустава, затем начинаются воспалительные процессы, в дальнейшем возможна хромота.
При остеонекрозе головки плечевой кости боль выражена не так ярко, как при поражении тазобедренного сустава. В этом случае происходит ограничение движения, особенно при поднятии рук.
Реже бывают случаи некроза ребра, полости рта.

Остеонекроз может возникнуть в полулунной кости запястья. Она находится между головчатой и лучевой костями и чаще всех подвергается физической нагрузке.
Диагностика
После проведения полного медицинского осмотра и выяснения истории болезни врач может использовать один или несколько методов визуализации для диагностики остеонекроза. Ранний диагноз увеличивает шансы на выздоровление.
Наиболее частые исследования, с помощью которых удастся диагностировать первичные признаки остеонекроза:
- рентген;
- МРТ;
- сканирование костей;
- КТ;
- биопсия.
Рентген — самый первый инструмент, который использует врач для установления причины возникновения болей в суставах. Это простой способ просмотра изображения костей, который показывает начавшиеся изменения на ранних стадиях. В дальнейшем с помощью рентгена контролируется процесс заболевания.
 МРТ — наиболее распространенный метод диагностики остеонекроза. При сканировании можно увидеть химические изменения в костном мозге и обнаружить болезнь на начальном этапе. Кроме того, МРТ выявляет области, которые еще не подверглись сильному поражению.
МРТ — наиболее распространенный метод диагностики остеонекроза. При сканировании можно увидеть химические изменения в костном мозге и обнаружить болезнь на начальном этапе. Кроме того, МРТ выявляет области, которые еще не подверглись сильному поражению.
Компьютерная томография — это метод визуализации, который предоставляет врачу трехмерную картину пораженного органа. С его помощью хорошо просматриваются кусочки кости, качество изображения четкое и яркое. При КТ видны трещины, что помогает установить коллапс костей и суставов.
Биопсия — хирургическая процедура, при которой ткань из пораженной кости удаляется и изучается. Она редко применяется для диагностики, поскольку изображений, полученных при других способах исследования, бывает достаточно.
Методы лечения
Стандартная терапия состоит из следующих методов:
- неоперативное лечение;
- хирургическое вмешательство;
- профилактика.
Лечение остеонекроза необходимо для предотвращения сужения суставов. Если не проводить своевременные терапевтические процедуры, то быстро прогрессирующая болезнь может парализовать человека в течение двух лет. Раннее вмешательство важно для сохранения суставов, но большинство пациентов диагностируются в конечной стадии заболевания.
Для определения подходящего вида лечения учитывают следующие аспекты:
- возраст пациента;
- стадию заболевания;
- расположение затронутой некрозом кости;
- площадь поражения.

Единого и эффективного лекарственного средства для устранения остеонекроза не существует. Чаще используются неоперативные методы — ударно-волновая терапия, электростимуляция, упражнения по физиотерапии и укреплению мышц. Из фармацевтических препаратов для лечения применяют антикоагулянты, бисфосфонаты, липидные агенты.
В сложных случаях неоперативные методы не замедляют развитие болезни и не заменяют хирургического вмешательства.
Хирургическое лечение включает в себя туннелизацию в области пораженной кости, за счет чего уменьшается давление внутри ее. Эта процедура иногда уменьшает боль и замедляет разрушение кости и суставов.
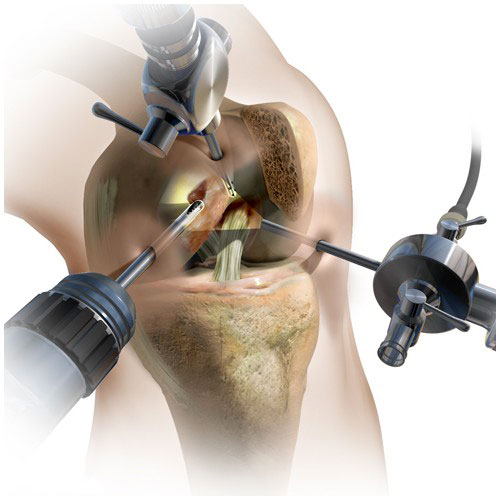
Еще одна операция, такая как остеотомия, показала свою эффективность для больных с прогрессирующим остеонекрозом и небольшой площадью поражения костной ткани.
В некоторых случаях применяются трансплантаты. При этой операции используются здоровые кости самого больного или донора. Эта сложная процедура включает в себя очистку омертвевшей костной ткани, которую после удаления заменяют здоровым трансплантатом.
Еще один вид костной реконструкции предполагает использование собственных клеток пациента, способных создавать новую кость. Чаще всего это стволовые клетки из костного мозга, которые помещают в пораженную ткань для восстановления и регенерации нового сустава. Такой вид оперативного вмешательства называется аутотрансплантацией.
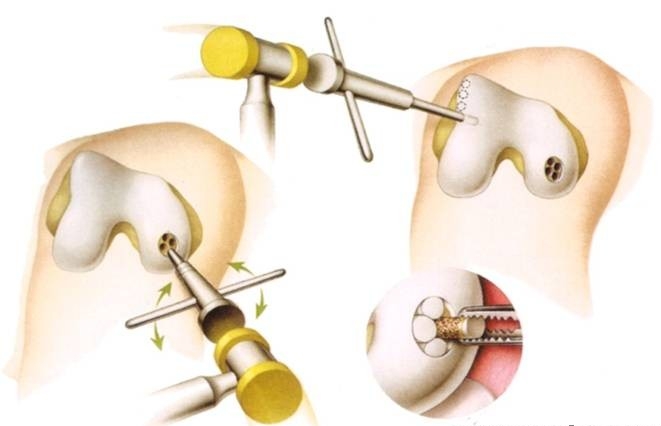
В случаях тяжелого заболевания проводится общая замена суставов — артропластика. Осуществляют ее на последней стадии, при полном разрушении сустава.
К консервативным методам лечения относят также лечебную гимнастику, массаж, физиотерапию.
Профилактика
Для профилактики остеонекроза у людей с предрасположенностью к заболеванию врачи должны оценивать препараты, которые они выписывают. Длительное использование кортикостероидов способствует разрушению липидных веществ, что приводит к сужению кровеносных сосудов.
Профилактика остеонекроза включает в себя и правильную гигиену полости рта. Перед посещением стоматолога, особенно если предполагается хирургическая операция, следует прекратить прием бисфосфонатов.
При первых признаках полученной инфекции следует обращаться к врачу.
Чрезмерное употребление алкоголя чревато развитием аваскулярного некроза. Курение увеличивает риск поражения костей.
Необходимо следить за уровнем холестерина, т. к. увеличенные жировые частицы блокируют кровоснабжение костей.
Причины и способы лечения асептического некроза головки бедренной кости
Тазобедренный сустав — один из самых крупных в организме. Он соединяет ногу и туловище человека и испытывает очень большую нагрузку. Одну поверхность сустава образует тазовая кость, точнее ее участок — вертлужная впадина, имеющая округло-вогнутую форму. В ней размещается головка бедренной кости, похожая на шар. Благодаря строению этого сустава человек способен двигать ногами в разных направлениях, ходить, бегать, танцевать, заниматься спортом и гимнастикой.
К сожалению, при различных болезнях тазобедренного сустава нередки боль и ограничение подвижности. Примером может быть асептический некроз головки бедренной кости (сокращенно — АНГБК).
Что такое некроз тазобедренного сустава?
Асептический, или аваскулярный, некроз головки бедренной кости — это тяжело протекающая болезнь, при которой из-за недостаточности кровообращения нарушается непрерывный процесс образования новых и разрушения старых костных клеток. В итоге головка бедренной кости постепенно становится все более хрупкой и под действием нагрузки меняет форму или полностью разрушается. Чем выше нагрузка, тем больше страдает кость, чаще всего — верхненаружный сегмент головки бедренной кости.
Несмотря на сравнительно невысокую встречаемость — 1,5–4,7% от всех ортопедических проблем, — АНГБК представляет собой серьезную общественную угрозу. У 7% ортопедических больных именно эта болезнь становится причиной инвалидности [1] . Чаще всего остеонекроз головки бедренной кости встречается у молодых работоспособных мужчин от 30 до 50 лет, средний возраст заболевших — 38 лет. Женщины тоже страдают от этого заболевания, хотя и в 8 раз реже.
Болезнь проходит в несколько этапов: если не прибегать к лечению, от начала заболевания до разрушения кости проходит 2–4 года. В литературе встречается 16 классификаций АНГБК, с учетом результатов рентгена, МРТ и других обследований. В России чаще всего используется разделение на 4 стадии асептического некроза головки бедренной кости:
- Изменений нет совсем, или же присутствуют незначительные изменения, которые можно обнаружить на МРТ.
- Меняется структура кости, выявляется остеосклероз, остеопороз.
- Под поверхностью головки бедренной кости происходит уплощение (импрессия) или перелом (коллапс).
- В процесс вовлекается не только головка бедренной кости, но и вторая суставная поверхность (вертлужная впадина), то есть затронут весь сустав.
После установления диагноза «асептический некроз головки бедренной кости» лечение необходимо начинать как можно раньше, пока головка кости сохраняет свою форму. Консервативная терапия приносит наибольший эффект именно на ранних стадиях заболевания.
Возможные причины асептического некроза головки бедренной кости
Некроз головки бедренной кости возникает в тех случаях, когда этот участок недостаточно снабжается кровью. И чаще всего проблемы с кровоснабжением наступают при травмах, переломах, вывихах в тазобедренном суставе. В результате из-за недостатка кислорода и питательных веществ клетки костной ткани погибают.
Однако некроз в тазобедренном суставе может начаться и без повреждения сосудов. К числу факторов, провоцирующих нетравматический аваскулярный некроз головки бедренной кости, относятся:
- лучевая и химиотерапия;
- прием кортикостероидных гормонов;
- болезни сосудов и заболевания крови;
- ревматоидный артрит;
- остеопороз;
- злоупотребление алкоголем и курение;
- чрезмерные нагрузки на сустав;
- нарушение минерального обмена;
- заболевания печени, надпочечников.
При сочетании нескольких причин постепенно подавляется деятельность остеобластов и остеоцитов — клеток, образующих новую костную ткань. В то же время повышается активность остеокластов, которые отвечают за рассасывание отработавшей костной ткани. Чем больше нарушается равновесие между образованием новой и разрушением старой ткани, тем более хрупкой становится головка бедренной кости. Когда под действием нагрузки в ней возникают микропереломы, кровоснабжение еще больше ухудшается из-за сдавления сосудов, в итоге возникает замкнутый круг.
Симптомы и диагностика некроза бедренной кости
Основным проявлением начинающегося некроза головки тазобедренного сустава является боль. Она всегда связана с движением в суставе, может отдавать в паховую область. На пораженную ногу трудно или невозможно опереться, в ответ на болевые ощущения может возникать скованность или спазм мышц. Чем больше прогрессирует болезнь, тем сильнее она отражается на внешности пациента: постепенно может сформироваться хромота, перекос таза, гипотрофия мышц, укорочение ноги на пораженной стороне.
При этом похожие симптомы могут быть и при других поражениях тазобедренного сустава — артрозе или ревматоидном артрите, поэтому для уточнения диагноза необходимо проведение дополнительных обследований.
Рентген покажет наличие очагов остеосклероза, кист в костной ткани, а тем более деформацию и перелом головки бедренной кости. В самом начале развития АНГБК рентген может быть неинформативен, однако если отказаться от дальнейшего поиска, то можно пропустить зарождающееся заболевание. В этом случае необходимо проверить результат с помощью метода МРТ.
МРТ помогает обнаружить начинающееся воспаление тазобедренного сустава, внутрикостный отек, неоднородный сигнал от головки бедренной кости. При обнаружении изменений на МРТ врач может порекомендовать исследовать кровь на показатели резорбции костной ткани, а также оценить уровень кальция в крови и моче. Результаты обследования помогут врачу правильно установить диагноз и подобрать необходимые дозы лекарственных препаратов.
Как лечить некроз тазобедренного сустава: верни свободу движений
При асептическом некрозе головки тазобедренного сустава лечение рекомендуется начать как можно раньше. Как уже упоминалось, эффективность консервативного лечения гораздо выше на ранних этапах — до уплощения и изменения формы головки, после этого ухудшение наступает быстрее. К сожалению, на сегодняшний день не существует одного метода, позволяющего излечить остеонекроз, поэтому важно проводить комплексную терапию под контролем опытного врача. Задача лечения — максимально сохранить функцию и подвижность в суставе, а также отсрочить проведение операции.
Это важно
Первым пунктом в любом лечении является режим. Для больных с АНГБК необходимо исключить любые факторы, которые могут спровоцировать ухудшение. Рекомендован отказ от вредных привычек (алкоголя и курения), соблюдение условий труда: стоит избегать переохлаждений, значительных физических нагрузок, длительного пребывания на ногах.
Иногда пациенты интересуются, нужно ли специальное питание при болезнях суставов. Стоит отметить, что универсальных, подходящих всем рекомендаций тут нет. При наличии признаков остеопороза может потребоваться пища, богатая кальцием и легкоусвояемым белком, например молочные продукты и блюда, приготовленные с применением хрящей и желатина. Если у пациента есть признаки активного воспалительного процесса, ему стоит ограничить употребление острых, копченых, маринованных и пряных блюд, так как они способствуют усилению патологических процессов. Разумеется, на диету пациента значительно влияют сопутствующие заболевания. Так, при подагре ограничивают прием белка, а при ожирении снижают общую калорийность рациона.
Обычно в процессе лечения необходимо разгрузить пораженный сустав. Для этого пациенту подбираются костыли, ходьба на которых может занять от 4 до 12 месяцев. Этот пункт отменяют через 2 месяца после уменьшения болей и возвращения в норму маркеров костного обмена. Но нужно понимать, что разгрузка сустава чрезвычайно важна, потому что не только уменьшает боль, но и не дает весу тела давить на пораженную головку кости и деформировать ее. В результате процесс заживления и восстановления идет быстрее.
Несмотря на необходимость разгрузки сустава, пациентам также нужна и лечебная физкультура. Сочетание специально подобранных упражнений уменьшает боль и увеличивает подвижность в пораженном суставе, способствует разработке как самого сустава, так и окружающих его мышц. С целью разгрузки пациентам с ожирением также можно посоветовать снижать массу тела. Сочетание лечебной физкультуры с диетическим питанием дает при этом лучший результат по сравнению с отдельно применяемыми упражнениями или диетой.
Другим важным компонентом в консервативной терапии является применение медикаментов. При аваскулярном некрозе головки бедренной кости лечение может включать следующие группы лекарственных препаратов:
- Ингибиторы костной резорбции, например бисфосфонаты, уменьшают разрушение костной ткани и препятствуют сдавлению и изменению формы головки бедренной кости.
- Препараты витамина Д и кальция, в виде активных форм, улучшают процессы образования кости и ее минерализацию. Доза средства подбирается с учетом уровня кальция в крови и в моче.
- Дополнительные источники минералов и фосфатов, например оссеин-гидроксиапатит.
- Для улучшения микроциркуляции могут назначаться антиагрегантные препараты, например курантил.
- Противовоспалительные препараты нестероидной природы снижают активность воспаления и уменьшают боль.
- Миорелаксанты показаны при наличии спазма мышц вокруг сустава.
- Витамины, хондропротекторы.
Обязательным компонентом является физиотерапевтическое лечение — оно способствует улучшению кровотока в тканях и ускорению регенерации. Сюда относятся гипербарическая оксигенация (ГБО), ударно-волновая терапия и миостимуляция.
При гипербарической оксигенации пациента помещают в барокамеру, где на него с повышенным давлением действует воздух, обогащенный кислородом. Это позволяет улучшить кислородное питание поврежденных тканей.
Ударно-волновая терапия эффективно воздействует на элементы, мешающие нормальному заживлению пораженных суставов, например кристаллы кальция или спайки. Действие звуковой волны производится точечно, непосредственно в месте повреждения. Кроме этого, при действии ударно-волновой терапии улучшается кровоснабжение в обрабатываемой области, что дополнительно усиливает репаративный эффект.
Миостимуляция помогает восстановить тонус мышц при их гипотрофии, что часто встречается при сильных болях и ограничении в движении. Также стимуляция мышечных волокон снимает спазм, ускоряет кровоток в них и в окружающих тканях.
Дополнить лечебное воздействие можно инъекциями в пораженный сустав. Для лечения заболеваний тазобедренного сустава используются внутрисуставные уколы гиалуроновой кислоты и введение богатой тромбоцитами плазмы.
Гиалуроновая кислота — важный компонент синовиальной жидкости. Эта жидкость обеспечивает легкое скольжение поверхностей и дополнительную амортизацию в суставе. При воспалительных процессах состав синовиальной жидкости изменяется, ее может быть недостаточно, и в результате трение в суставе значительно возрастает. Гиалуроновая кислота для внутрисуставных уколов обладает специально подобранной вязкостью и упругостью, а также исключительной способностью к скольжению. Уколы помогают облегчить движение в суставе и ускорить восстановление тканей. Подобные средства даже называют протезом синовиальной жидкости, сюда относятся такие препараты, как дьюралан, ферматрон, остенил. Препятствием к применению может стать непереносимость гиалуроната натрия.
Введение богатой тромбоцитами плазмы позволяет активизировать процессы заживления. Это молодое, но перспективное направление в лечении суставов, которое также называют PRP-терапией (от англ. platelet rich plasma). Другие названия процедуры — аутоплазмотерапия, плазмолифтинг. Изначально метод применялся в стоматологии и челюстно-лицевой хирургии, а также в дерматологии и косметологии, но в последнее время активно внедряется в ортопедии и спортивной медицине.
Богатую тромбоцитами плазму получают с помощью специальной технологии из собственной крови пациента, поэтому она безошибочно совместима с его организмом. Лечебный эффект достигается благодаря тромбоцитам — это мельчайшие частицы, наполненные биоактивными молекулами (факторами роста) и отвечающие за быстрое восстановление сосудов при порезах и мелких травмах. Под действием тромбоцитарных факторов усиливается образование коллагена, который входит в состав каркаса для хряща и костной ткани. Также происходит привлечение клеток-фибробластов, которые помогают строить новую ткань, и улучшается микроциркуляция за счет образования новых сосудов. Эффект инъекций можно почувствовать уже через несколько недель, а отдаленные результаты наблюдаются через 6–12 месяцев.
Раннее начало лечения и комплексное воздействие на все звенья развития болезни позволяют не только остановить развитие некроза головки бедренной кости, но и восстановить разрушенные клетки. К сожалению, чем позже было начато лечение, тем меньше его результативность. Но в любом случае совместные усилия врача и пациента обязательно дадут свой положительный эффект.
Где можно пройти лечение заболеваний тазобедренного сустава?
Об особенностях лечения заболеваний тазобедренного сустава мы попросили рассказать кандидата медицинских наук, врача-ортопеда высшей категории Литвиненко Андрея Сергеевича.
«В первую очередь при лечении таких заболеваний необходимо вовремя поставить точный диагноз и подобрать полноценное индивидуальное лечение. В большинстве случаев невозможно назначить только прием лекарств или обойтись одним физиотерапевтическим воздействием.
Лечение суставов требует подбора комплекса мероприятий, действующих сразу на все проявления болезни. Это и уменьшение болевых симптомов, и активация процессов заживления, и улучшение кровообращения в пораженной зоне, и восстановление подвижности в мышцах и суставах.
В клинике «Стопартроз» мы оказываем комплексную помощь при самых различных проблемах с суставами. Многолетний опыт наших специалистов и использование специализированного оборудования позволяет добиваться улучшения даже в сложных случаях. Для каждого пациента мы стараемся предложить минимум три варианта лечения на выбор.
Кроме того, мы стремимся сделать высококлассную медицинскую помощь доступной для наших пациентов. Льготным категориям граждан и пенсионерам предоставляются скидки. Также в клинике «Стопартроз» мы предлагаем бесплатную консультацию врача при лечении у нас и подбираем комплекс упражнений в подарок».
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Остеонекроз – причины, лечение и профилактика остеонекроза

Кости состоят из живых клеток, поэтому для нормального функционирования они нуждаются в постоянном снабжении кровью.
Если по какой-то причине кровоснабжение клеток уменьшается, они начинают погибать, приводя к разрушению кости.
Этот процесс называют остеонекрозом.
Остеонекроз может вызывать боль и ограничение функциональности сустава. Некоторым больным может понадобиться операция по замене сустава – эндопротезирование.
Несколько важных фактов об остеонекрозе:
• Остеонекроз может вызывать сильную боль и потерю трудоспособности.
• Более 90% случаев остеонекроза в США вызваны приемом кортикостероидов и алкоголем.
• Остеонекроз чаще всего возникает в области тазобедренного, коленного и плечевого сустава.
• Причина остеонекроза челюсти отличается от причин остеонекроза другой локализации.
• Профилактика остеонекроза гораздо проще, чем его лечение.
Что такое остеонекроз?
Остеонекроз, называемый также аваскулярным некрозом или асептическим некрозом – это отмирание клеток кости в результате недостаточного кровоснабжения. Остеонекроз вызывает боль и может приводить к дегенеративному артриту (остеоартриту) сустава – тазобедренного, коленного, плечевого и др. Редко возникает остеонекроз челюсти, сопровождающийся болью, припухлостью и приводящий к появлению язв на деснах.
Каковы причины остеонекроза?
Наиболее распространенные причины остеонекроза следующие:
• Серьезная травма, которая нарушила нормальное кровоснабжение кости.
• Прием кортикостероидных препаратов (преднизолон, метилпреднизолон), особенно в больших дозах и длительными курсами, которые назначаются при хронических заболеваниях.
• Злоупотребление алкоголем и табакокурение.
Другие, редкие причины остеонекроза:
• Системная красная волчанка (СКВ).
• Декомпрессионная болезнь (дисбарический остеонекроз).
• Заболевания крови, такие как серповидноклеточная анемия.
• Синдром приобретенного иммунодефицита (СПИД).
• Лучевая терапия при онкозаболеваниях.
• Прием бифосфонатов, которые связаны с некрозом челюсти.
Кто болеет остеонекрозом?
В Соединенных Штатах на триста миллионов населения приходится от 10 до 20 тысяч больных остеонекрозом. Подавляющее большинство – это люди молодого и среднего возраста, от 21 до 50 лет. Многие пациенты с остеонекрозом страдают тяжелой астмой, которая вынуждает их принимать кортикостероиды, тысячи злоупотребляют алкоголем.
Остеонекроз челюсти может развиться как осложнение при лечении остеопороза препаратами группы бифосфонатов. Он возникает, в основном, при частом введении внутривенных препаратов (золедронат, памидронат). Остеонекрозу челюсти предшествует проведение некоторых стоматологических процедур.
Как диагностируют остеонекроз?
Врач может заподозрить остеонекроз, если у пациента имеются факторы риска и он жалуется на четко локализованную боль в кости. Боль при остеонекрозе в области коленного или тазобедренного сустава почти всегда ухудшается при ходьбе или подъеме тяжестей. Остеонекроз челюсти подтверждается при обнаружении обнаженной кости во время осмотра полости рта.
Следующим шагом в диагностике остеонекроза является рентген пораженной области. Так как на ранней стадии остеонекроза рентгеновские снимки могут выглядеть нормально, врач предложит другие исследования – сцинтиграфию костей или магнитно-резонансную томографию. МРТ очень эффективна при диагностике остеонекроза на ранней стадии.
Как лечат остеонекроз?
К сожалению, нет достаточно крупных адекватных исследований, которые однозначно доказали бы превосходство тех или иных методов лечения остеонекроза. Очевидный факт состоит в том, что раннее лечение остеонекроза наиболее эффективно. Хирургическое лечение назначается для облегчения боли и предотвращения коллапса (сплющивания) нагруженной головки тазобедренного сустава.
Раннее лечение.
Для начала необходимо разгрузить пораженную область (например, ограничить ходьбу). Назначаются обезболивающие препараты. Консервативное лечение может помочь больным при ранней стадии остеонекроза небольшого участка кости. Но оно не работает, если поражен коленный или тазобедренный суставы, которые испытывают повышенные нагрузки. В таких случаях необходимо хирургическое лечение.
Хирургическое лечение.
Если больному становится хуже, то может потребоваться декомпрессивная операция. При этом в головке пораженной кости сверлят миниатюрные отверстия, что уменьшает внутрикостное давление и предотвращает коллапс.
Еще один метод хирургического лечения – это аутотрансплантация костной ткани. При аутотрансплантации берется небольшой фрагмент кости у самого пациента и пересаживается на место омертвевшей кости. Если коллапс уже возник, то необходимо полное эндопротезирование сустава – замена костных поверхностей и хряща на искусственные элементы, которые восстанавливают функции сустава.
В некоторых случаях может потребоваться остеотомия, в ходе которой удаляется мертвая кость и производится репозиция здоровой кости таким образом, чтобы она могла выдерживать необходимую нагрузку.
Медикаментозное лечение.
Нет доказанных методов медикаментозного лечения остеонекроза. Некоторые исследования показывают, что применение бифосфонатов короткими курсами может замедлить развитие остеонекроза и улучшить состояние. Тем не менее, при остеонекрозе челюсти нужно немедленно прекратить прием бифосфонатов.
Лечение остеонекроза челюсти.
В большинстве случаев остеонекроз челюсти лечится консервативными методами, то есть без хирургического вмешательства. Лечение заключается в очищении очага от мертвых тканей и борьбе с инфекцией.
Профилактика остеонекроза
Ключевые моменты, на которых акцентируют внимание эксперты Американского колледжа ревматологии – это отказ от курения и чрезмерного употребления алкоголя, которые являются важными факторами риска остеонекроза. Если вы принимаете кортикостероиды, такие как преднизолон, работайте со своим врачом, чтобы подобрать минимально эффективные в вашем случае дозы препарата.
Профилактика остеонекроза челюсти заключается в правильной гигиене полости рта.
Если вам предстоит инвазивная стоматологическая процедура, вы должны прекратить прием бифосфонатов за несколько месяцев до нее. Если после процедуры у вас наблюдаются признаки инфекции (боль, припухлость и покраснение десен), обратитесь к вашему стоматологу как можно скорее.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Это видео недоступно.
Очередь просмотра
Очередь
- Удалить все
- Отключить
YouTube Premium
Что такое остеонекроз и как он лечится?
![]()
Хотите сохраните это видео?
- Пожаловаться
Пожаловаться на видео?
Выполните вход, чтобы сообщить о неприемлемом контенте.
Понравилось?
Не понравилось?
http://sustavy.znaju-kak.com – Эффективные средства для лечения больных суставов (остеохондроз, артрит, артроз и т.п.)
Оsteonecrosis в переводе с грецкого языка означает «омертвление кости». Остеонекроз – это угасание жизни костной ткани в результате плохого притока крови. При этом заболевании остеоциты (клетки костной ткани) гибнут, а основное вещество сохраняется. Остеонекроз может проявляться в суставах верхних и нижних конечностей (в головке бедренной кости, в плечевом отделе). Также он встречается и в ротовой полости в области челюсти, немного отличается от других проявлений. Это заболевание сопровождается острой болью.
Эта болезнь имеет множество причин:
• Острые воспаления костной ткани;
• Результат перенесённых инфекционных заболеваний;
• Сосудистые нарушения;
• Большие нагрузки на кость;
• Травмы;
• Болезни Гоше, Паджета;
• Анемия, лейкемия, СПИД;
• Употребление стероидов;
• Химиотерапия, влияние радиации, химические воздействия;
• Злоупотребление алкоголем, курение;
• Кессонная болезнь от ныряния на глубину.
Возникновение в области челюсти (дополнительные причины):
• Пародонтит;
• Удаление зуба, хирургическое вмешательство;
• Отсутствие гигиены полости рта;
• Приём бисфосфонатов.
Каковы симптомы остеонекроза?
Эта болезнь, к сожалению, не проявляется на ранних стадиях, она заявляет о себе острыми болями в очаге происхождения, обездвиживанием частей тела (верхних, нижних конечностей). Когда возникает остеонекроз челюсти, происходит опухание дёсен, шатание зубов, онемение, абсцесс, через десну видно обнаженную кость. При болях в определённых зонах лучше не заниматься самолечением, а обратиться к врачу. С помощью рентгенографии и МРТ можно поставить точный диагноз и назначить лечение. При челюстном заболевании ещё берут мазок, чтобы определить микробные элементы, а также с помощью теста на биомаркет можно определить уровень разрушения костной ткани в ротовой полости.
Лечение остеонекроза может производиться с помощью:
• Фармакологических препаратов;
• Экстракорпоральной ударно-волновой терапии;
• Гипербарической оксигенации;
• Электромагнитного поля;
• Хирургического вмешательства;
• Протезирования.
По поводу медикаментозного метода лечения можно услышать много споров и критики. Бисфосфонаты замедляют процесс остеопороза на длительное время, но если эта болезнь локализуется в челюстном отделе, то употребление этих препаратов следует прекратить. При раннем выявлении болезни нужно уменьшить нагрузки на тело, например, используют костыли, трости или полностью ограничивают хождение. Прописываются обезболивающие препараты.
Использование кислорода при высоком давлении (гипербарическая оксигенация) помогает устранить появление новых участков омертвевшей костной ткани. С помощью ударной волны, постоянного тока, электромагнитного поля происходит стимуляция роста молодых клеток костной ткани, выздоровление. Эти способы очень спорные среди специалистов.
Хирургическое вмешательство направлено также на то, чтобы сохранить кость и не прибегнуть к протезированию. Существует несколько направлений:
1. Декомпрессия, при которой в головке повреждённой кости делают отверстие, оно уменьшает давление внутри кости, предотвращая её коллапс.
2. Остеотомия. Удаляется участок нездоровой кости и производится искусственное восстановление.
Остеонекроз челюсти
Рассказывает Роман Куценко,
челюстно-лицевой хирург, к.м.н.

Остеонекроз – процесс разрушения или отмирания клеток костной ткани.
Виды остеонекроза челюсти
Принято выделять три вида остеонекроза:
- Дезоморфиновый остеонекроз. Некроз костей лицевого скелета, связанный с приёмом синтетических наркотиков, первитина или дезоморфина.
- Бисфосфонатный остеонекроз. Некротический процесс в костной ткани, связанный с особенностью метаболизма и воздействием препаратов бисфосфонатного ряда, назначаемых по поводу остеопороза или при онкологических заболеваниях.
- Лучевой остеонекроз. Может возникать через несколько лет в зоне воздействия лучевой терапии при лечении онкологических заболеваний.
Причины возникновения
Известно несколько причин, ввиду которых развивается остеонекроз. Самой распространенной из них является лечение препаратами бисфосфонатного ряда. Они являются основным средством лечения при:
- остеопорозе,
- патологиях костей, связанных с нарушением метаболизма кальция,
- состояниях с повышенной резорбцией костной ткани,
- поражении костной ткани метастазами злокачественных новообразований различной локализации.
Бисфосфонаты входят в состав комплексной терапии больных с различными онкологическими заболеваниями.
Остеонекроз челюсти является тяжелым осложнением, которое возникает у пациентов, принимающих бисфосфонаты, практически после любого стоматологического вмешательства: профессиональной гигиены, удаления зубов, дентальной имплантации и проч.
Для развития данного осложнения также имеет значение длительность накопления препаратов в костной ткани и вид используемого препарата. По некоторым данным, значение имеет даже поколение используемого препарата бисфосфонатного ряда.
Симптомы
Первый признак остеонекроза челюсти – лицевые боли. Затем присоединяются воспалительные явления мягких тканей, кровоточивость десен, пародонтит, подвижность зубов, соседних с очагом воспаления, нарушение чувствительности в зоне воспаления. Бывает гнилостный запах изо рта.
Со временем часть пораженной кости обнажается, формируя растущий язвенный дефект слизистой оболочки полости рта. В некоторых случаях одним из проявлений остеонекроза нижней челюсти могут быть свищи на лице и шее. По мере развития, углубления патологического процесса, могут возникать спонтанные (патологические) переломы челюстей.
Диагностика остеонекроза
Диагноз остеонекроза устанавливается при клиническом осмотре. Степень поражения, распространенность патологического процесса, наличие переломов, свободно лежащих фрагментов кости (секвестров) помогает определить компьютерная томография.

Как лечить остеонекроз
Лечение остеонекроза направлено на предотвращение возникновения гнойно-септических осложнений и прогрессирования разрушения костной ткани.
Медикаментозная терапия
Медикаментозная терапия сводится к комплексному противовоспалительному лечению. Это приём антибиотиков широкого спектра действия, антигистаминных препаратов, применение антисептиков для полоскания полости рта. В случае возникновения болевого синдрома назначаются анальгетики.
Оперативное вмешательство
Основным способом лечения является хирургическое вмешательство.
В некоторых случаях применима активная хирургическая тактика, направленная на удаление некротизированной костной ткани в пределах визуально здоровой кости. Иногда врачи действуют более консервативно, производя лишь удаление свободно лежащих секвестров.
Как правило, на первом этапе производится удаление некротизированных тканей, проводится лечение, направленное на купирование воспалительного процесса в окружающих тканях. Вторым этапом выполняют реконструктивно-восстановительную операцию, целью которой является восполнение сформированного воспалительным процессом дефекта или деформации челюстно-лицевой области.
Профилактика
Профилактика остеонекрозов заключается в особом способе обработки ран полости рта при хирургических манипуляциях. Эти раны являются потенциальными триггерными пунктами для начала некротического процесса.
Автор: Роман Куценко,челюстно-лицевой хирург, к.м.н.
Некроз нижней челюсти

Некроз нижней челюсти — опаснейшая патология, возникающая вследствие длительного разрушения костной ткани. Распознать поражение можно задолго до накопления критических изменений. На ранних стадиях болезнь лечится препаратами, медицинскими процедурами, изменениями в рационе и образе жизни. Если же некроз нижней челюсти перешел в четвертую, глубокую стадию, то без хирургического вмешательства не обойтись.
При некрозе нижней челюсти риску подвержена не только нижнечелюстная кость. Остро текущие воспалительные процессы, инфекции и нагноения способствуют распространению поражения на прилегающие органы. Поскольку полностью изолировать пораженные ткани невозможно, единственная профилактика — оперативное лечение любых осложнений. Даже небольшое изменение в самочувствии — это повод обратиться к врачу.
Причины развития заболевания
Костная ткань обладает способностями к регенерации, однако при длительном травматичном воздействии она восстанавливается медленнее, чем разрушается. Области воспаления стремительно увеличиваются, количество очагов воспаления возрастает. При отсутствии лечения страдают окружающие органы, организму все сложнее бороться с поражением.
Остеонекроз нижней челюсти — это патологическое разрушение костной ткани лицевых костей. Патогенный процесс начинается с размягчения: структура кости становится все более рыхлой и слабой. В запущенном состоянии это приводит к хроническому уменьшению количества остеоцитов — клеток, образующих кость. Отсутствие лечения может привести к инвалидности или смерти больного.
Хотя некроз нижней челюсти относится к наиболее опасным поражениям, в стоматологической практике он встречается редко. Ниже представлены факторы, предшествующие заболеванию:
- нарушения в работе иммунной системе, резкие сбои иммунитета;
- лучевая болезнь и другие заболевания, связанные с лучевым воздействием (наиболее часто — следствие химиотерапии при лечении от рака);
- местное заражение тканей в области лица болезнетворными бактериями;
- острые инфекционные заболевания;
- хронические болезни кровеносной системы;
- запущенные хронические стоматологические заболевания, особенно десенных тканей (гингивит, периодонтит и т. д.);
- несоблюдение надлежащей гигиены ротовой полости — нерегулярная чистка зубов создает условия для активного размножения бактерий;
- несбалансированный режим питания — хроническая нехватка минералов, витаминов, микроэлементов и незаменимых аминокислот;
- локальная инфекция через микротравму;
- хронические болезни, препятствующие нормальной свертываемости крови;
- ослабленное состояние организма после приема определенных категорий препаратов;
- злоупотребление алкоголем, курением и т. д.;
- химические ожоги и травмы от токсических испарений, сильнодействующих лечебных паст и т. д.;
- ожоги 4-й степени с осложнениями;
- хронические заболевания челюсти.
В некоторых случаях, например при прохождении лучевой терапии, пациент подвержен более высоким рискам некроза нижней челюсти. В этом случае диагностировать болезнь проще, поскольку лечащий врач будет самостоятельно регулярно проводить надлежащие тесты. Но если вы не относитесь к явной «группе риска» и не проходите лечение от хронических заболеваний челюстного аппарата в стоматологической клинике, то придется отслеживать состояние челюсти самостоятельно. Поможет в этом знание симптоматики.
Симптомы некроза нижней челюсти
Активная иммунная система подавляет большинство признаков некроза, поэтому долгие месяцы болезнь может протекать незаметно для пациента. Жалобы на самочувствие появляются только при значительном увеличении области поражения или при временных сбоях в иммунитете. Так, даже небольшая простуда с температурой может стать катализатором, благодаря которому проявятся первые признаки патологии.
Наиболее распространенные жалобы при некрозе нижней челюсти включают:
- потерю чувствительности, легкое или полное онемение всей нижней челюсти или ее части;
- отечность нижней половины лица, распухшие десны;
- нестандартную ноющую зубную боль, которая становится сильнее при давлении на зуб или десну;
- расшатывание зубов, при этом отсутствуют признаки распространенных стоматологических заболеваний;
- появление на деснах гнойников, свищей и секвестров, при этом медикаментозная терапия не приносит результатов;
- повышение температуры;
- общую слабость и вялость, потерю тонуса;
- бледную кожу, лицо приобретает землистый оттенок;
- увеличение и отвердевание лимфатических узлов;
- лицевую асимметрию.
Выявить воспалительный характер поражения специалистам помогут анализы крови и мочи. Если при лабораторном исследовании в них найдут белок, эритроциты и другие косвенные признаки, врач сможет подтвердить воспаление и подготовить комплекс мер для облегчения состояния больного. Избавление от гноя и лишней жидкости приводит к немедленному улучшению состояния. Но снятие воспаления не приводит к избавлению от некроза нижней челюсти. Болезнь продолжает пагубно влиять на состояние костной ткани, поэтому при следующей небольшой простуде острый приступ может повториться.
Разновидности некроза нижней челюсти
При диагностике некроза важно вовремя распознать его вид по происхождению заболевания:
- Одонтогенный некроз нижней челюсти развивается из-за воспалений и гнойных процессов, протекающих в зубах. Параллельно с основной терапией обязательно проводится стоматологическое лечение для профилактики рецидивов.
- Гематогенный некроз связан с болезнями крови, недостаточным кровоснабжением, передачей болезнетворных бактерий через кровеносный поток и т. д.
- Травматический некроз развивается вследствие глубоких физических или химических повреждений нижней половины лица. Сюда относятся некрозы после температурных и химических ожогов, обморожения и радиоактивного облучения.
Чтобы правильно провести лечебный курс, необходимо обнаружить все очаги заболевания. В зависимости от размеров поражения некрозы нижней челюсти разделяют на два вида:
- Частичный. Поражение выражено только в определенных участках кости нижней челюсти, обычно — в тканях, прилегающих к воспаленному зубу.
- Полный. Большое количество очагов деградации кости либо равномерное разрыхление костной ткани в области нижней челюсти.
Также выделяют разные степени глубины:
- Поверхностный некроз затрагивает только верхние слои костной ткани челюсти. Он лечится значительно легче и быстрее, симптомы намного менее болезненны. При успешном лечении нет долгосрочных последствий для организма, ротовой полости, внешности.
- Глубокий некроз нижней челюсти отличается деградацией всех структурных слоев кости. Отсутствие оперативного вмешательства может привести к инвалидности, асимметрии лица и т. д.
Наибольшее значение для пациента имеет определяемая степень патологии. От формы болезни зависит прогноз на выздоровление. Всего выделяют четыре стадии некроза нижней челюсти:
- I степень. Челюстной аппарат полностью сохраняет подвижность. Пораженных и мертвых костных клеток — не менее десятой доли от общего числа.
- II степень. Сниженная подвижность челюсти; пациент самостоятельно ограничивает движения, чтобы избежать болевых ощущений. В области очагов воспаления появляются первые трещины.
- III степень. Некроз охватил более 60 % кости нижней челюсти. Болевой синдром сохраняется постоянно вне зависимости от движений пациента. При отсутствии лечения боль усиливается, нарушая ночной сон и мешая вести нормальный образ жизни.
- IV степень. Дегенеративные процессы поразили подавляющую часть костных клеток. Для избавления пациента от боли и восстановления челюстной функции необходима операция.
Диагностика
Вялотекущий некроз нижней челюсти никак себя не проявляет на ранних стадиях заболевания. Первые признаки поражения становятся заметны, только когда разрушены значительные объемы костной ткани. Единственная возможность распознать болезнь — профессиональное обследование. Бывают случаи, когда пациенты узнают о некрозе челюсти I стадии, посещая врача из-за других заболеваний. Но не рекомендуется рассчитывать на случай: патогенный процесс может начаться и у внешне здорового человека. Единственный способ обезопасить себя — профилактические обследования в стоматологической клинике хотя бы раз в полгода. Осмотр должен сопровождаться изучением рентгеновских снимков и применением специального диагностического оборудования.
При подозрении на некротическое поражение врач обязан назначить комплексную диагностику, включающую следующие исследования:
- Денситометрию. С помощью компактного рентгена, предназначенного для создания рентгеновских снимков челюсти, фиксируется текущее состояние пораженной области. Данный метод позволяет не только подтвердить или опровергнуть диагноз, но и установить количество очагов поражения, а также дислоцировать их положение.
- Общий анализ крови. Проводится для диагностики воспалительных процессов в организме.
- Анализ мочи. Высокое содержание белка также свидетельствует о воспалении.
- Лабораторный анализ мазка слизистой. При гнойных и воспалительных процессах в ротовой полости развивают повышенную активность патогенные бактерии. Обнаружение вредоносных бактерий способствует быстрому подбору медикаментозного лечения.
- Биохимические маркеры. Необязательный анализ, который проводится только для пациентов с раковыми опухолями.
Без комплексных мер диагностики некроз нижней челюсти легко перепутать с другими костными заболеваниями. Своевременное определение характера патологии — первый шаг к эффективному лечению.
Лечение некроза нижней челюсти
Чем раньше врачи распознают опасное заболевание, тем быстрее и проще будет протекать лечение. Исключение — некроз нижней челюсти, развившийся вследствие лучевой терапии при раковых заболеваниях. В данном случае комплекс мер для каждого пациента подбирается индивидуально, а степень успеха зависит от своевременного подбора комплекса разносторонних методик и лекарственных средств.
Точная программа лечения зависит как от причин возникновения некроза, так и от степени запущенности болезни. Чтобы добиться оптимального результата, сочетают различные меры:
- Избавление от источника заражения. Нередко им оказывается воспаленный зуб; если нижняя челюсть доведена до некроза, то зуб удаляют, иначе заболевание будет возвращаться снова и снова.
- Вскрытие и чистка гнойников, свищей и т. д. Когда некроз сочетается с бактериальным или вирусным заболеванием, гнойные воспаления образуются на деснах в большом количестве. Чтобы облегчить состояние пациента и остановить патогенный процесс, их вскрывают, позволяя гною выйти наружу, и обрабатывают антисептиком. Для предотвращения повторного заражения назначают антибиотики.
- Чистка зараженных пародонтальных карманов с последующей обработкой антисептиком.
- Медикаментозная терапия для восстановления иммунитета, нормализации обмена веществ в твердых тканях (в особенности — восполнение фосфорного и кальциевого баланса). Назначают витаминно-минеральные комплексы, противовоспалительные и общеукрепляющие препараты.
- Назначение препаратов для ускоренного выведения токсичных элементов. Лекарства от последствий интоксикации облегчают выход из острой стадии заболевания, избавляют от неприятных симптомов и ускоряют восстановление.
- Протезирование зубов. Выполняется для компенсации потерь, вызванных некрозом. Восстановлению подлежат как удаленные воспаленные зубы, так и расшатавшиеся здоровые, выпавшие из-за слабости кости. Чем тяжелее степень некроза, тем сложнее установить протезы.
- Хирургическое удаление костной ткани, полностью пораженной некрозом. Неизбежно на поздних стадиях заболевания. Чем больше область поражения, тем хуже общий прогноз: необратимое разрыхление тканей препятствует последующей установке импланта.
- Эндопротезирование сустава. Операция, позволяющая компенсировать потери при некрозе нижней челюсти III и IV стадии. Возвращает челюсти подвижность, существенно уменьшает болевой синдром при говорении, пережевывании пищи и т. д.
Если некроз челюсти проходит параллельно с онкологическим заболеванием, вышеперечисленные методы сопровождаются регулярными консультациями с лечащим врачом-онкологом и стоматологом. При обсуждении стратегии лечения используются данные обследований и прогнозы, представленные челюстным хирургом. Только в этом случае удастся добиться стабильного результата, сохранить форму и подвижность челюсти.
Для облегчения состояния пациента и ускорения регенерационных процессов врачи также могут рекомендовать следующие меры:
- Лечебное полоскание полости рта. Помогает снять острое воспаление и отечность, восстановить плотность и упругость десенных тканей, обеззаразить ротовую полость при заражении болезнетворными бактериями. Отвар для полоскания подбирается с учетом индивидуальных реакций и аллергических заболеваний пациента. Наиболее распространенные компоненты — шалфей, дубовая кора, ромашковый корень и листья.
- Корректирование режима питания. Если лабораторный анализ выявил острый недостаток полезных микроэлементов или другие неблагоприятные факторы, специалист может рекомендовать посещение диетолога для составления восстанавливающей диеты, способствующей укреплению костей.
- Физиотерапия. Методики подбирают в зависимости от симптомов. Регулярные процедуры снижают интенсивность болевого синдрома, способствуют ускоренной регенерации костной ткани, повышению иммунитета и общего тонуса.
- Психологическая помощь. Потенциальные риски нервируют пациентов с некрозом челюсти. Отсутствие здорового отдыха, сна, удовольствия от жизни приводит к ослаблению иммунитета и замедлению борьбы с некрозом. Если больной не справляется со стрессом самостоятельно или по рекомендациям врача (прогулки на свежем воздухе, смена диеты, активный образ жизни не нормализуют состояние), рекомендуется консультация у психолога.
На поздних стадиях некроз челюсти приводит к обнажению отдельных участков кости. Как следствие, многократно повышается риск костного поражения грибком и острых вирусных воспалений. При любых осложнениях немедленно обращайтесь к врачу: даже на ранних стадиях асептический некроз сводит на нет положительный эффект медикаментозной терапии. На полное избавление от грибка уйдет в среднем от нескольких недель до полугода.
Источники:
http://www.kp.ru/guide/nekroz-tazobedrennogo-sustava.html
http://medbe.ru/news/meditsina/osteonekroz-prichiny-lechenie-i-profilaktika-osteonekroza/
http://www.youtube.com/watch?v=snpHXiepNbw
http://www.emcmos.ru/articles/osteonekroz-chelyusti
http://www.spacehealth.ru/zabolevaniya-pecheni/parenhimatoznye/infiltrativnye-porazheniya/nekroz/nekroz-nizhnej-chelyusti/
http://ortocure.ru/kosti-i-sustavy/drugoe/osteopeniya.html


