Причины возникновения остеомиелита позвоночника и его лечение
Остеомиелит позвоночника — одна из самых редких и опасных патологий опорно-двигательной системы. В некоторых случаях это коварное заболевание протекает почти бессимптомно на протяжении многих месяцев, медленно подтачивая изнутри жизненно важный орган. Между тем именно своевременное обнаружение остеомиелита позвоночного столба позволяет успешно справиться с патологией и предотвратить печальные последствия нарушения. Как же выявить и лечить опасное заболевание?

Из-за чего возникает заболевание?
Остеомиелит позвоночника, известный также как спондилит, — заболевание инфекционного характера, сопровождающееся образованием гнойных очагов в костной ткани. Причины возникновения патологии связаны с проникновением в позвоночный столб гноеродных микроорганизмов.
В подавляющем большинстве случаев источником воспаления является золотистый стафилококк, реже заболевание провоцируют стрептококки, синегнойная и кишечная палочки, микобактерии туберкулеза.
Нужно учитывать, что здоровая костная ткань имеет высокую устойчивость к проникновению патогенных микроорганизмов, поэтому остеомиелит позвоночника развивается только при наличии некоторых факторов риска. К таковым относятся:
- травмы и операции на позвоночном столбе и внутренних органах;
- иммунодефицитные состояния;
- инфекционные заболевания;
- глубокие кариозные поражения зубов;
- внутривенное введение наркотиков нестерильными иглами;
- нарушения системы кровообращения;
- гнойные воспаления мягких тканей;
- сахарный диабет;
- инвазивные медицинские процедуры, проводимые с нарушением стерильности.

Замечено, что остеомиелитом позвоночника гораздо чаще страдают люди пожилого возраста, так как с годами ухудшается устойчивость организма к воздействию патогенных бактерий. Кроме того, огромную роль играет состояние мочевыделительной системы: более половины всех случаев возникновения гнойного спондилита начинается с воспаления поясничного отдела позвоночника, куда инфекция проникает через мочевыводящие протоки. При отсутствии правильного лечения заболевание может распространиться и на другие части позвоночного столба.
Как проявляется болезнь?
Существуют 2 варианта протекания остеомиелита позвоночника — острое и хроническое. В отличие от многих других заболеваний хронический гнойный спондилит не всегда становится следствием острого инфекционного воспаления, он может развиваться и как самостоятельная форма. В зависимости от особенностей протекания патологии симптомы могут варьироваться. При остром остеомиелите признаки чаще всего выражены ярко:
- больной испытывает резкую боль в спине, усиливающуюся в ночное время;
- страдает потливостью;
- повышением температуры до 39–39,5 °С;
- гипотонией;
- судорогами;
- воспалительный процесс вызывает отек и неприятные ощущения в мягких тканях, окружающих позвоночник.

В некоторых случаях остеомиелит позвонка развивается в вялотекущей форме и сопровождается длительной субфебрильной температурой, слабовыраженными болями, при этом четко определить их локализацию невозможно. Подобными симптомами характеризуется и хронический спондилит.
Зачастую вялотекущие формы заболевания путают с другими патологиями опорно-двигательной системы и внутренних органов. Необходимо помнить, что остеомиелит поражает не только костную ткань, но и систему позвоночного кровоснабжения, что чревато самыми серьезными последствиями вплоть до инвалидности и летального исхода.

Поэтому при болях в спине неясной этиологии необходимо обязательно обратиться к специалисту и определить причину недомогания, чтобы обнаружить возможную патологию еще на первой стадии.
Диагностические мероприятия
Как уже было сказано выше, раннее выявление остеомиелита позвоночного столба существенно повышает возможность вылечить заболевание без серьезных последствий для организма. Современные высокоэффективные методы диагностики данной патологии позволяют без труда установить точный диагноз. Для этого используют:
- рентгенографию;
- компьютерную томографию;
- УЗИ;
- МРТ;
- радионуклидное исследование;
- фистулографию.

Большинство из перечисленных методов предполагают получение фото, на котором четко прослеживается пораженная область, благодаря чему можно выявить особенности протекания воспалительного процесса. Для составления полной картины заболевания и определения наилучшей схемы терапии больному назначают также различные анализы, материалом для которых служит не только кровь, но и содержимое очагов.
Способы терапии
Пациентам с остеомиелитом позвоночника, своевременно обратившимся за медицинской помощью, чаще всего прописывают консервативное лечение, однако нужно учесть, что полное устранение всех симптомов заболевания и последующее восстановление занимает не один месяц.
Обязательным условием успешной терапии является прием антибактериальных препаратов, подбираемых индивидуально. Длительность лечения антибиотиками может составлять до 4 недель и более в зависимости от тяжести протекания болезни и реакции организма на медикаменты.
 Одновременно больному назначаются дезинтоксикационные процедуры, обезболивающие и иммуномодулирующие средства, прописывается продолжительный постельный режим и фиксация спины и шеи специальными корсетами, предотвращающими деформацию позвоночного столба.
Одновременно больному назначаются дезинтоксикационные процедуры, обезболивающие и иммуномодулирующие средства, прописывается продолжительный постельный режим и фиксация спины и шеи специальными корсетами, предотвращающими деформацию позвоночного столба.
В особо тяжелых случаях (множественные гнойные очаги, свищи, неврологические расстройства на фоне остеомиелита), а также при отсутствии результата консервативного лечения пациенту показано хирургическое вмешательство. Во время операции проводится санация гнойных полостей и дальнейший дренаж раны. При необходимости на место поврежденных и разрушенных позвонков пациенту устанавливаются трансплантаты.
Как только наступает полное излечение от остеомиелита позвоночника, больной может начинать восстановительные процедуры. Реабилитация включает в себя физиотерапию и специальную оздоровительную гимнастику, позволяющую вернуть нормальную подвижность позвоночного столба и уменьшить дискомфорт.
При благоприятном исходе лечения воспалительный процесс полностью проходит, а пораженные костные участки срастаются, препятствуя деформации позвоночника.
Остеомиелит позвоночника
У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Если раньше остеомиелит считался неизлечимым заболеванием, то в настоящее время это заболевание успешно лечится. Большинству пациентов с остеомиелитом требуется операция по удалению омертвевших костных тканей на фоне интенсивной антибиотикотерапии (сильные антибиотики вводятся парентерально в течение минимум 6 недель). При остеомиелите позвоночника происходит инфицирование позвонков. Это довольно редкая причина болей в спине, особенно у молодых здоровых взрослых людей.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинские катетеры
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Внутривенное введение наркотиков
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Частые причины остеомиелита.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Диагностические исследования
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Лабораторные исследования
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическое лечение
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Остеомиелит позвоночника
Заболевания позвоночника делятся на две группы: причиненные вирусными и бактериальными инфекциями, и вызванные генетическими нарушениями, естественными процессами старения. Инфекционные патологии встречаются редко, но последствия заболевания могут быть опасными. Остеомиелит позвоночника, или гематогенный гнойный спондилит, наиболее опасное из инфекционных заболеваний, поскольку ущерб причиняется кроветворной и опорно-двигательной системе. Патология носит системный характер. В 2% случаев возникают очаговые поражения позвоночника и других частей скелета. Если болезнь развивается скрытно, могут появиться масштабные разрушения костных тканей.
Причины возникновения и развития
Возникновение инфекционных заболеваний опорно-двигательного аппарата (ОПА) могут спровоцировать определенные факторы, вероятность патологии увеличивается с возрастом. Наиболее часто она встречается после 45-50 лет. Это объясняется тем, что организм в этом возрасте ослаблен другими болезнями.
При спондилите инфекция может проникнуть к позвоночнику разными способами. Происходит разрушение позвонков вследствие травм, при этом инфекция попадает в межпозвоночные диски, трещины в костной ткани. Инфекция может проникнуть через сосуды, которые питают тела позвонков.
Более 50% случаев патологии начинается с поясничного отдела, первыми страдают позвонки поясницы, находящиеся рядом с выделительной системой. Из мочевыводящих путей инфекция проникает через предстательное венозное сплетение.
Патологии сердечно-сосудистой системы и мягких тканей тоже могут быть источником поражения. Бактерии могут проникнуть через кровь из воспаленного внутреннего уха, воспаленного зуба, из фурункулеза. Остеомиелит позвоночника возникает из-за распространения инфекции в результате пневмонии, простатита, сальмонеллеза, кори, скарлатины.
Не гематогенный остеомиелит может возникнуть после операции на позвоночнике из-за ослабленного иммунитета, повреждения костных и мягких тканей. Инфекция может попасть в позвоночник через имплантаты, биотехнологические протезы, вокруг которых кровообращение идет очень интенсивно, активное образование костных тканей.
Иногда инфекция может проявиться из-за нестерильного оборудования: шприцев, венозных катетеров. В фактор риска попадают люди с наркотической зависимостью, злоупотребляющие алкоголем и курением.
Обобщая вышесказанное, можно сказать, что причины развития заболевания в следующем.
1. Привести к остеомиелиту позвоночника может инфекционное поражение локтевого, коленного и других суставов. Местоположение очага инфекции не играет роли, ведь инфекция передается посредством кровотока, или гематогенным путем.
2 Инфекционный очаг может служить источником заражения костной ткани позвоночника. Ангина, кариес, фурункулез, флегмона в области любого сустава, создают риск передачи инфекционного возбудителя.
3. Травмы. Риск развития остеомиелита повышается из-за огнестрельного ранения, глубоких переломов, операции на позвоночнике.
4. Инфекционные заболевания. Поражение тканей происходит из-за туберкулеза костей, сифилиса последней стадии. Характерны множественные поражения костей: тазобедренного, коленного суставов.
Симптомы заболевания
Возбудителями остеомиелита признаны бактерии разного типа:
- грамотрицательные бактерии: синегнойная и кишечная палочки, протей.
- грамположительные бактерии: в 50% случаев, это золотистый стрептококк.
- патогенные представители: возбудители проказы, туберкулеза, микобактериоза.
Бактерии попадают в костную ткань через артериальную или венозную кровь. Как только это произошло, иммунитет человека активирует противостояние этому, но костная ткань погибает. Микроорганизмы внутри позвонков создают гнойные накопления. Постепенно доходит до того, что гной разрушает внешний слой, двигаясь к замыкающим пластинам. Поражаются и близлежащие позвонки.
В зависимости от силы заражения и развития заболевания остеомиелит бывает:
- Острый, встречается в 50% случаев.
- Хронический (25 — 35%).
- Первичный хронический (около 15%).
По данным статистики заболевание чаще поражает мужчин старше 40 лет. Этому способствует ослабленный иммунитет, нарушение здоровья, аутоиммунные заболевания, сахарный диабет.
Остеомиелит позвоночника принято считать агрессивным заболеванием, поскольку острая его форма встречается чаще, чем хроническая. Симптомы выражены сильно, они проявляются острой болью в области поражения. Пациент может жаловаться на слабость, повышенное потоотделение, лихорадку, жар. Боль распространяется на спину, сосуды напрягаются, что приводит к образованию тромбов, появляется отек мягких тканей позвоночника.
Симптомы хронической формы проявляются не так ярко. Боль носит тупой характер, температура держится длительное время на достаточно высоком уровне. Признаки напоминают воспаление легких или болезни почек. Некоторые считают, что у них сильный остеохондроз. Болевой синдром объясняется давлением внутри тел позвонков. Могут появиться абсцессы, если гнойник нарушится вне позвоночника.
Организм начинает наращивать костную ткань, замещая ею поврежденную. Трещины, смотрящие в сторону спинного мозга, начинают зарастать, твердых тканей становится все больше, они начинают давить на спинной мозг. Об этом могут сказать неврологические симптомы.

Спондилит поясничного отдела
Остеомиелит поясничного отдела позвоночника на сегодняшний день является одним из распространенных недугов. Инфекция попадает в костный отдел по венам поясничной зоны. У здоровых людей с крепким иммунитетом почти не встречается. В группу риска попадают люди, страдающие онкологией, СПИДом, наркотической зависимостью, инвалиды, лица, перенесшие операцию с трансплантацией органов.
Главные симптомы заболевания этой части позвоночника — высокая температура и сильные боли. При этом на начальной стадии воспалительного процесса неприятных ощущений не возникает, затем патология прогрессирует, болевой синдром становится сильнее, особенно, в ночное время.
Спондилит шейного отдела
Остеомиелит шейного отдела позвоночника встречается редко. Боли при этом заболевании локализуется в области шеи. В остальном причины и признаки недуга соответствуют симптомам, проявляемым при остеомиелите других отделов.
Диагностика заболевания
Основная задача диагностики при острой форме — выявить вид бактерий, которые стали причиной заражения. Для этого проводятся бактериологические исследования, которые помогают определить пути распространения инфекции.
Для определения хронической формы заболевания бактериологические исследования проводятся в комплексе с дифференциальной диагностикой. Самыми популярными и результативными методами диагностики являются:
Магнитно-резонансная томография сможет показать, в каком состоянии находятся мягкие ткани, есть ли скопление жидкости. Изображение абсцессов очень важно, чтобы назначить грамотное лечение.
Компьютерная томография дает снимки высокого качества в нескольких проекциях. Она показывает свищевые ходы и новообразованные ткани.
Ультразвуковое исследование способствует выявлению абсцессов во всех областях.
Сцинтиграфия дает полную картину спустя 24 часа после начала воспалительного процесса.
Все снимки могут дать информацию о характере изменений костной ткани. Но разрешение снимков недостаточное для того, чтобы четко определить границы пораженного участка. Поэтому проводят следующие обследования:
Иммуносцинтиграфию, она показывает точное расположение очагов воспаления.
Позитронно-эмиссионная томографию, в соединении с компьютерной томографией дает точное 3D-изображение очага поражения. Данное исследование эффективно на ранней стадии заболевания.
Методы лечения остеомиелита
Лечение остеомиелита требует комплексного подхода. Оно включает:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- оперативное вмешательство.
Остеомиелит позвоночника
Остеомиелит позвоночника – это хроническое заболевание суставов позвоночного столба, при котором происходит инфицирование непосредственно костной ткани. Воспаление костного мозга позвоночника – самой сердцевины кости – не только приносит дискомфорт человеку, но и может стать причиной развития осложнений. Каковы симптомы этого недуга, и есть ли современные способы улучшения ситуации?
Причины
Для начала необходимо вспомнить, как именно происходит кровоснабжение этого элемента скелета. Каждый позвонок здесь является изолированным элементом, и от смежных отделяется хрящевой прокладкой – межпозвоночным диском. Но вдоль позвоночного столба проходят артерии, которые через сосудистую стенку несут кровь от шеи ко всем позвоночным тканям. Кроме того, каждый позвонок окутан венозными сосудами.
Получается, что теоретически патогены могут проникнуть в костную ткань как через артерии, так и через вены. На практике именно гематогенный (через кровь) способ попадания инфекции является самым распространенным. Поскольку кровоток здесь не столь активен, то микроорганизмы задерживаются, образуя гнойные участки.
Подобные накопления разрушают внешнюю позвонковую оболочку, и инфекционный процесс распространяется дальше по элементам позвоночного столба. Какие именно инфекции могут сюда попасть? Это в первую очередь всем известный золотистый стрептококк, который является источником развития ангины и ряда других заболеваний.
Это кишечная палочка, которая является естественной микрофлорой толстого кишечника, но при попадании на другие участки и ткани становится патогеном. Это синегнойная палочка, которую можно обнаружить на испорченных продуктах, стафилококк и другие бактерии, проявляющие активность при попадании на открытые ранки и проникновении с кровотоком внутрь организма. Но некоторые люди имеют большие риски развития этого заболевания.
Какие факторы могут этому способствовать:
- Эндокринные заболевания. В частности, сахарный диабет является угрозой для многих систем организма. В первую очередь нарушение обмена глюкозы разрушает кровеносные сосуды, тем самым вероятность развития различных патологий резко возрастает.
- Травмы, в особенности перелом, когда имеется разрушение, поломка кости. Опасность представляет ситуация, когда открытый участок костной ткани имеет прямой доступ к другим участкам и тканям, где могут находиться микроорганизмы.
- Хронические заболевания воспалительного характера. Сюда можно отнести, например, кариес. На удивление, кариес сегодня признают провоцирующим фактором для многих заболеваний, например, сердечно-сосудистой системы. Поскольку у человека с несанированной полостью рта имеется длительный воспалительный процесс, то патогены через кровоток легко попадают на любые участки и ткани организма и развивается остеомиелит позвоночника. Простатит, цистит и ряд заболеваний мочеполовых органов также являются угрозой для здоровья костных структур, и эти диагнозы также требуют своевременного лечения.
- Пожилой возраст. Все процессы, в том числе регенеративные, пожилого человека протекают намного медленнее, чем у лиц младшего возраста. Это значительно ухудшает собственные возможности для восстановления и автоматически ставит такого человека в группу риска.
- Трансплантация органов. Конечно, донорские органы предварительно проверяются на различные заболевания, но досконально осмотреть внутренние участки донорского органа просто невозможно. Поэтому такие пациенты, кому пришлось столкнуться с трансплантацией, вполне могут столкнуться и в том числе с остеомиелитом позвоночника.
Симптомы
Первичное развитие остеомиелита человек может заподозрить по следующей клинической картине:
- озноб и повышение температуры до 38 градусов;
- резкая боль в спине, которая усиливается в ночное время;
- гипотонический синдром;
- повышенная потливость;
- судороги;
- ощущение интоксикации организма, общая слабость, вялость.
Помимо первичного, различают острую и хроническую форму заболевания. Симптомы остеомиелита этих состояний несколько отличаются. Так, острой форме присуще:
- сильная гипертермия, когда температура тела повышается до 39 градусов и выше;
- отеки мягких тканей в той части позвоночного столба, где имеется воспалительный процесс;
- судорожное состояние;
- гиперпотливость всего тела;
- спутанность сознания;
- сильная слабость организма, доходящая до рвоты и даже потери сознания;
- сильная боль в определенной части спины, которая проявляется приступами, с усилением амплитуды в ночное время.
Все признаки заболевания при хронической форме пациент ощущает намного слабее. Болевые ощущения несколько сглажены. Пациент не всегда даже может точно указать локализацию источника боли. Повышение температуры также незначительное – до 37 градусов, в основном в вечернее время. Пациент жалуется на скованность позвоночника и боли, усиливающиеся в ночное время. Отечность больного участка незначительная.
Чем опасен остеомиелит позвоночника?
Сама по себе боль является патологией. Неправильно думать, что болевой синдром можно терпеть, и «все само пройдет». Наоборот, сильная боль может стать источником неврологических состояний, нередко она провоцирует гипертонию или мигрень, с которой справиться непросто. Получается, что вместо лечения одного заболевания человеку приходится применять более серьезную терапию.
Но остеомиелит опасен не только дискомфортом и болью. Воспалительный процесс без лечения может распространяться дальше и затронуть такие важнейшие участки организма, как спинномозговой канал, а воспаление его содержимого требует уже совершенно другой оценки ситуации и другого подхода к терапии. Чем опасна такая ситуация?
Если рассматривать воспаление, с точки зрения заражения крови, то человек вполне может столкнуться с сепсисом, а это, в свою очередь, может вызвать гангрену, и как следствие – удаление части тела и инвалидность. В самом худшем случае сепсис приводит к летальному исходу. Сепсис – это тяжелое заражение крови, в результате которого инфекция через кровоток распространяется практически на весь организм. Патология повсюду.
Также остеомиелит позвоночника очень часто приводит к параличу нижних конечностей, дыхательной и сердечной недостаточности.

Диагностика
Когда пациент поступает с болями в спине к специалисту, первое, что необходимо сделать, – это провести рентгенологическое исследование. Рентген при первичном остеомиелите позвоночника не столь информативен, но он дает возможность «отсеять» ряд других диагнозов и состояний. Костная ткань для видимых изменений на рентгене должна быть разрушена на 30%.
Следующим методом исследования является магнитно-резонансная томография. МРТ с контрастом действительно очень четко укажет на наличие патологии и место ее локализации. Именно там, где на снимках будет видно нарушение кровотока, и следует искать участок, подверженный воспалительному процессу. Но очень важно понять, какой именно патоген является возбудителем воспаления.
Без этого предстоящее лечение может оказаться неэффективным и даже нанесет вред организму. Для этого сдается анализ посева крови на чувствительность к антибиотикам. К слову, даже этот анализ может в половине случаев не давать верного результата, и поэтому наиболее точным диагностическим методом для выявления патогена является биопсия участка с воспалением. Она проводится иглой под контролем томографа.
Лечение
Еще совсем недавно остеомиелит позвоночника считался заболеванием, которое невозможно полностью излечить, поскольку полностью удалить патогены из костной ткани крайне сложно. Сегодня существует технология, которая позволяет оперативным методом удалять только очаги локализации патогенов вместе с костными тканями, а затем, после операции, пациенту проводят мощную антибактериальную терапию с целью полной ликвидации оставшихся бактерий.
Но оперативное лечение применяется не всегда, ведь операция – это всегда риск, да и не всем пациентам можно использовать наркоз. Поэтому консервативное лечение – это именно то, с чего врач обычно начинает терапевтическую схему. Агрессивную бактериальную флору можно удалить только антибиотиками. При данном заболевании прием таблеток считается неэффективным.
Терапия предполагает только внутривенное ведение антибактериального препарата. Длительность лечения – один месяц. По истечении этого времени лечение антибиотиками уже можно продолжить перорально. Терапия антибиотиками не проходит бесследно для организма. Пациент может чувствовать вялость, усталость. Нередко при такой терапии наблюдаются нарушения работы пищеварительного тракта.
Но даже при таких недомоганиях терапию надо продолжать, желательно – в условиях стационара, под наблюдением врачей. Кроме того, все время лечения пациенту необходимо носить специальный корсет для позвоночника. Дополнительно к антибиотикам пациенту проводят дезинтоксикационные процедуры (капельницы), которые избавляют организм от продуктов распада и жизнедеятельности микроорганизмов.
Прогноз при таком заболевании индивидуальный. Обычно пациентам удается справиться с агрессивными бактериями, но вернуться к активной жизни удастся только спустя год-полтора. Для закрепления терапии пациентам полезно проходит санаторно-курортное лечение с расположением лечебного учреждения в хвойном лесу с умеренным теплым климатом.
Остеомиелит позвонков
Диагноз остеомиелит позвоночника ставится в случае инфекционного поражения костей, вызванного бактерией. Провоцирует развитие этой болезни травма и сниженная иммунная защита организма. В зависимости от продолжительности различают острую и хроническую формы. Лечение остеомиелита представляет собой использование антибактериальных средств, к которым чувствительный возбудитель.

Этиология и патогенез
Непосредственной причиной возникновение остеомиелита является внедрение патогенных бактерий в костную ткань. Чаще это происходит с током крови, через сосуды, питающие тела позвонков. Иногда развитию процесса способствует зона травмирования, которая расположена возле позвоночника. Возникает остеомиелит также в связи с недолеченным осколочным переломом позвонков.
Суммарное воздействие нескольких факторов провоцирует развитие остеомиелита позвоночника. К ним относят:
- операции;
- повреждения;
- остеохондроз;
- сахарный диабет;
- нарушение кровоснабжения позвонков;
- наркоманию;
- физическое истощение;
- ослабление иммунитета;
- вирусные заболевания;
- очаги хронической инфекции в организме.
 Густая кровь может являться пусковым механизмом развития инфекционного процесса.
Густая кровь может являться пусковым механизмом развития инфекционного процесса.
Существует несколько предположений почему бактерия поражает кость. Среди них выделяют сосудистую, когда остеомиелит возникает в результате снижения скорости кровотока в сосудах, питающих костную ткань. Это является результатом тромбоза и повышенной густоты крови. Аллергическая теория предусматривает предварительную сенсибилизацию организма, которая вызывает сильный воспалительный процесс. В соответствии с нервно-рефлекторной теорией основными предрасполагающими факторами остеомиелита являются стрессы.
Симптомы остеомиелита позвоночника
Признаки болезни, возникающие у человека зависят от стадии, в которой находится остеомиелит, а также от пораженного отдела позвоночника. Чаще остеомиелит развивается в грудном отделе. Кроме этого, по характеру течения заболевание делится на острую и хроническую форму. В зависимости от этого выраженность симптомов отличается. При остром — у человека резко повышается температура тела до высоких показателей, вплоть до развития инфекционно-токсического шока. Это состояние может вызвать смерть больного. Развивается учащенное сердцебиение, озноб, судороги и галлюцинации. Давление резко падает. Все эти симптомы значительно усиливаются ночью. Больной стремительно теряет вес и неспособен самостоятельно передвигаться.
Хронический остеомиелит позвоночника протекает длительно и характеризуется наличием периодов ремиссии и обострения. Во время всего течения происходит медленное разрушение и некротизация костных тканей позвоночника. При этом пациенты ощущают постоянную боль спины. Наблюдается субфебрильная температура и слабость. Костная ткань не может выполнять свои функции, что приводит к развитию патологических переломов.
Чем опасно?
Поражение поясничного отдела позвоночника характеризуется воспалением нервов, идущих к нижним конечностям, и потерей возможности ходить. Остеомиелит способствует медленной деструкции позвонков и развитию дегенеративных изменений в них. Кроме этого, воспалительный процесс может распространяться на костный мозг и вызывать нарушение неврологических функций у больного.
Диагностика
Чтобы выявить проблему, необходимо провести:
- рентгенографию для выявления дефектов костной ткани;
- компьютерную томографию;
- магнитно-резонансную томографию;
- ультразвуковую диагностику, которая поможет исследовать мягкие ткани, окружающие кость;
- радионуклидное обследование, определяющее пораженные ткани;
- посев биологического материала от больного на среды для определения возбудителя и эффективной антибиотикотерапии.
Вернуться к оглавлению
Лечение остеомиелита
Положительный эффект в терапии этой болезни даст только комплексный подход к лечению. Особые сложности представляет хроническая форма болезни. Ведь часто микроорганизм, который является причиной воспаления, устойчив к действию большинства антибактериальных препаратов. Немаловажно после завершения лечения восстановить утраченные функции позвоночного столба. Однако сделать это часто невозможно из-за значительного разрушения костной ткани.
Препараты
Больному обязательно показан постельный режим на протяжении 3-х месяцев. Для уменьшения болевых проявлений и профилактики выраженных деформаций проводят иммобилизацию позвоночника с помощью аппаратов внешней фиксации. Обязательно назначение пациенту антибактериальных средств, способных убрать первопричину остеомиелита, уничтожив бактерию. Препаратами выбора являются вещества, проникающие в костную ткань, например «Линкомицин».
Оперативное лечение остеомиелита
Цель хирургического вмешательства заключается в устранении секвестров и очистке гнойных полостей. Кроме этого, доктор убирает грануляции и правильно сопоставляет части костей. В период восстановления, по прошествии симптомов воспаления возможно проведение реконструктивной остеотомии с заполнением дефицита костей при помощи протезирования. Для этого используют титановые импланты.
Операция проводится при неэффективности медикаментозного лечения, проводимого в течение 6-ти месяцев.
Другие методы
Остеомиелит позвоночника требует продолжительного периода реабилитации. При этом больному показаны различные физиопроцедуры, которые в комплексе с оперативным и терапевтическим лечением приведут к полному возобновлению основных функций позвоночника. Полезным будет массаж и лечебная гимнастика. Однако проведение ЛФК возможно только после разрешения доктора. Движения при этом не должны вызывать боль или неприятные ощущения.
Профилактические рекомендации
Для предотвращения развития остеомиелита необходимо избегать травм позвоночного столба. Кроме этого, нужно позаботиться о сохранении нормального кровоснабжения позвонков. Больные сахарным диабетом контролируют и при необходимости корректируют уровень глюкозы в крови. А также отказываются от вредных привычек, особенно от курения, которое пагубно влияет на тонус сосудов и приводит к ослаблению мышечной стенки.
Остеомиелит позвоночника

Остеомиелит позвоночника – это хроническое заболевание суставов позвоночного столба, при котором происходит инфицирование непосредственно костной ткани. Воспаление костного мозга позвоночника – самой сердцевины кости – не только приносит дискомфорт человеку, но и может стать причиной развития осложнений. Каковы симптомы этого недуга, и есть ли современные способы улучшения ситуации?
Причины
Для начала необходимо вспомнить, как именно происходит кровоснабжение этого элемента скелета. Каждый позвонок здесь является изолированным элементом, и от смежных отделяется хрящевой прокладкой – межпозвоночным диском. Но вдоль позвоночного столба проходят артерии, которые через сосудистую стенку несут кровь от шеи ко всем позвоночным тканям. Кроме того, каждый позвонок окутан венозными сосудами.
Получается, что теоретически патогены могут проникнуть в костную ткань как через артерии, так и через вены. На практике именно гематогенный (через кровь) способ попадания инфекции является самым распространенным. Поскольку кровоток здесь не столь активен, то микроорганизмы задерживаются, образуя гнойные участки.
Подобные накопления разрушают внешнюю позвонковую оболочку, и инфекционный процесс распространяется дальше по элементам позвоночного столба. Какие именно инфекции могут сюда попасть? Это в первую очередь всем известный золотистый стрептококк, который является источником развития ангины и ряда других заболеваний.
Это кишечная палочка, которая является естественной микрофлорой толстого кишечника, но при попадании на другие участки и ткани становится патогеном. Это синегнойная палочка, которую можно обнаружить на испорченных продуктах, стафилококк и другие бактерии, проявляющие активность при попадании на открытые ранки и проникновении с кровотоком внутрь организма. Но некоторые люди имеют большие риски развития этого заболевания.
Какие факторы могут этому способствовать:
- Эндокринные заболевания. В частности, сахарный диабет является угрозой для многих систем организма. В первую очередь нарушение обмена глюкозы разрушает кровеносные сосуды, тем самым вероятность развития различных патологий резко возрастает.
- Травмы, в особенности перелом, когда имеется разрушение, поломка кости. Опасность представляет ситуация, когда открытый участок костной ткани имеет прямой доступ к другим участкам и тканям, где могут находиться микроорганизмы.
- Хронические заболевания воспалительного характера. Сюда можно отнести, например, кариес. На удивление, кариес сегодня признают провоцирующим фактором для многих заболеваний, например, сердечно-сосудистой системы. Поскольку у человека с несанированной полостью рта имеется длительный воспалительный процесс, то патогены через кровоток легко попадают на любые участки и ткани организма и развивается остеомиелит позвоночника. Простатит, цистит и ряд заболеваний мочеполовых органов также являются угрозой для здоровья костных структур, и эти диагнозы также требуют своевременного лечения.
- Пожилой возраст. Все процессы, в том числе регенеративные, пожилого человека протекают намного медленнее, чем у лиц младшего возраста. Это значительно ухудшает собственные возможности для восстановления и автоматически ставит такого человека в группу риска.
- Трансплантация органов. Конечно, донорские органы предварительно проверяются на различные заболевания, но досконально осмотреть внутренние участки донорского органа просто невозможно. Поэтому такие пациенты, кому пришлось столкнуться с трансплантацией, вполне могут столкнуться и в том числе с остеомиелитом позвоночника.
Симптомы
Первичное развитие остеомиелита человек может заподозрить по следующей клинической картине:
- озноб и повышение температуры до 38 градусов;
- резкая боль в спине, которая усиливается в ночное время;
- гипотонический синдром;
- повышенная потливость;
- судороги;
- ощущение интоксикации организма, общая слабость, вялость.
Помимо первичного, различают острую и хроническую форму заболевания. Симптомы остеомиелита этих состояний несколько отличаются. Так, острой форме присуще:
- сильная гипертермия, когда температура тела повышается до 39 градусов и выше;
- отеки мягких тканей в той части позвоночного столба, где имеется воспалительный процесс;
- судорожное состояние;
- гиперпотливость всего тела;
- спутанность сознания;
- сильная слабость организма, доходящая до рвоты и даже потери сознания;
- сильная боль в определенной части спины, которая проявляется приступами, с усилением амплитуды в ночное время.
Все признаки заболевания при хронической форме пациент ощущает намного слабее. Болевые ощущения несколько сглажены. Пациент не всегда даже может точно указать локализацию источника боли. Повышение температуры также незначительное – до 37 градусов, в основном в вечернее время. Пациент жалуется на скованность позвоночника и боли, усиливающиеся в ночное время. Отечность больного участка незначительная.
Чем опасен остеомиелит позвоночника?
Сама по себе боль является патологией. Неправильно думать, что болевой синдром можно терпеть, и «все само пройдет». Наоборот, сильная боль может стать источником неврологических состояний, нередко она провоцирует гипертонию или мигрень, с которой справиться непросто. Получается, что вместо лечения одного заболевания человеку приходится применять более серьезную терапию.
Но остеомиелит опасен не только дискомфортом и болью. Воспалительный процесс без лечения может распространяться дальше и затронуть такие важнейшие участки организма, как спинномозговой канал, а воспаление его содержимого требует уже совершенно другой оценки ситуации и другого подхода к терапии. Чем опасна такая ситуация?
Если рассматривать воспаление, с точки зрения заражения крови, то человек вполне может столкнуться с сепсисом, а это, в свою очередь, может вызвать гангрену, и как следствие – удаление части тела и инвалидность. В самом худшем случае сепсис приводит к летальному исходу. Сепсис – это тяжелое заражение крови, в результате которого инфекция через кровоток распространяется практически на весь организм. Патология повсюду.
Также остеомиелит позвоночника очень часто приводит к параличу нижних конечностей, дыхательной и сердечной недостаточности.

Диагностика
Когда пациент поступает с болями в спине к специалисту, первое, что необходимо сделать, – это провести рентгенологическое исследование. Рентген при первичном остеомиелите позвоночника не столь информативен, но он дает возможность «отсеять» ряд других диагнозов и состояний. Костная ткань для видимых изменений на рентгене должна быть разрушена на 30%.
Следующим методом исследования является магнитно-резонансная томография. МРТ с контрастом действительно очень четко укажет на наличие патологии и место ее локализации. Именно там, где на снимках будет видно нарушение кровотока, и следует искать участок, подверженный воспалительному процессу. Но очень важно понять, какой именно патоген является возбудителем воспаления.
Без этого предстоящее лечение может оказаться неэффективным и даже нанесет вред организму. Для этого сдается анализ посева крови на чувствительность к антибиотикам. К слову, даже этот анализ может в половине случаев не давать верного результата, и поэтому наиболее точным диагностическим методом для выявления патогена является биопсия участка с воспалением. Она проводится иглой под контролем томографа.
Лечение
Еще совсем недавно остеомиелит позвоночника считался заболеванием, которое невозможно полностью излечить, поскольку полностью удалить патогены из костной ткани крайне сложно. Сегодня существует технология, которая позволяет оперативным методом удалять только очаги локализации патогенов вместе с костными тканями, а затем, после операции, пациенту проводят мощную антибактериальную терапию с целью полной ликвидации оставшихся бактерий.
Но оперативное лечение применяется не всегда, ведь операция – это всегда риск, да и не всем пациентам можно использовать наркоз. Поэтому консервативное лечение – это именно то, с чего врач обычно начинает терапевтическую схему. Агрессивную бактериальную флору можно удалить только антибиотиками. При данном заболевании прием таблеток считается неэффективным.
Терапия предполагает только внутривенное ведение антибактериального препарата. Длительность лечения – один месяц. По истечении этого времени лечение антибиотиками уже можно продолжить перорально. Терапия антибиотиками не проходит бесследно для организма. Пациент может чувствовать вялость, усталость. Нередко при такой терапии наблюдаются нарушения работы пищеварительного тракта.
Но даже при таких недомоганиях терапию надо продолжать, желательно – в условиях стационара, под наблюдением врачей. Кроме того, все время лечения пациенту необходимо носить специальный корсет для позвоночника. Дополнительно к антибиотикам пациенту проводят дезинтоксикационные процедуры (капельницы), которые избавляют организм от продуктов распада и жизнедеятельности микроорганизмов.
Прогноз при таком заболевании индивидуальный. Обычно пациентам удается справиться с агрессивными бактериями, но вернуться к активной жизни удастся только спустя год-полтора. Для закрепления терапии пациентам полезно проходит санаторно-курортное лечение с расположением лечебного учреждения в хвойном лесу с умеренным теплым климатом.
Остеомиелит позвоночника: этиология, симптомы, способы терапии, меры профилактики
Остеомиелит позвоночника является опасным инфекционным поражением опорно-двигательного аппарата. Это гнойное воспаление костной ткани тел позвонков и спинного мозга, распространяющееся на межпозвонковые хрящи, вертебральный сухожильно-связочный аппарат, мышцы спины и таза. В медицинской литературе иногда применяется также термин гнойный спондилит.
Патология составляет около 3% в общей структуре заболеваний позвоночника. По медицинской статистике почти 85% пациентов с этим диагнозом составляют пожилые мужчины, – женщины и дети болеют редко.
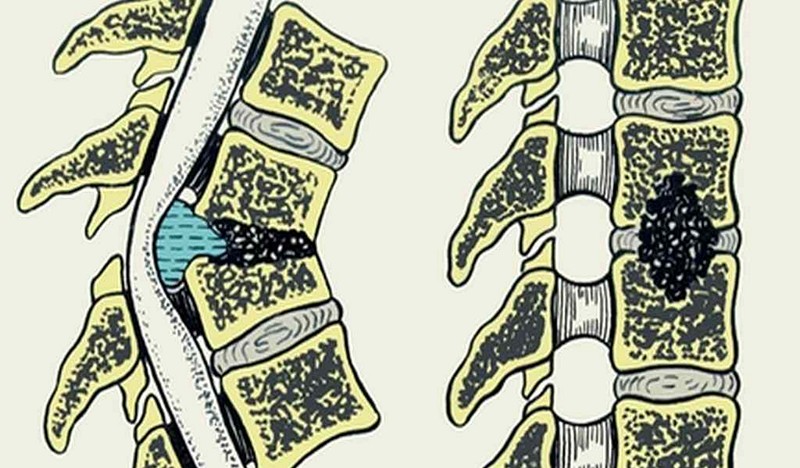
Виды остеомиелита позвоночника
Разновидности болезни классифицируют по течению, способам попадания микробов, характеру патогенной микрофлоры.
В зависимости от течения процесс может быть следующих видов:
- Острый.
- Хронический — исход запущенной формы либо неправильного лечения острой формы. Характерно чередование ремиссий и обострений, резистентность патологии к проводимой терапии.
- Первично-хронический — отличается смазанной клинической картиной, проявления болезни напоминают симптомы остеохондроза и других дегенеративно-дистрофических заболеваний позвоночника (ддзп).
Чаще всего устанавливают острую форму остеомиелита — до 50% всех выявленных случаев. Хронический процесс диагностируется у 25% из числа заболевших.
Различают несколько путей проникновения инфекционных агентов:
- гематогенный — микробы попадают в тела позвонков с током крови;
- лимфогенный — микроорганизмы заносятся в вертебральные структуры с лимфой из региональных воспаленных лимфатических узлов;
- посттравматический — непосредственное проникновение из внешней среды при открытых травмах позвоночных структур и мышц спины.
Обычно остеомиелит диагностируется в поясничном отделе позвоночника. Он наиболее подвержен травмам и заносу инфекции из воспалительных очагов в органах брюшной полости и малого таза.
У детей патология данной локализации может быть следствием остеонекроза пяточной кости.
В зависимости от патогенного микроорганизма классифицируют следующие виды остеомиелита:
- неспецифический — стафилококки и стрептококки;
- специфический — возбудители сифилиса, гонореи, брюшного тифа или туберкулеза.
Как проявляется патология
Чаще всего патологический процесс захватывает поясницу и крестец.
Основным симптомом остеомиелита позвоночного столба являются интенсивные боли. Они появляются через несколько дней после инфицирования, усиливаются при незначительных нагрузках и в ночное время. Прикосновения к спине крайне болезненны. Действие анестетиков и нестероидных противовоспалительных препаратов кратковременно и полностью не снимает болевой синдром.
Движения в пораженном сегменте позвоночника становятся практически невозможными из-за болевой контрактуры. Часто пациент и вовсе теряет способность передвигаться.
В зонах иннервации спинномозговых корешков, отходящих от пораженного отдела позвоночника, выявляется снижение чувствительности. При осмотре наблюдается подкожный венозный рисунок, локальный отек кожи и мышц.
Для взрослых пациентов характерны нарушения со стороны тазовых органов (задержка мочи, недержание кала). Это типично для поражения крестцового отдела.
Чувствительно-двигательные расстройства протекают на фоне выраженной интоксикации:
- фебрильная лихорадка;
- отсутствие аппетита;
- рвота;
- потеря веса;
- анемия;
- нарушения сознания.
У ребенка на фоне высокой температуры и токсикоза часто развивается судорожный синдром.
Причины остеомиелита позвоночника
В 9 из 10 случаев причиной гнойного поражения тел позвонков считается золотистый стафилококк. Иногда болезнь вызывают стрептококки, энтерококки, палочка Коха, патогенные грибы.
Занесение этой гноеродной микрофлоры возможно из очага хронической инфекции (кариес, хронические воспаления носоглотки, внутренних органов, кожи) или при травме позвоночных и межпозвоночных структур.
Кроме того, инфицирование возникает вследствие некорректных медицинских процедур — инъекции, блокады, анестезия, введение катетера, гемодиализ.
Существуют провоцирующие факторы, облегчающие заражение:
- нарушения метаболизма на фоне эндокринологических болезней (сахарный диабет, гипотиреоз);
- патология крови (анемии, лейкозы);
- пожилой возраст;
- снижение иммунной защиты, обусловленное онкологией, гормональной терапией, плохим питанием, наличием ВИЧ-инфекции;
- асоциальный образ жизни, в том числе наркомания, алкоголизм.
Как вовремя диагностировать
Заподозрить болезнь либо достоверно установить диагноз остеомиелита можно только по совокупности данных анамнеза, осмотра, лабораторного и инструментального обследования. Наиболее информативными при подозрении на гнойный процесс позвоночника являются следующие методы:
- общий анализ крови: выраженный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ, анемия;
- биохимический и серологический анализы крови;
- общий анализ мочи: лейкоциты, белок, эпителиальные клетки;
- анализ спинномозговой жидкости: высокая концентрация белка, лейкоцитов;
- выделение возбудителя при посеве на питательные среды взятых образцов ликвора, крови.
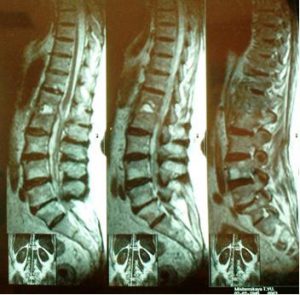
Рентген не является ранним способом диагностики, так как достоверные изменения на снимках появляются только через 14—20 дней после внедрения инфекции. За это время происходит разрушение костной ткани, формируются полости, заполненные гноем. Повышение внутрикостного давления приводит к повреждению замыкательных пластин. Контуры тел позвонков становятся нечеткими, инфицируются хрящевые прослойки между ними. Так происходит постепенное распространение инфекции.
Компьютерная томография поможет установить локализацию очагов поражения костной ткани, степень ее разрушения. Магнитно-резонансная томография достоверно покажет наличие гнойного воспаления не только костей, но и мягких тканей при прорыве гноя через надкостницу.
С помощью УЗИ подтверждают отек мягких тканей, разрушение костной поверхности, скопление патологического выпота в позвоночных суставах.
Радиоизотопный метод уточняет локализацию и размер очагов на ранних стадиях процесса. Иногда применяется фистулография — введение в тело позвонка контрастного вещества для визуализации объема и степени разрушения.
Устанавливать возбудителя и его чувствительность к антибиотикам помогает биопсия пораженных тканей.
Лечение остеомиелита позвоночника
Важно проведение следующих общих мероприятий:
- срочная госпитализация;
- строгий постельный режим;
- использование специальных ортопедических кроватей (особенно показано при лечении остеомиелита пояснично-крестцового отдела позвоночника).
Нужно проводить иммобилизацию позвоночного столба для уменьшения болей, профилактики деформации спины.
Пациент должен понимать, что терапия и последующая реабилитация потребуют длительного времени, тщательного выполнения врачебных назначений и упорства для достижения позитивного результата.
Консервативная терапия
Лечение остеомиелита позвоночника должно быть комплексным и комбинированным. Оно проводится под контролем анализов крови и включает следующие лекарственные средства:
- Антибиотики широкого спектра, способные проникать в костную ткань. Иногда необходима комбинация антимикробных препаратов из разных групп. Предпочтение отдается тем лекарствам, к которым чувствителен выделенный микроб. Обязательным условием эффективности является смена препарата каждые 10—15 дней, чтобы не было привыкания микрофлоры.
- Инфузионная терапия для снятия интоксикации — внутривенное капельное введение Гемодез, Реополиглюкин.
- Профилактика дисбактериоза — Лактобактерин, Бифидумбактерин.
- Нестероидные противовоспалительные средства для уменьшения воспаления и боли — короткие курсы Диклофенак, Мовалис.
- Витамины (Мильгамма, витамин C), иммуномодуляторы для стимуляции защитных сил.
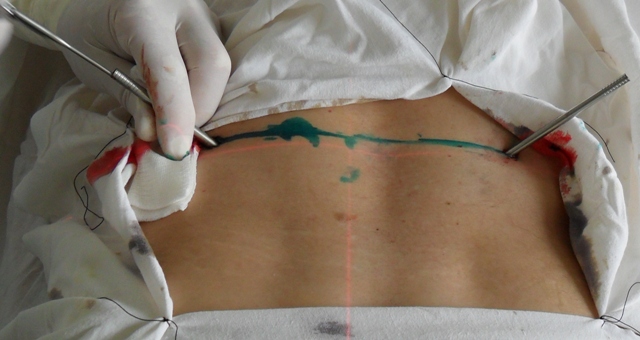
Оперативное вмешательство
Хирургическая операция показана при неэффективности терапевтических мероприятий, проводимых в течение полугода. По медицинской статистике ее осуществляют каждому пятому пациенту с гнойным поражением пояснично-крестцового отдела. Широко применяются следующие манипуляции:
- ликвидация секвестров;
- установка дренажа для отхождения гноя.
Возможно использование металлических конструкций (штыри, пластины) для восстановления целостности кости опорно-двигательного аппарата.
Физиотерапевтические процедуры
Физиолечение показано не только на этапе консервативной терапии, но и в послеоперационный период. Лечить воспалительный процесс в позвоночных тканях на любом уровне можно с помощью следующих процедур:
- ЛФК с регулярным выполнением индивидуально подобранного комплекса упражнений;
- электрофорез с гормональными, сосудистыми и обезболивающими препаратами;
- применение лазера;
- магнитотерапия;
- массаж грудного и поясничного отделов (только при стойкой ремиссии).
Санаторно-курортное лечение
Пациентам, перенесшим воспалительное поражение позвоночника, необходима длительная реабилитация. Особенно она показана после операции.
Для восстановления функций позвоночного столба важно 1—2 раза в году посещать санатории и курорты с теплым и сухим климатом, где можно получать грязелечение, радоновые ванны и другие процедуры. Желательно это делать летом или весной, чтобы исключить риск переохлаждения.
Возможные осложнения
Гнойный спондилит часто приводит к следующим негативным последствиям:
- сепсис с образованием гнойных очагов в других органах;
- неврологические расстройства (парез конечностей, нарушения чувствительности);
- распространение гнойного воспаления на соседние вертебральные отделы.
Самым опасным осложнением остеомиелита является легочно-сердечная недостаточность с возможным летальным исходом. Поэтому так важно начать лечебный процесс вовремя.
Исход заболевания
Прогноз развития патологического процесса и возможности полной реабилитации зависит от многих факторов: возраст, сопутствующие заболевания, степень выраженности и распространенности остеонекроза, экстренное адекватное лечение. Большое значение имеет позитивный настрой пациента и помощь семьи.
Чтобы избежать операции, консервативная терапия должна быть начата в максимально ранние сроки от начала болезни. Но в любом случае процесс реабилитации является длительным, иногда он занимает от 1,5 до 2 лет.
Как избежать развития остеомиелита позвоночника
Для предотвращения воспалительных процессов в вертебральных структурах необходимо придерживаться следующих рекомендаций:
- ликвидация хронических очагов инфекции любой локализации;
- своевременное обращение к специалистам по поводу заболеваний и повреждений позвоночника;
- активный образ жизни;
- полноценное питание;
- отказ от алкоголя и наркотиков.
Ответы на вопросы
По каким жалобам можно заподозрить начало остеомиелита?
Нужно обращать внимание на боли в спине, ограничивающие подвижность и сопровождающиеся сильной интоксикацией.
Каковы отличительные признаки хронической формы патологии?
Основной чертой хронизации процесса является возникновение свища после прорыва гноя в мягкие ткани. При каждом обострении из него возобновляется отхождение гноя.
Можно ли победить остеомиелит с помощью методов народной медицины?
Нельзя уповать только на знахарские рецепты! Они могут быть лишь дополнением к основной терапии на стадии глубокой ремиссии.
Заключение
Развитие остеомиелита позвоночника может привести к инвалидности и несет угрозу для жизни. Экстренная врачебная консультация при появлении первых признаков недомогания и интенсивная комплексная терапия помогут избежать негативных последствий и сохранить здоровье.
Источники:
http://www.dikul.net/wiki/osteomielit/
http://sospiny.ru/osteomielit/osteomielit-pozvonochnika.html
http://spina.guru/bolezni/osteomielit-pozvonochnika
http://osteokeen.ru/om/osteomielit-pozvonochnika.html
http://spina.guru/bolezni/osteomielit-pozvonochnika
http://artritu.net/osteomielit-pozvonochnika
http://spinomed.ru/bolezni/spondilit/tuberkulezniy


