Какие симптомы радикулита у женщины
 Боли спины и суставов по статистике являются одной из самых распространенных проблем у женщин со здоровьем. Человеческий скелет не молодеет, все хрящевые и суставные соединения имеют предел прочности. Сидячая работа, малоподвижный или, напротив, активный образ жизни, хождение на каблуках, беременность – все это, так или иначе, влияет на наше состояние и на наш позвоночник.
Боли спины и суставов по статистике являются одной из самых распространенных проблем у женщин со здоровьем. Человеческий скелет не молодеет, все хрящевые и суставные соединения имеют предел прочности. Сидячая работа, малоподвижный или, напротив, активный образ жизни, хождение на каблуках, беременность – все это, так или иначе, влияет на наше состояние и на наш позвоночник.
Если такие ситуации запустить, то начинается радикулит. Под ним понимают воспаление нервных корешков, которые проходят через позвоночные отверстия. Часто его еще путают с невралгией, но радикулит все же более сложный случай. Боль при этом столь сильна, что буквально скручивает человека – не заметить ее просто невозможно.
Львиная доля случаев заболевания – это осложнения от остеохондроза. К сожалению, все равно остается часть прецедентов, когда болезнь появляется из-за защемлений, травм, падений. Тут можно порекомендовать только быть осторожнее и аккуратнее.
Одновременно в группу риска входят и активные спортсмены, и те, кто в основном сидит в офисе или за компьютером. Поэтому для здоровья спины и позвоночника лучше найти золотую середину между этими видами занятости.
Виды радикулита
Эта болезнь очень разнообразна, очагов воспаления тут просто масса, что часто затрудняет точную диагностику и выбор правильного лечения. Поэтому самостоятельно нельзя ставить себе диагноз – только опытный специалист сможет это сделать. Можно выделить такие виды недуга:
- Шейный радикулит.
- Грудной.
- Пояснично-крестцовый.
- Поясничного отдела.
- Шейно-плечевой.
Как видно, некоторые области воспаления могут быть совмещены, что, конечно, добавляет неприятных моментов. Кроме того, болезнь может протекать в острой форме. Это значит, что она проявляет себя внезапно, зачастую после травмы, сильного напряжения. Если вовремя вылечить такую вспышку, то ее забывают без следа. А вот хронический радикулит возникает постепенно, особенно если вы игнорируете проблемы со спиной, тянущие боли.
К сожалению, неумение следить за своим состоянием и преобладающее число работ, не требующих активности, меняют возрастной цензор болезни. Раньше она считалась недугом пенсионеров. Сегодня ею страдают женщины и мужчины среднего возраста, и даже студенты.
Симптомы радикулита у женщин
 Как это ни печально, но также чаще радикулитом стали болеть именно женщины и девушки, хотя раньше это был настоящий бич мужчин. Трудно сказать, с чем это связано. Возможно, некоторые представительницы прекрасного пола не умеют правильно распределить нагрузку, посещая многочисленные тренажерные залы и йогу. Кроме того, очень высокий каблук, который вы носите постоянно, заставляет неправильно распределять массу тела и приводит к различным зажимам. Работа в офисе, за компьютером – распространенная причина радикулита.
Как это ни печально, но также чаще радикулитом стали болеть именно женщины и девушки, хотя раньше это был настоящий бич мужчин. Трудно сказать, с чем это связано. Возможно, некоторые представительницы прекрасного пола не умеют правильно распределить нагрузку, посещая многочисленные тренажерные залы и йогу. Кроме того, очень высокий каблук, который вы носите постоянно, заставляет неправильно распределять массу тела и приводит к различным зажимам. Работа в офисе, за компьютером – распространенная причина радикулита.
Для каждого типа заболевания характерны свои симптомы, и, что логично, зона локализации. Можно выделить следующие моменты:
- шейный радикулит – очень болит шея, невозможно даже немного повернуть голову. Любые движения этой области вызывают боль. Невозможно держать равновесие нормально, ухудшается слух и болит голова;
- при грудном радикулите боль опоясывает грудную клетку. Она очень похожа с грудной невралгией – болевые симптомы ощущаются на вдохе, глубоко вдохнуть кажется невозможным, повернуться или лечь на бок – тоже;
- поясничный и крестцовый отдел – боль при нагибании, попытках нормально сесть, отдает в ноги и седалищный нерв, крутит колени. Зачастую даже лежать больно.
Примечательная особенность – при радикулите боль может притупляться, а потом снова появляться. Например, если вы долго лежите, то вам порой кажется, что болезнь отступила, но вот вы встаете – и сразу ощущаете простреливания.
Еще одна характерная черта радикулита – потеря чувствительности. Она может быть полной, но и частичной. Она наблюдается именно там, где воспалился нерв, например, в районе поясницы или шеи. Если случай совсем запущенный, то у вас вообще могут неметь ноги и руки. Также появляются такие побочные симптомы:
- тремор конечностей;
- слабость в теле;
- потеря работоспособности;
- головные боли, мигрени;
- головокружение и потеря сознания;
- нарушение координации;
- ослабление слуха и зрения.
Все эти моменты наступают из-за нарушения кровоснабжения мозга. А если наблюдается радикулит в нижней части тела, то еще и добавляются проблемы с кишечником и стулом.
Как распознать у себя радикулит
Все вышеописанные симптомы понятны в полной мере для врачей. Но что делать обычным людям, у которых радикулит только развивается и не показывает себя так ярко, чтобы определить его, ведь бывает, что спина болит просто от усталости. Его также можно спутать с варикозом, травмами внутренних органов, которые дают опоясывающую боль. Можно выделить такие характерные признаки, которые помогут понять, что у вас именно радикулит. Следовательно, нужно незамедлительно обращаться к врачу.
- Боль появляется внезапно и также резко пропадает, будто не связана ни с какими действиями.
- Болевые ощущения усиливаются, если вы поднимаете ногу, лежа на спине.
- Ноги подгибаются, если вы пытаетесь резко встать из положения лежа.
- Острая боль в воспаленной области при чихании, кашле, глубоких вдохах.
- В одном положении сидеть очень тяжело, появляются тянущие ощущения.
- Ночью состояние не улучшается, а только становится хуже – боль мучает и не дает спать.
- Наблюдается потливость и бледность кожи.
Именно по этим признакам и можно обнаружить начальный радикулит. Если присутствует хотя бы половина симптомов, то необходимо как можно быстрее обращаться к врачу.
Почему возникает болезнь
Естественно, многих мучает вопрос: откуда и почему начинается радикулит? Ведь, как известно, предупрежден – значит вооружен, и в будущем можно просто не допускать обострения. В медицине радикулит не относят к отдельному заболеванию, хотя это и не ошибка. В целом это запущенный симптом. Чтобы понимать механику заболевания, нужно разбираться в анатомии.
Из курса школьной биологии любой человек знает, что в позвоночнике находится спинной мозг. Из него отходят тысячи нервных окончаний, которые вместе обеспечивают нормальную координацию, движение тела. Как только одно из окончаний или их группа повреждены, возникает воспалительный процесс – радикулит, сопровождающийся также болью.
Врачи говорят, что в 90% случаев причина обострения – остеохондроз. Речь идет о дистрофичных изменениях в позвоночнике. Они же возникают из-за постоянного сидения, малоподвижного образа жизни, неправильной осанки, неправильного распределения физической нагрузки. Лечить болезнь можно и даже нужно, можно свести к минимуму развитие и даже вернуть первозданное состояние позвоночника. Но если запустить болезнь, то с какого-то момента она становится просто необратимой, вызывает массу побочных симптомов, в том числе и радикулит.
Диагностика и лечение
 Как только появляется резкая боль в позвоночнике, груди или шее, сразу идите к специалисту – невропатологу. Сначала проводится осмотр, а потом назначается рентген. После него только специалист сможет окончательно подтвердить диагноз. Снимок позволяет увидеть, где и насколько сильно повреждены нервные окончания.
Как только появляется резкая боль в позвоночнике, груди или шее, сразу идите к специалисту – невропатологу. Сначала проводится осмотр, а потом назначается рентген. После него только специалист сможет окончательно подтвердить диагноз. Снимок позволяет увидеть, где и насколько сильно повреждены нервные окончания.
Лечить радикулит нужно комплексно. И не только лекарства тут играют роль. В первую очередь нужно обеспечить больному полный покой, лежачий режим. Это та болезнь, для который крайне желателен больничный. Человеку максимально ограничивают любую физическую активность. Нужно побольше лежать, отдыхать. При этом ложе должно быть ровным, если дома есть ортопедический матрас – это прекрасно. В других случаях под обычный матрас кладут твердую основу. Чтобы точно исключить движение в пораженной области, используют фиксирующие корсеты.
Врач назначает анальгетики, чтобы уменьшить боль, специальные противовоспалительные мази без стероидов, миорекласанты. В запущенных случаях обезболивающее и другие препараты вводят с помощью инъекций. Когда первые симптомы сняты, зачастую назначаются и физиологические процедуры – массаж, лечебные упражнения и так далее.
Признаки радикулита и почему он возникает у женщин и мужчин?
Каковы симптомы радикулита и что это вообще такое? Радикулит (лат. radicula — корешок) — это ущемление спинномозговых корешков в межпозвонковых отверстиях, которое сопровождается болевыми, вегетативными и моторными нарушениями. При патологии внезапно возникает:
- сильнейший болевой приступ;
- снижается сила мышц;
- наступает гипорефлексия;
- нарушается всякая чувствительность в зоне иннервации пораженного корешка.
По данным ВОЗ, радикулит встречается у 12% населения, которые достигли 45 лет. Хотя половой градации нет, но у женщин патология встречается чаще. 50% людей страдали радикулитом хотя бы 1 раз.

Причины появления
Что такое радикулит? В 95% случаев он развивается из-за остеохондроза и только в 5% — как результат травм, износа дисков и позвонков. Остеохондроз, в свою очередь, развивается при гиподинамии, повышенном весе. Причины радикулита могут быть в:
- спондилезе;
- межпозвонковой грыже;
- опухолях;
- артритах;
- аномалиях развития позвоночного столба (сакрализация, добавочные ребра, аплазия позвонков).
Провокаторами становятся переохлаждения, инфекции (люэс, ТБЦ, менингиты, грипп, клещевые энцефалиты), травмы спины.
Часто радикулит возникает из-за неумения распределять нагрузку на позвоночник, правильно поднимать тяжести и предметы с пола. Высокие каблуки у женщин способствуют повышению нагрузки на поясницу и колени. Это постепенно приводит к появлению мышечных зажимов. Неправильный подъем тяжестей, резкие наклоны приводят к растяжению или разрыву фиброзного дискового кольца, в результате чего студенистое вещество диска выпячивается наружу и возникает межпозвонковая грыжа.

Сдавливание корешка в этих случаях вызывает сильную боль. Радикулит часто встречается при беременности, когда идет интенсивный набор веса, гормональные перестройки, а позвоночник и мышцы к этому не готовы.
Часто радикулитом руководит психосоматика, особенно у женщин. Мышечный зажим спины у них нередко является результатом неизжитых отрицательных эмоций. Такие зажимы легче поддаются лечению, чем органические поражения позвоночника. Психосоматика объясняет появление зажимов мышц тем, что стрессы вызывают постоянное напряжение в организме, отрицательные эмоции копятся. Внешне это и проявляется длительными мышечными спазмами как ответная реакция. Причем спазмируются все мышцы, которые только могут сокращаться.
Классификация заболевания
Радикулит делится по локализации поражения в 4 основных отделах позвоночника: шейном, грудном и пояснично-крестцовом. Течение бывает острым и хроническим. Радикулиты бывают первичные и вторичные:
- К первичным относятся любые приобретенные патологии, вызвавшие радикулит.
- Вторичные — радикулиты при врожденных аномалиях спинного мозга и позвоночника.
Чаще других возникает пояснично-крестцовый радикулит в связи с повышенной нагрузкой на этот отдел спины.
Симптоматические проявления
Первые признаки радикулита — болевые ощущения и нарушение чувствительности. Главный симптом — боль. Сначала она бывает диффузной, похожа на миозит или прострелы. При сформированном корешковом синдроме она локализуется.

Шейный радикулит локализуется в шее, его боли усиливаются при любом движении головой, поэтому больной держит голову в одном наклонном полжении (усиление лордоза). Боль односторонняя, тонус шейных мышц повышен. Из-за появления боли может отмечаться головокружение, становится неровной походка. Это результат нарушенного кровообращения в головном мозга. Иррадиация боли отмечается в плечи, руку, затылок, ощущение мурашек в ладонях. Боли в руке бывают такими сильными, что ночами больной не спит и подолгу ходит, «укачивая» больную руку.
Грудной радикулит — при радикулите этого отдела позвоночника сильная опоясывающая боль ощущается во всей грудной клетке, отдает в руки. Нарушается разгибание пальцев и кисти, появляется отечность и похолодание кожи руки. Могут появляться кардиалгии, сдавление за грудиной — спондилокоронарный синдром. Нитроглицерин при этом не эффективен.
Пояснично-крестцовый радикулит — при любых передвижениях, наклонах появляется боль. Она распространяется на ягодицы, бедра, стопы. При заболевании поясничным радикулитом временами боль притупляется, но при любом движении возвращается и усиливается. В начале болезни поясничный радикулит протекает по типу люмбаго, люмбалгии и люмбоишиалгии.
 При люмбаго в пояснице появляется резкая внезапная острая боль в области поясницы (прострел), возникает чаще при перенапряжении мышц: поднятии тяжести, переохлаждении или резком наклоне. Движения в пояснице резко ограничены, тонус мышц повышен, они болезненны при пальпации. Поясничный лордоз исчезает. Стоять и ходить невозможно.
При люмбаго в пояснице появляется резкая внезапная острая боль в области поясницы (прострел), возникает чаще при перенапряжении мышц: поднятии тяжести, переохлаждении или резком наклоне. Движения в пояснице резко ограничены, тонус мышц повышен, они болезненны при пальпации. Поясничный лордоз исчезает. Стоять и ходить невозможно.
Люмбалгия — тупая неинтенсивная, но постоянная боль. Ходить, сидеть невозможно. Слабоположительными становятся симптомы натяжения:
- Ласега — лежа на спине, больной поднимает ногу, при этом появляется боль от поясницы до ягодиц и стопы;
- Вассермана (Мацкевича) — при лежании на животе попытка поднять ногу дает боль в бедре, голени и паху.
При люмбоишиалгии боль в пояснице может быть острой и подострой и иррадиириует в ногу. Тогда больной вынужден искать защитную вынужденную позу: при лежании на животе подкладывать подушку, сидеть с подогнутой под себя ногой, упираясь руками в кровать. При ходьбе опора идет на здоровую ногу.
Если выявлен радикулит, симптомы его легко определит любой невропатолог проверкой особых точек болезненности: вся задняя поверхность ноги до середины стопы и паравертебральные точки в области поясницы. Их можно считать определяющим признаком поясничного радикулита.

Второй по частоте симптом — полная или частичная потеря чувствительности в зоне иннервации пораженного корешка. Причем это касается всех ее видов. Тяжелое течение радикулита может приводить к парезам ног, слабости и атрофии мышц, появлению парестезий и жжения в мягких тканях. Могут нарушаться дефекация и мочеиспускание. Среди симптомов можно отметить:
- вялость рефлексов;
- вегетативные симптомы в виде повышенной потливости;
- побледнение лица;
- ухудшение состояния по ночам.
Все эти признаки отличают радикулит от других патологий спины и ног.
Если речь идет о первичном радикулите, он дополняется симптомами основного заболевания. Например, при ОРВИ это могут быть температура, ринит, озноб и пр.
Отличительные признаки у женщин и мужчин
 Когда речь идет о радикулите у женщин, всегда возникает вопрос, может ли болеть у них при этом низ живота как проявление клинической симптоматики, поскольку это сакральная зона женщины. Ответ — болей в животе при радикулите у женщин не бывает. Женщины тоже принимают вынужденную позу — на боку, спине, четвереньках. Характер болей в пояснице тянуще-ноющий по всей поверхности ноги до стопы.
Когда речь идет о радикулите у женщин, всегда возникает вопрос, может ли болеть у них при этом низ живота как проявление клинической симптоматики, поскольку это сакральная зона женщины. Ответ — болей в животе при радикулите у женщин не бывает. Женщины тоже принимают вынужденную позу — на боку, спине, четвереньках. Характер болей в пояснице тянуще-ноющий по всей поверхности ноги до стопы.
Характерными для женщин являются парестезии ног, нарушение движения в них. Также характерно именно для женщин учащенное болезненное мочеиспускание.
Признаки радикулита у женщин в целом не отличаются от таковых у мужчин. Симптомы те же, но частота патологии реже. Единственной особенностью радикулита у мужчин является присоединение проявлений импотенции и эректильной дисфункции.
Осложнения при радикулитах
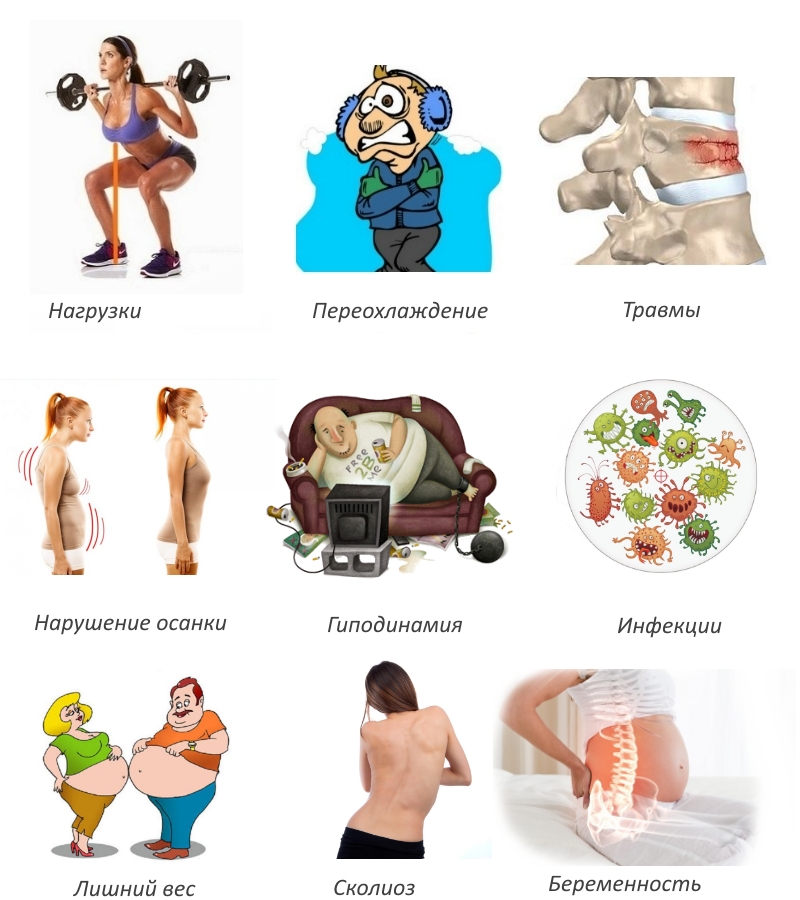
Сдавленные воспаленные корешки могут сдавить и сосуды, тогда может развиться нарушение кровоснабжения позвонков в виде тромбозов, ишемий, спинномозгового инфаркта. Больного могут перевести на инвалидность. Другое осложнение — переход острого радикулита в хронический.
Диагностические мероприятия
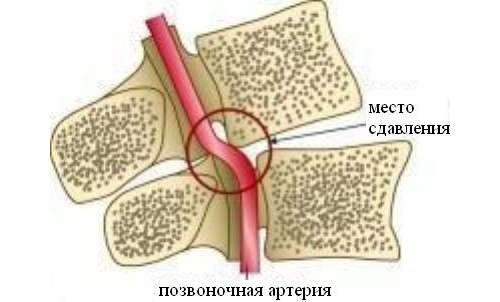
Помимо сбора анамнеза и осмотра, обязательно назначается рентген позвоночника, КТ и МРТ. Диагностика радикулита определяется проверкой симптомов натяжения:
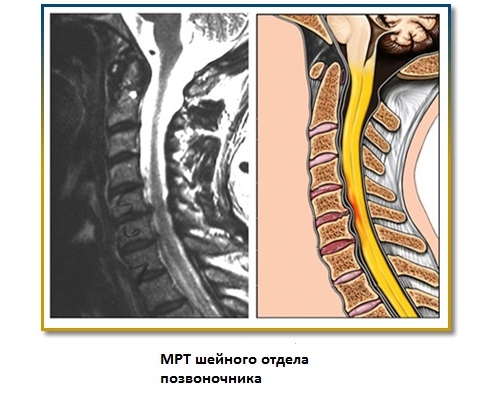
Рентген дает достоверную информацию о повреждении и локализации его в отделе позвоночника. Обычно выявляется остеохондроз. При необходимости для уточнения диагноза может проводиться люмбальная пункция, в спинномозговой жидкости при этом будет повышен белок.
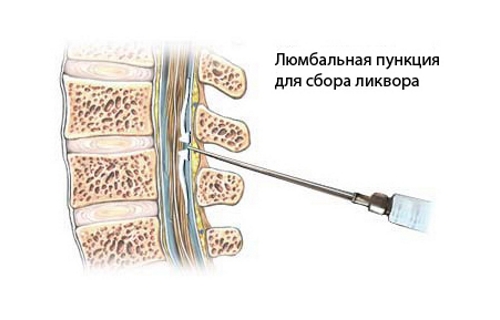
Лечение патологии
Ведущая триада лечения — фиксация позвоночника, анальгезия и тепло. Первое условие лечения — обеспечение покоя спине (иммобилизация). Поверхность не должна прогибаться от веса и быть ровной. С этой целью кладут жесткую основу под матрас. Для ограничения движений носят специальный фиксирующий корсет. Тепло расслабляет мышечный зажим и купирует боль. Для уменьшения болей при радикулите назначают:
- анальгетики;
- миорелаксанты;
- НПВС;
- новокаиновые блокады с витаминами В12 и глюкокортикостероидами.

Обязательно применяют витамины группы В, особенно большие дозы витамина В12, который обладает болеутоляющим действием. Назначается местное воздействие мазями противовоспалительного и местнораздражающего свойства. Применяют:
 Из физиопроцедур очень эффективна ХИЛТ — терапия, которая хорошо снимает боли. В основе лежит мощное воздействие лазера на глубинные слои тканей. Самостоятельное растяжение позвоночника на турнике противопоказано. Физиопроцедуры и массажи помогут и при психосоматических проявлениях, кроме этого, таким больным назначают транквилизаторы и даже антидепрессанты.
Из физиопроцедур очень эффективна ХИЛТ — терапия, которая хорошо снимает боли. В основе лежит мощное воздействие лазера на глубинные слои тканей. Самостоятельное растяжение позвоночника на турнике противопоказано. Физиопроцедуры и массажи помогут и при психосоматических проявлениях, кроме этого, таким больным назначают транквилизаторы и даже антидепрессанты.
Излечение радикулита происходит в течение нескольких дней или 2–3 недель. При отсутствии эффекта от медикаментозной терапии в течение 3–4 месяцев при парезах и параличах, дисфункциях таза больному предлагается оперативное удаление межпозвонковой грыжи, если она есть, хороший результат может дать лечение на курорте с лечебными грязями и ваннами.
Профилактические мероприятия
Профилактика радикулита предусматривает регулярное выполнение лечебной гимнастики независимо от обострений, она укрепит естественный мышечный корсет. Необходимо исключить переохлаждения, резкие движения. Необходимо проводить закаливание и нормализовать вес.
Следует избегать долгих наклонных поз, не спать на слишком твердой поверхности, положение позвоночника при этом нарушается вопреки расхожему мнению.
При жестком матрасе под шею и поясницу желательно подкладывать подушку. Лучше использовать полужесткий матрац. При поднятии чего-либо с пола нужно сгибать только ноги, но не спину. Во время сидения не роняйте голову вперед и не опускайте ее, не горбитесь.
Что такое радикулит у мужчин и женщин и как его лечить?
Заболевания позвоночника характеризуются тем, что кроме поражения костей, хрящей и суставов в патологию вовлекаются окружающие мягкие ткани: нервы, сосуды и мышцы.
Что такое радикулит? При сдавлении нервных корешков, которые выходят из спинного мозга через межпозвоночные отверстия, возникает воспалительный процесс. Он и носит название радикулит, симптомы и лечение которого не помешает знать каждому пациенту с заболеваниями спины.
Причины

Вызвать воспалительный процесс в нервном корешке могут такие процессы, как механическое сдавление, инфекция, нарушение обмена веществ, перегрузки.
В большинстве случаев патология все же вызывается сдавлением корешка. Радикулит возникает как осложнение остеохондроза. Это заболевание характеризуется нарушением целостности межпозвонкового диска, в котором рано или поздно возникает дефект и образуется грыжа.
Грыжа диска сдавливает близкорасположенный нервный корешок и возникает радикулит.
Другие причины радикулита:
Разобрав эти механизмы, становится понятно, что такое радикулит, и почему он возникает.
Существует и другой медицинский термин – радикулоневрит. Эта патология имеет те же самые причины, но отличается по клинической картине. При радикулоневрите воспаляется не только корешок, но и отходящий от него спинномозговой нерв. Радикулоневрит имеет более выраженные симптомы за счет большего объема поражения.
Симптомы
Признаки радикулита довольно разнообразны, но для опытного врача имеют достаточно характерную картину.
Имеются ли половые различия в течении болезни? Механизм, а, значит, и симптомы радикулита, у мужчин и женщин не отличаются. Однако болезнь затрагивает поясничный отдел преимущественно у лиц сильного пола за счет интенсивных физических нагрузок. Женщины обычно жалуются на шейный радикулит, связано это с монотонными, статическими нагрузками на шею.
Симптомы радикулита существенно отличаются в зависимости от отдела позвоночника, в котором произошло воспаление нервного корешка.
Шейный отдел
В современных крупных мегаполисах прогрессивно возрастает число пациентов с шейным остеохондрозом, который часто сопровождается радикулитом и радикулоневритом.
Шейный отдел позвоночника поражается при длительной работе за компьютером, письменным столом, шейным станком. Шея – достаточно уязвимая анатомическая область, поэтому радикулит здесь может возникать после переломов и других травм.
Характерные признаки болезни в шейном отделе:
- Боль в области пораженного нервного корешка. Ощущения носят чаще острый характер, имеют схожесть с ударами током, часто передаются по ходу нерва.
- Болезненные ощущения отдают в голову, лопатку, по всех поверхности руки.
- Потеря кожной чувствительности в области шеи и верхней конечности, онемение руки, чувство «ползанья мурашек».
- Окружающие мышцы шеи напряжены, болезненны.
- Боль усиливается при повышении давления на корешок – при чихании, кашле, наклонах головы.
- Нередко возникают вегетативные расстройства: изменения уровня артериального давления, потливость, покраснение или бледность лица.
На поражение нервного корешка указывают жгучие боли, отдающие по ходу нерва (в лопатку и руку), нарушения кожной чувствительности. При появлении подобных признаков опытный врач сразу заподозрит диагноз.
Грудной отдел

Наиболее редкая форма грудной радикулит – поражение грудного отдела. Это связано с большой протяженностью соответствующего отдела спины. В теле человека имеется 12 грудных позвонков, они устойчивы к повреждениям и без труда компенсируют высокие нагрузки.
Радикулит в грудном отделе все же может возникать, но редко на фоне остеохондроза позвоночника. При этом заболевание проявляется такими симптомами:
- Боли жгучего характера в грудном отделе спины.
- Иррадиация боли по ходу межреберного нерва – так называемая межреберная невралгия.
- Боль усиливается при наклонах, поднятии тяжести, глубоком вдохе.
При возникновении подобных симптомов нужно обращаться к специалисту. Наличие радикулита говорит о серьезной стадии остеохондроза или наличии другого заболевания.
Поясничный отдел
Как проявляется радикулит поясничного отдела позвоночника? Эта локализация патологии обладает достаточно яркой клинической картиной, поэтому пациенты с этим заболеванием обращаются к врачу чаще всего.
- Боли в пояснице жгучего, стреляющего характера.
- Иррадиация в область ноги, ягодиц, пах.
- Усиление боли при поднятии выпрямленной ноги.
- Чувство онемения в ноге, потеря чувствительности.
- Мышечная слабость, быстрое наступление усталости при ходьбе.
- Снижение качества сна, пациент старается принять наименее болезненную позу.
- Прогрессирование болезни приводит к нарушению работы тазовых органов: недержание кала и мочи.
Симптомы усиливаются после переохлаждения, повышенной нагрузки на спину, при стрессовых ситуациях.
Диагностика

Как подтвердить диагноз радикулита? После комплексного обследования пациента и опроса, врач назначит инструментальные исследования:
Лабораторные анализы крови, мочи не показательны. Иногда в них обнаруживаются признаки воспаления, другие изменения не характерны.
Безусловно, радикулит – показание для осмотра и консультации невролога. Специалист сможет правильно поставить диагноз и назначать лечение.
Лечение

Как лечить радикулит? Этот вопрос обсуждается врачами специалистами уже много лет. Все сходятся во мнении, что необходимо применять сразу несколько способов воздействия:
- Лечить медикаментозно.
- Проводить физиотерапию.
- Назначать лечебную физкультуру и массаж.
- При необходимости прибегать к операции.
Кроме того, если причину воспаления можно устранить, это пытаются сделать в максимально короткий срок. Переломы позвоночника лечат вытяжением, при остеохондрозе применяют базисные препараты, инфекции лечат с помощью антибиотиков и противовирусных средств.
Медикаментозное лечение
При радикулите допустимо использование различных симптоматических средств. Они делятся на следующие группы:
- Нестероидные противовоспалительные препараты – снимают воспаление и отек, приводят к уменьшению болевого синдрома.
- Анальгетики – действуют на периферические болевые рецепторы, снижая болевую импульсацию. Не влияют на выраженность воспаления, но помогают устранить симптомы.
- Миорелаксанты – снимают спазм мышечных волокон, это позволяет снизить болевые ощущения и облегчить состояние пациента.
Препараты могут использоваться в различных лекарственных формах:
Последние применяются только при выраженном болевом синдроме. Инъекционное введение препаратов допустимо только при госпитализации пациента.
Физиотерапия

Хорошие результаты по снижению интенсивности симптомов показывают методы физиотерапии при лечении радикулита. Для устранения проявлений болезни можно лечить пациента такими методами:
- Иглорефлексотерапия.
- Лазерное лечение.
- Гальванические токи.
- Электро- и фонофорез.
- Парафиновые аппликации.
- Грязелечение.
- Радоновые ванны.
Принцип работы перечисленных методов в улучшении кровообращения. Такой эффект приводит к снижению отека и воспаления. Это благоприятно сказывается на выраженности симптомов.
Массаж и ЛФК
При любой причине радикулита высокую эффективность в терапии проявляет метод лечебной гимнастики. ЛФК направлена на поддержание тонуса вспомогательной мускулатуры, правильное распределение нагрузки, уменьшение отечности тканей и снятие воспаления.
Лечебной физкультурой необходимо заниматься по 20–30 минут в день на начальных этапах, постепенно увеличивая нагрузку. Дополнить гимнастику можно занятиями плаванием и йогой.
Снизить чувство усталости после упражнений помогает массаж. Этот метод терапии также обладает противовоспалительным эффектом, устраняет боль и отечность тканей.
Доверять описанные процедуры нужно квалифицированному специалисту.
Хирургическое лечение

Оперативное вмешательство при радикулите показано при неэффективности консервативной тактики. Если заболевание регулярно рецидивирует, симптомы нарастают, а лечение не помогает, врач будет прибегать к операции.
Кроме того, хирургический метод лечения необходим при некоторых причинах радикулиту, которые невозможно устранить консервативно. Лечить таким образом нужно переломы, опухоли и грыжи диска.
В ходе операции выполняется декомпрессия (освобождение) корешка. После процедуры необходимо пройти курс реабилитации, который включает лечебную физкультуру, использование препаратов и физиолечение.
Причины, признаки и симптомы радикулита
Что такое радикулит?
Радикулит – это воспаление нервных корешков, входящих в межпозвоночные отверстия. Радикулит появляется внезапно, а боль настолько сильная, что её невозможно представить, не испытав на себе.
В 95% случаев радикулит является последствием остеохондроза, в остальных 5% – результат травм, грыжи, износа и деформации позвоночного столба и межпозвонковых дисков.
В группе риска такой болезни находятся люди, которые занимаются спортом, которые ведут сидячий образ жизни.
Различают следующие виды радикулита (радикулопатии):
Радикулит может быть острым – появиться внезапно, как последствие травмы или перенапряжения, и после своевременного лечения человек надолго забывает о нем, или хроническим. Последняя форма возникает со временем, по причине игнорирования болезни.
До недавнего времени считалось, что радикулитом страдают преимущественно пожилые люди, но сегодня это заболевание все чаще диагностируют у лиц среднего возраста. Это объясняется неправильным малоподвижным образом жизни, сидячей работой, стрессами. Согласно статистике Всемирной организации здравоохранения, эта патология наблюдается у каждого восьмого жителя планеты, достигшего возраста сорока пяти лет.
Симптомы радикулита
Основным признаком радикулита является, конечно же боль. Боль зависит от того, в каком месте у вас был поврежден позвоночник:
Шейный радикулит – когда у вас болит шея и любое движение головой неимоверно усиливает эту боль. И конечно, могут быть особые случаи, связанные с этим заболеванием, например, может кружиться голова, ухудшается слух, вы ходите не ровно.
Грудной радикулит. Для него характерно следующее: боль, которая буквально осыпает все грудную клетку.
Пояснично-крестцовый радикулит. Боль в спине, когда ходите, когда наклоняетесь.
На время боль может притупляться, после чего она возобновляется с большей силой. Основное место локации болевых ощущений зависит от того, где расположен центр воспаления или защемления нервных волокон. Если нервы поражены в верхней части позвоночника, болевые ощущения появятся не только в шее и плечах, но и в затылке. Если радикулит в средней части позвоночника, то боль может опоясывать грудь, ощущаться в руках. При пояснично-крестцовом радикулите болевой синдром переходит на ягодицы, бедра, стопы.
Следующий распространенный симптом радикулита – потеря чувствительности, она может быть частичной или полной. Частичная потеря ощущений появляется в районе тех мест, где находится пораженный нерв. В тяжелых случаях наблюдается онемение конечностей. Нередко встречаются и такие симптомы, как слабость в мышцах, сбои в их работе вплоть до атрофии, жжение и покалывание в мягких тканях, головная боль, головокружение, ослабление слуха и зрения, причиной этому служит нарушенное кровоснабжение головного мозга. При радикулите нижнего отдела позвоночника могут появиться сбои в работе кишечника и мочевого пузыря.
Признаки радикулита

Нередко радикулит можно спутать с проявлениями других заболеваний: варикозного расширения вен, плоскостопия, травмы или заболевания внутренних органов, которым также свойственна опоясывающая боль.
Радикулит можно отличить по следующим признакам:
боль появляется внезапно. Она может также резко пропасть, а после возобновления болевые ощущения сильнее;
усиление боли, когда человек, лежа на спине, поднимает выпрямленную ногу;
нога рефлекторно сгибается, когда больной пытается сесть из положения лежа;
острая боль при чихании и кашле;
усиление болевых ощущений при наклоне головы вперед;
сложно находиться долгое время в одном положении, но в неподвижном состоянии боль стихает;
ночью состояние больного ухудшается;
появляется потливость, бледность лица.
Причины радикулита
Поскольку радикулит не является отдельным заболеванием, а лишь синдромом, его может спровоцировать множество причин. Как вы знаете, в нашем позвоночнике находится спинной мозг. От этого мозга отходит множество нервных окончаний, которые координируют и контролируют движения нашего тела. Как только нервные окончания получают повреждения или воспаления, тогда и возникает такая болезнь, как радикулит.
Согласно статистике, примерно в 95% случаев радикулит является проявлением остеохондроза, а в оставшихся 5% – это результат застарелой травмы позвоночника, включая и межпозвоночную грыжу.
В течение жизни каждый второй человек сталкивается с симптомами этого «помолодевшего» в последние годы заболевания (сейчас оно нередко встречается у детей). Остеохондроз появляется из-за дистрофических изменений в позвоночном столбе, что, в свою очередь, вызвано малоподвижным образом жизни, неправильным распределением физических нагрузок. Если не заниматься лечением этого заболевания, то с годами оно переходит в более тяжелую форму, доставляя множество неудобств и неприятных ощущений.
Также радикулит может быть вызван межпозвоночной грыжей, остеофитами (костными наростами на позвонках), стенозом спинномозгового канала, появлением опухолей, развитием артрита. Болезни внутренних органов, сердечно-сосудистой и мочеполовой системы тоже способны спровоцировать изменения позвоночника, что приводит к острому или хроническому радикулиту.
Что ещё может спровоцировать радикулит?
Радикулит также могут спровоцировать:
Нарушение обмена веществ;
Нередко радикулит появляется у здоровых людей, как следствие травм и физических нагрузок – поднятия тяжестей, например. Чрезмерное давление на позвонки приводит к защемлению нервов, вызывая воспаления и боль.
Встречается радикулит и у беременных женщин, когда из-за резкого набора веса неподготовленные мышцы и позвоночник испытывают напряжение. Также гормональные изменения и нарушения обмена веществ могут спровоцировать радикулит.
Воспалительные и инфекционные процессы в организме могут стать причиной воспаления нервных корешков, причем это нередко является следствием переохлаждения, простуды и гриппа. Распространен радикулит и среди тех людей, которые часто находятся в состоянии стресса, испытывают депрессию.
Неправильное питание также влияет на развитие этого синдрома. Если человек употребляет в пищу большое количество соли, она откладывается в шейном отделе позвоночника, оказывая давление на нервные волокна.
Диагностика радикулита

Как только вы почувствуете боль в позвонке, вам следует идти к доктору, а конкретно к неврологу. Невролог вас выслушает и осмотрит. Его задача – выявить болезнь, для чего он вас и направит на рентген. После чего специалист сможет уже более точно сказать, из-за чего у вас болит спина. Рентген также позволит выявить, насколько сильно, а также где именно у вас поврежден позвоночник, после чего будет назначен курс лечения.
Диагностикой заболеваний позвоночника занимается врач-невропатолог. Первая стадия – это осмотр и сбор анамнеза, специалист опрашивает больного с целью выявления симптомов и причин недуга.
После осмотра врач назначает анализы и исследования. Основным методом является рентгенологическое исследование, если его недостаточно, назначают магнитно-резонансную и компьютерную томографию, радионуклидное сканирование (сцинтиграфию). Помимо изучения костных тканей больного, может быть проведено ультразвуковое исследование брюшной полости и таза, рентгенография легких, ЭКГ. Обязательно – анализы крови и мочи.
Доктор Евдокименко, Академик АМТН РФ, автор 12 книг о здоровье расскажет, что такое прострел в пояснице и что нужно делать:
Как лечить радикулит?
Прежде всего, при лечении радикулита больному необходимо обеспечить покой, максимально ограничить его двигательную активность. В течение нескольких дней человек должен отказаться от любых физических нагрузок, большую часть времени провести в постели. При этом ложе должно быть ровным, не прогибаться под человеком. Обычно под матрас кладут жесткую основу. Важно ограничить движение того отдела позвоночника, который был поврежден, для этого удобно использовать фиксирующий корсет.
Чтобы уменьшить интенсивность болевого синдрома, используют анальгетики, противовоспалительные нестероидные препараты, миорекласанты (диклофенак, напроксен, нимесулид, ибупрофен и другие). При сильных болях обезболивающие препараты вводят внутримышечно, в более легких случаях ограничиваются таблетками, свечами, кремами и мазями. В лечебном учреждении могут провести новокаиновую блокаду поврежденного нерва. Но обезболивание пораженного участка – это первая стадия оказания помощи, после купирования боли проводят лечение, назначают процедуры.
Важно помнить, что длительное применение обезболивающих вызывает раздражение пищеварительного тракта, приводит к изъязвлению слизистой желудка, повышается риск инфарктов и заболеваний почек. А некоторые сильные анальгетики вызывают зависимость. Поэтому так важно проводить именно лечение, а не устранение симптомов.
Современные способы лечения радикулита
К современным способам относятся: медикаментозное лечение, физиотерапевтические процедуры, различные виды терапии. Эффективное лекарственное средство от радикулита – мазь на основе змеиного яда (например, «Випросал В»). Средство обезболивает суставы, оказывает антисептический эффект, снимает воспаление. Результат – улучшение кровоснабжения в тканях, облегчение общего состояния больного, купирование заболевания. Используют и другие мази/гели с эффектом местного раздражения, лечебный пластырь.
Эффективна при лечении радикулита мануальная терапия – сгибание, растяжение позвоночника с помощью силы рук, массаж. Такие процедуры освобождают зажатые нервы, увеличивая между ними просвет. Но обращаться за подобной помощью следует только к специалисту, так как абсолютно любые манипуляции с позвоночным отделом требуют осторожности. Нельзя растягивать позвоночник самостоятельно при помощи турника – это может привести к обострению заболеваний. Вытяжение должен проводить врач.
Вместе с лекарственными препаратами и мануальной терапией применяется альтернативное лечение: иглоукалывание, рефлексотерапия, лазеротерапия, использование гальванического тока, фонофорез (лечение ультразвуком), горячий парафин и грязевые аппликации, родоновые ванны, различные прогревания. В тяжелых случаях, когда пациента долгое время мучают боли, назначают лечение антидепрессантами. Как правило, радикулит, в зависимости от стадии, излечивается за срок от нескольких дней до нескольких недель.
Оперативное вмешательство
Если за 3-4 месяца лечения состояние больного не улучшилось, врач предлагает хирургическое вмешательство. Малая открытая операция (микродискэктомия) – это удаление одного из межпозвоночных дисков, который давит на позвоночный нерв. Ламинэктомия (поясничная операция) назначается, если обнаружен стеноз позвоночного канала, и пациент не переносит даже обычные физические нагрузки.
Во время операции удаляется часть кости, защемляющая нерв. Но хирургического лечения стараются избегать, используя его в крайних случаях – когда больной теряет контроль над функциями кишечника и мочевого пузыря, испытывает трудности с передвижением.
Последствия радикулита
Если вовремя не заняться лечением заболеваний позвоночного отдела, то болезнь может принять хронический характер и беспокоить человека на протяжении всей жизни. Больной будет испытывать сильный дискомфорт, который серьезно снизит работоспособность.
В дальнейшем есть вероятность возникновения осложнений, которые приводят к инфаркту спинного мозга или параличу конечностей, а это нередко заканчивается получением инвалидности. При регулярных обострениях лучше не экспериментировать с народными средствами, а обратиться к специалисту, который установит причины заболевания и назначит курс лечения.
Профилактика радикулита
В качестве профилактики радикулита рекомендуют проводить лечебную гимнастику (только не в период обострения). Это необходимо для укрепления мышц, которые снимут излишнюю нагрузку с позвоночника, создадут естественный мышечный корсет. Благоприятно для позвоночника плавание, но в этом случае необходимо избегать переохлаждения и резких движений. Целесообразна борьба с лишним весом, который увеличивает давление на позвонки. Тяжелую физическую работу лучше выполнять в корсете, стараться не поднимать тяжестей, не пребывать долго в наклонном положении.
Также важно следить за осанкой и правильным питанием. Прежде всего –уменьшить в рационе количество соли, увеличить поступление клетчатки (употреблять больше сырых овощей, свежих салатов). Готовить лучше на пару, избегая жирного, жареного, острого. Сладкое, кофе и крепкий чай по возможности тоже следует исключить. Полезен чеснок, сок лимона, бананы. Иногда радикулит обостряется из-за нехватки в организме витамина B12 – его и другие пищевые добавки желательно добавить в рацион.

Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».

11 трав и специй, которые реально помогают худеть!

Корица – 6 доказанных полезных свойств для вашего здоровья
Пояснично-крестцовый радикулит: симптомы и лечение
Большинство пациентов, страдающих от поясничного радикулита, — мужчины и женщины старше 45 лет, ведущие сидячий образ жизни. Патология требует длительной терапии и поддается лечению очень трудно, потому пациенту чаще всего приходится приспосабливаться к ней.
Причины
Основная причина пояснично-крестцового радикулита — дегенеративные процессы в позвоночнике или, проще говоря, остеохондроз. При этом заболевании межпозвоночные диски медленно разрушаются, из-за чего расстояние между позвонками уменьшается. В результате возникает защемление нервных волокон.
С развитием процесса дегенерации по краям позвонков образуются остеофиты (костяные наросты), которые прочно закрепляют элементы в патологическом положении. Длительное сдавливание нервных корешков приводит к формированию мощного болевого синдрома.
Вызвать пояснично-крестцовый радикулит могут и другие причины:
- гиподинамия или, наоборот, активные физические тренировки;
- наследственная предрасположенность;
- заболевания аутоиммунной природы;
- травмы позвоночника;
- острые и хронические инфекции (бруцеллез, малярия, грипп);
- суставные патологии (спондилолистез, артрит);
- опухоли, поражающие волокна ПНС.
Поясничный радикулит чаще всего возникает у пациентов, ведущих сидячий образ жизни и страдающих сопутствующими патологиями: ожирением, заболеваниями ЖКТ, печени, вялостью желчного пузыря. Таким образом, причины носят множественный характер.
Приступ радикулита могут спровоцировать резкие повороты в сторону, особенно с весом в руках, физическое перенапряжение, тяжелая работа во вредных условиях, переохлаждение, травма, общая интоксикация организма.
Симптомы
Для поражения пояснично-крестцового отдела типично хроническое течение с регулярными рецидивами различной интенсивности и продолжительности.
Основной клинический симптом радикулита — боль. Она может ощущаться в области поясницы и крестца, в ягодичной мышце и отдавать в ногу, зачастую лишая больного способности ходить. Дискомфорт значительно усиливается при поворотах туловища, попытке достать подбородком грудь, напряжении мускулов живота, чихании и кашле.
Другие симптомы радикулита:
- ограничение подвижности;
- покалывание в пальцах ног;
- нарушение чувствительности;
- уменьшение подъягодничной складки на стороне воспаления.
В зависимости от места разрушения дисков, симптомы пояснично-крестцового радикулита могут локализоваться в разных зонах: в области поясницы, ягодиц, бедра или по всей длине ноги.
Поражение нервных волокон крестцового сегмента, называемое ишиасом, проявляется резкой болью по ходу седалищного сплетения — от ягодицы по центру задней поверхности бедра через икроножную мышцу к пятке. Пояснично-крестцовая радикулопатия в этом случае сопровождается ощущением «мурашек» в конечностях, онемением кожи, похолоданием ног.
При поражении нервов спинного мозга отмечается боль по всей поверхности бедра, невозможность согнуть большой палец ноги или стопу, прострел в пояснице. Развиваются и внешние нарушения осанки: сколиоз в зоне поражения, уменьшение физиологического изгиба в районе поясницы, появление кифоза.
Признаки радикулита проявляются одинаково как у мужчин, так и у женщин. Острый период продолжается не более 14 дней, иногда дольше. Затем симптомы постепенно угасают до следующего рецидива.
Существует четыре основные формы пояснично-крестцовой радикулопатии, отличающиеся между собой зоной поражения:
- радикулит поясничного отдела в сочетании с воспалительным процессом в эпидуральной области. Такая разновидность заболевания формируется при межпозвонковых грыжах, осложненных разрывом и выпадением фиброзного кольца;
- дискогенный радикулит (спондилогенный) возникает как следствие межпозвонковой грыжи;
- спондилоартрогенный радикулит развивается на фоне спондилеза и его форм;
- дисфиксационный радикулит, обусловленный разболтанностью позвонков или спондилолистезом. Патология возникает при профессиональных перегрузках, травмах позвоночника, вторичных грыжах, врожденных нарушениях структуры.
В зависимости от интенсивности и характера боли, выделяют следующие виды пояснично-крестцового радикулита:
- люмбоишиалгию — постепенно нарастающая боль иррадиирует в ягодицу и нижнюю конечность;
- радикулит люмбаго — дискомфорт возникает внизу спины;
- ишиалгию — боль носит резкий характер с сопутствующим жжением, отдает в ногу.
Симптомокомплекс может возникнуть как в одной конечности, так и в двух одновременно.
Какой врач лечит поясничный радикулит?
Лечение радикулита проводит невропатолог или невролог. Если таких специалистов в местной поликлинике нет, следует обратиться к терапевту.
Поскольку приступ радикулита нередко полностью обездвиживает человека, до обращения в медицинское учреждение или приезда доктора ему необходима поддержка тех, кто находится рядом.
Первая помощь при радикулите поясничного отдела включает в себя:
- иммобилизацию позвоночника корсетом, бандажом или тугой перевязью;
- укладывание пострадавшего в горизонтальную позу с чуть приподнятыми конечностями;
- обезболивание таблеткой Ортофена, Диклофенака.
Спина человека, находящегося в горизонтальном положении, не должна прогибаться. Для этого больного с острым приступом радикулита помещают на доску, фанеру или просто на пол.
Диагностика
Как правило, характерные для радикулита симптомы позволяют сразу определить причину болей. Для подтверждения диагноза пациенту назначают аппаратные методы исследования:
Во время диагностики пояснично-крестцовый радикулит необходимо дифференцировать с новообразованием спинного мозга, менингомиелитом, расстройством спинального кровотока.
Лечение
Как лечить радикулит? Все терапевтические мероприятия проводит только врач. В комплексе с обезболивающими препаратами используют ЛФК, физиотерапию, вытяжку. Последняя методика очень эффективна при пояснично-крестцовых нарушениях и быстро снимает болезненные ощущения.
Самостоятельное использование различных методов нетрадиционной практики и согревающих процедур при радикулите нежелательно, поскольку дискомфорт может быть вызван не защемлением нервных отростков, а другими заболеваниями, при которых тепло запрещено.
Лекарственные средства
Самым эффективным методом купирования приступа радикулита является медикаментозное воздействие. Больным чаще всего назначают следующие базовые лекарства:
- миорелаксанты — Сирдалуд, Баксолан, Мидокалм;
- НПВС в таблетках — Ортофен, Ибупрофен, Диклофенак;
- уколы витаминов группы B — Комбилипен, Нейробион, Тригамма, Мильгамма;
- обезболивающие и противовоспалительные мази — Индометацин, Найз, Диклофенак, Апизартрон, Финалгон, Випросал.
При инфекционной природе поражения лечение пояснично-крестцового радикулита дополняется в/в введением уротропина или антибиотиков. При очень сильных болях в пораженных участках выполняют блокады. В качестве анестетиков применяют Тримекаин, Лидокаин, Новокаин.
Для назначения медикаментозных препаратов при радикулите необходимо обращаться к лечащему врачу. Большинство из рассмотренных лекарств имеет большое количество ограничений и побочных реакций, поэтому применять их самостоятельно не рекомендуется.
Физиотерапия
Как вылечить радикулит поясницы физиотерапевтическими методами? В подострый период часто применяют УФО по ходу седалищного нерва и электрофорез с анестетиками, салицилатами, литием.
При острой стадии радикулита хорошо помогает ультразвук в импульсном режиме с анальгетиками, хлоридно-натриевые и сероводородные ванны. Отлично зарекомендовали себя и диадинамические токи. Такие процедуры прекрасно дополняют медикаментозное воздействие и заметно облегчают состояние пациента.
Оперативное вмешательство
Если консервативное лечение пояснично-крестцового радикулита не дает эффекта, больному может быть предложено хирургическое вмешательство. Операция назначается в следующих случаях:
- расстройство функций сфинктеров малого таза;
- нарушения движения;
- ухудшение качества спинномозговой жидкости;
- болевой синдром, не поддающийся коррекции на протяжении 2–3 месяцев.
Обычно показанием к операции служат рассмотренные симптомы в комплексе.
Осложнения
Поясничный радикулит при отсутствии лечения нередко приводит к уменьшению центрального канала позвоночника, сдавливанию спинного мозга и ухудшению кровотока. Подобные патологические состояния могут закончиться спинальным инфарктом и параличом нижних конечностей.
Профилактика
Чтобы предотвратить развитие радикулопатии пояснично-крестцового отдела позвоночника, необходимо придерживаться следующих простых рекомендаций:
- избегать резких движений, а также поз с отягощением, перекручивающих позвоночный столб;
- регулярно нагружать мускулы тазового пояса, брюшного пресса и поясницы для создания крепкого мышечного корсета;
- спать на ортопедическом или жестком матрасе;
- во время работы и учебы принимать правильную позу;
- тяжести поднимать только с полуприседа;
- повышать иммунитет.
Для тренировки мышц отлично подойдет плавание (на спине или брассом) и бег на лыжах. Во время занятий рекомендуется курсовой прием витамина C и хондропротекторов.
Пояснично-крестцовая форма радикулита отличается длительным течением и постоянными рецидивами. Чтобы вылечить патологию полностью, необходимо диагностировать ее как можно раньше и точно следовать всем указаниям врача.
Источники:
http://ortocure.ru/pozvonochnik/radikulit/simptomy.html
http://moyskelet.ru/spina/pozvonochnik/chto-takoe-radikulit-u-muzhchin-i-zhenshhin-i-kak-ego-lechit.html
http://www.ayzdorov.ru/lechenie_radikylit_chto.php
http://vertebrolog.pro/radikulit/radikulit-poyasnichnyj.html
http://ortocure.ru/pozvonochnik/radikulit/ukoly-i-blokady.html


