Деформирующий спондилез шейного отдела позвоночника
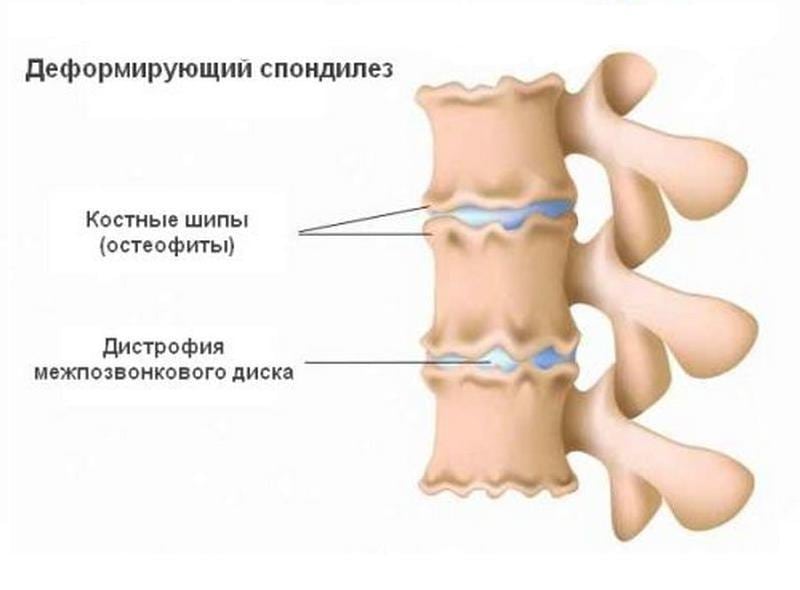
Деформирующий спондилез шейного отдела позвоночника — дегенеративно-дистрофическая патология. Для нее характерно постепенное изменение межпозвонковых дисков, формирование на боковых и передних поверхностях позвонков остеофитов, или костных наростов. В патологический процесс вовлекаются передние продольные связки, которые утрачивают эластичность и окостеневают. Шейный спондилез чаще выявляется у пожилых людей и стариков. Заболевание длительное время протекает бессимптомно, и только при сильном повреждении хрящевых тканей возникают его выраженные клинические признаки. В шее и затылке появляются боли, а подвижность шеи значительно ограничивается.
Для диагностирования деформирующего спондилеза проводится ряд инструментальных исследований — рентгенография, МРТ, КТ, электромиография, миелография. Практикуется консервативное лечение, но при развитии серьезных осложнений пациентам показано хирургическое вмешательство.
Патогенез
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
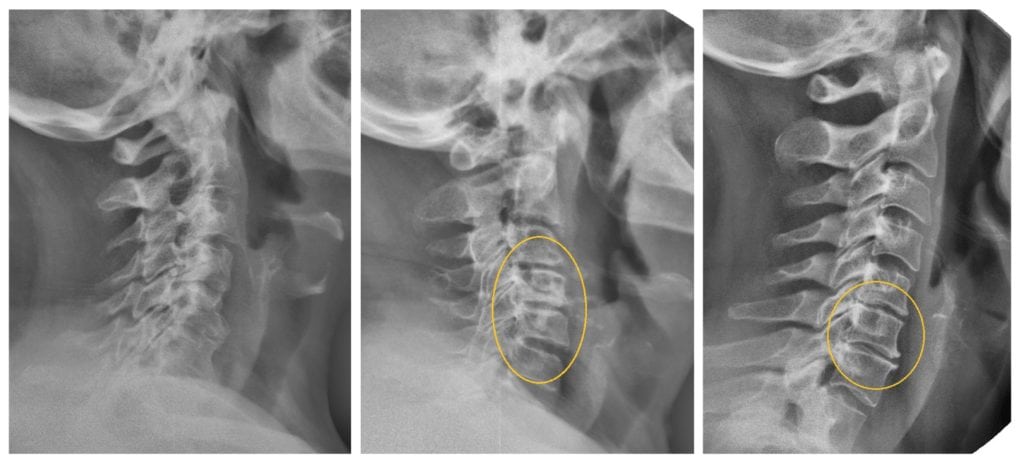
При проведении рентгенологического исследования для обнаружения патологий опорно-двигательного аппарата, например, остеохондроза, ревматологи предупреждают пожилых пациентов о развитии у них начальной стадии спондилеза. Его признаки хорошо просматриваются на полученных изображениях. Патология поражает более 80% людей старше 60 лет, но иногда выявляется у пациентов младше 30 лет. Несмотря на подвижность шеи, ее позвонки не защищены мощным мышечным корсетом. Во время выполнения профессиональных обязанностей или работ по дому шейный отдел позвоночника может долгое время находиться в неподвижном состоянии или принимать неестественное положение. В результате избыточным нагрузкам подвергаются практически все анатомические структуры шеи:
- межпозвонковые диски;
- мышечные волокна;
- связочный аппарат.
Деформирующий спондилез начинает развиваться при частичной утрате жесткости фиброзными кольцами. Пульпозные ядра, находящиеся под давлением, выпячиваются в сторону передних продольных связок, что становится причиной формирования участков окостенения. Чтобы обеспечить стабильность шейному отделу, на краях костных пластинок формируются патологические разрастания. Это помогает обеспечить на некоторое время функционирование позвонков, но усугубляет симптоматику. Наросты давят на соединительнотканные структуры (мышцы, связки, сухожилия), провоцируя их повреждение.
По мере старения организма шейный отдел могут поражать остеохондроз, остеоартроз. В сочетании со спондилезом происходит их взаимное усугубление, ускорение деструктивно-дегенеративных изменений. Анатомическое строение шеи серьезно нарушается. Высота межпозвонковых дисков уменьшается, подвижность ограничивается, а мелкие суставы и вовсе ее утрачивают.
Причины развития
Наиболее часто развитие патологии провоцирует естественное старение организма. Скорость процессов распада хрящевых, костных, мягких тканей начинает преобладать над скоростью их восстановления. Снижается и количество вырабатываемого коллагена, обеспечивающего эластичность связок и сухожилий. У молодых людей спондилез часто становится результатом травмирования — перелома позвонков, их длительного сдавливания. Заболевание диагностируется у пациентов с нарушениями обмена веществ, особенно тех, при которых в позвоночнике откладываются кристаллы солей кальция. Что еще может запустить патологический процесс:
- частые и сильные переохлаждения;
- изменение гормонального фона в результате заболевания или по естественным причинам;
- рецидивирующее течение хронических инфекций.
Наличие лордоза, сколиоза, нарушения осанки также могут спровоцировать развитие спондилеза. Шейная патология чаще поражает работников умственного труда. Это отличает ее от спондилезов других отделов позвоночника, возникающих из-за избыточных физических нагрузок. В группу риска входят люди, чьим рабочим инструментом является микроскоп, пишущая машинка, компьютер. Их шея большую часть дня находится в склоненном положении, что и становится причиной постепенного разрушения дисков и позвонков.
Клиническая картина
Первое клиническое проявление деформирующего спондилеза шейного отдела позвоночника — боль в задней части шеи. По мере прогрессирования патологии ее интенсивность постоянно повышается. На определенном этапе боль иррадиирует в расположенные поблизости участки тела: плечи, предплечья, верхнюю часть спины и даже кисти. При спондилезе 1 степени дискомфортные ощущения слабые, возникающие при длительном нахождении в одном положении. Постепенно выраженность болевого синдрома повышается, усиливается при наклонах, поворотах головы. Самочувствие человека улучшается только при принятии горизонтального положения. Для заболевания характерны и другие симптомы:
- объем движений ограничен, больной не способен полноценно сгибать и разгибать шею;
- усиливаются неврологические нарушения: руки немеют, становятся более холодными из-за замедления кровообращения, появляется ложное ощущение «ползающих мурашек», возникает быстрая мышечная утомляемость;
- в результате мышечных спазмов в шейном отделе повышается тонус мышц плечевого пояса;
- периодически возникает шум в ушах, а слух ухудшается.
Недостаточное кровоснабжение провоцирует клинические проявления ишемии или кислородного голодания клеток головного мозга. Человек страдает от частых головных болей, головокружений, а иногда и от эпизодических обмороков. При осмотре пациента вертебрологом или невропатологом отмечается слабая рефлекторная реакция и снижение мышечной силы.
Диагностика
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
После осмотра пациента, выслушивания жалоб и изучения анамнеза проводится инструментальная диагностика. Наиболее информативна рентгенография, позволяющая оценить состояние костных, мягких и хрящевых тканей. Для подтверждения диагноза может потребоваться проведение компьютерной томографии для осмотра плотных структур шейного отдела, МРТ для визуализации мягких тканей. Электромиография назначается для исследования нервной проводимости. Результаты лабораторных анализов крови и мочи позволяют оценить общее состояние здоровья пациента, выявить нарушения обмена веществ.
Если нет возможности проведения КТ и МРТ, то используется миелография. В позвоночный канал нагнетается воздух или вводится контрастное вещество, а затем делается серия рентгенологических изображений.
Основные методы терапии
Лечением деформирующего спондилеза шейного отдела позвоночника занимаются врачи узкой специализации — вертебрологи, неврологи, травматологи, ортопеды. Практикуется комплексный подход к терапии патологии. Пациентам назначаются мероприятия, позволяющие нормализовать кровообращение в шее, снизить выраженность болевого синдрома, увеличить амплитуду движений, восстановить нормальное анатомическое соотношение между структурными единицами позвоночника. Важный этап лечения — предупреждение прогрессирования спондилеза, вовлечения в деструктивный процесс здоровых позвонков и межпозвонковых дисков.
Фармакологические препараты
Для купирования болей в терапевтические схемы включаются нестероидные противовоспалительные препараты (НПВП). В лечении патологий шейного отдела хорошо зарекомендовали себя таблетированные формы нимесулида, кеторолака, диклофенака, мелоксикама, ибупрофена. После снижения интенсивности болевого синдрома назначаются НПВП в виде мазей, кремов, гелей: Фастум, Вольтарен, Индометацин, Долгит, Долобене, Артрозилен. Их наносят тонким слоем на заднюю часть шеи и слегка втирают. В терапии спондилеза используются препараты:
- миорелаксанты Мидокалм, Сирдалуд, Баклосан для перорального приема или внутримышечного введения. Расслабляют скелетную мускулатуру, устраняют болезненные спазмы и неврологические нарушения;
- комплекс витаминов группы B — Пентовит, Мильгамма, Комбилипен в инъекционных растворах или таблетках. Улучшают иннервацию в шейном отделе, повышают функциональную активность центральной и вегетативной нервных систем;
- ангиопротекторы и корректоры микроциркуляции — Агапурин и все препараты с бетагистином. Улучшают кровоснабжение тканей питательными и биоактивными соединениями, нормализуют микроциркуляцию, быстро нейтрализуют симптомы вестибулярного головокружения;
- глюкокортикостероиды — Дипроспан, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон. Используются для устранения сильных болей, не снимающихся НПВП. Гормональные средства обычно применяются в виде блокад вместе с анестетиками или анальгетиками;
- хондропротекторы — Структум, Алфлутоп, Глюкозамин-Максимум, Хондроитин-Акос, Терафлекс, в том числе с ибупрофеном. Предупреждают дальнейшее поражение спондилезом позвонков. При длительном приеме накапливаются в тканях, оказывая выраженное обезболивающее, противоотечное, противовоспалительное действие.
Для ослабления симптоматики и улучшения кровообращения в терапии применяются мази, гели, бальзамы с согревающим действием. Это Випросал, Финалгон, Капсикам, Эфкамон, Апизартрон. После их нанесения на область боли ощущается приятное тепло, а скованность движений исчезает.
Физиотерапевтические процедуры
На любой стадии деформирующего спондилеза применяется электрофорез. Во время процедуры под действием электрических импульсов в глубоко расположенные ткани позвонков и межпозвонковых дисков проникают лекарственные вещества. Электрофорез проводится с растворами НПВП, анальгетиков, хондропротекторов. В лечении патологии используются и другие физиотерапевтические манипуляции:
- интерференцтерапия. Под воздействием среднечастотных импульсных токов различной периодичности ускоряется кровообращение в шейном отделе, расслабляется скелетная мускулатура;
- диадинамические токи. На позвонки воздействуют низкочастотными монополярными импульсными токами в различных комбинациях и в прерывистом режиме. Процедура помогает повысить двигательную активность шейных позвонков;
- чрезкожная электрическая нейростимуляция. Во время сеанса на рецепторы подаются электрические импульсы, поступающие в спинной мозг и ЦНС. В результате блокируются передача чувствительными нервными окончаниями болевых импульсов из пораженных тканей.
Заболевание на начальном этапе развития хорошо поддается лечению лазеротерапией, магнитотерапией, иглорефлексотерапией. При выборе подходящих для пациента физиотерапевтических мероприятий врач учитывает стадию спондилеза, степень поражения тканей.
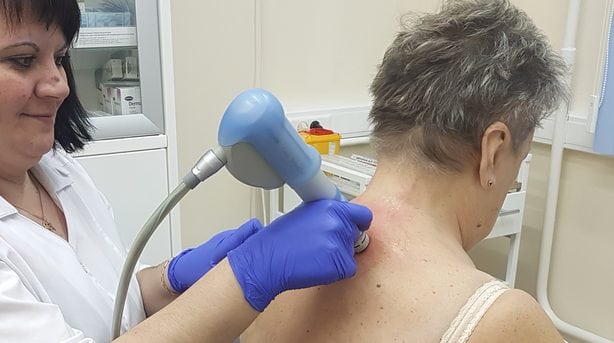
Дополнительные методы лечения
Применение препаратов и проведение физиопроцедур не окажет эффекта, если пациент будет вести привычный образ жизни, ставший причиной развития деформирующего спондилеза. Врачи рекомендуют ежедневно выполнять гимнастические упражнения:
- наклонять и запрокидывать голову;
- поворачивать ее из стороны в сторону;
- склонять сначала к левому, а затем к правому плечу.
Основное правило тренировок — движения должны быть плавными, медленными, выполняться не в полную силу. Регулярные занятия помогают укрепить мышечный корсет шейного отдела, улучшить кровообращение, предупредить распространение заболевания.
Устранить симптоматику на начальном этапе лечения позволит ношение специальных бандажей-воротников ежедневно в течение 2-4 часов. Постепенно время использования приспособлений сокращается, а после укрепления мышц шеи их отменяют вовсе.
Если на протяжении 5-6 месяцев консервативные методы лечения не дали результата, проводится хирургическая операция. К такому способу терапии медики прибегают редко. Выполнение всех врачебных рекомендаций способствует улучшению самочувствия пациента, становится профилактикой развития осложнений.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Деформирующий спондилез
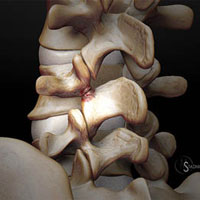
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
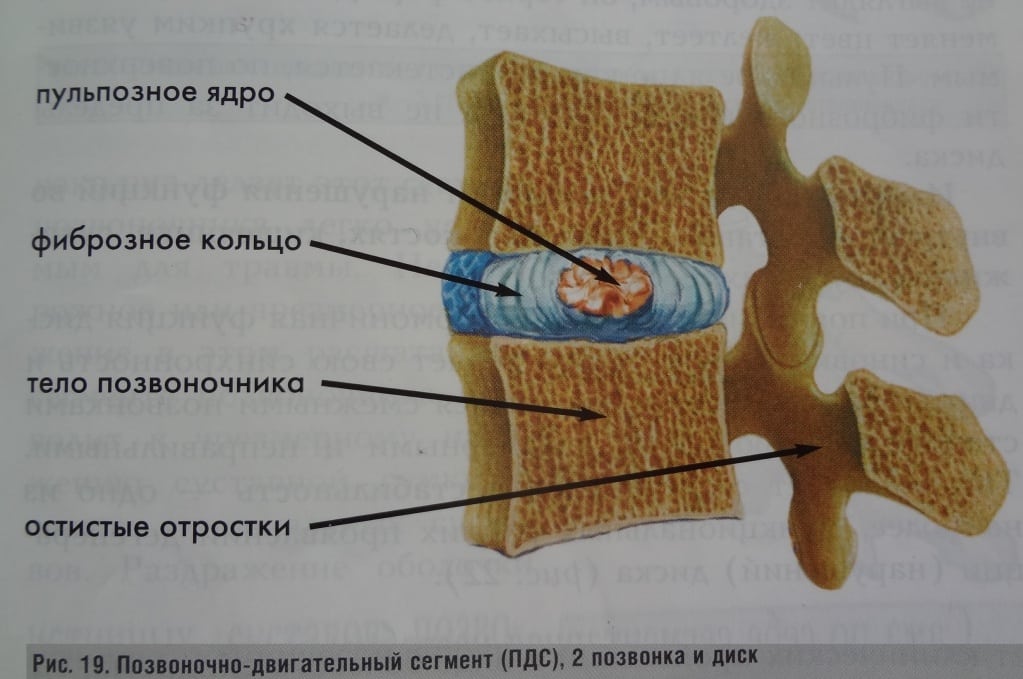
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
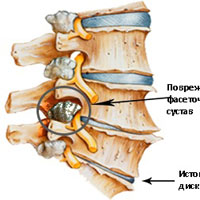
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии. Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями. Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях. В редких случаях, костные шпоры(остеофиты), которые образуются в передней части шейного отдела позвоночника, могут привести к затруднению при глотании (дисфагии).
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма). Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Хирургические методы лечения
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Симптомы и лечение деформирующего шейного спондилеза
Деформирующий спондилез шейного отдела позвоночника относится к хроническим заболеваниям позвоночного столба, он заключается в деформации костной ткани позвонков и образованию на них, так называемых остеофитов, костных шипов, которые нарушают подвижность позвоночника и приводят к сдавливанию, защемлению нервов и сосудов позвоночного столба. Вследствие разрастания остеофитов происходит деформация позвоночника, а именно: изменение лордозов (позвоночных изгибов). Может быть как увеличение, так и уплощение, искривление позвоночного столба в бок.

Каковы причины деформирующего спондилеза шейного отдела позвоночника?
Разрастающиеся костные шипы (остеофиты) со временем все больше сдавливают нервные окончания и артерии позвоночника, сужая просвет позвоночного канала. Такой процесс может привести к довольно плачевным последствиям.
До конца этиология этого заболевания не ясна, но с уверенностью можно выделить ряд причин, приводящих к данной патологии позвоночника.
Есть причины, которые могут в большей мере могут увеличивать риск возникновения спондилеза шейного отдела позвоночного столба:
- возраст (болезнь чаще всего диагностируется у пожилых людей);
- регулярные повышенные нагрузки на шейный отдел позвоночника (это может быть как статическое напряжение, долговременная сидячая работа в одном положении, так и частые силовые нагрузки, поднятие тяжестей);
- любая врожденная или приобретенная патология позвонков в этой области (это может спровоцировать нарастание остеофитов);
- лишний вес;
- нарушенный обмен веществ;
- артроз и пр.

Каковы симптомы заболевания?
Каковы симптомы заболевания? Спондилез шейного отдела — это один из самых опасных видов заболевания, так как сдавливаются артерии, питающие головной мозг. Спондилез шейного отдела характеризуют следующие симптомы:
- Довольно сильная, характерная (стреляющая) боль в шее и затылочной области. Такая боль отдает в руки и может приводить к их онемению.
- Постоянное снижение подвижности шеи и уменьшение амплитуды поворота головы.
- При движении и поворотах шеи наблюдается хруст.
- Шейный лордоз уплощается.
Появляется сначала легкое головокружение при поворотах головы и движении шеи, затем головокружения учащаются и усиливаются, может возникать шум или звон в ушах, снижаться острота зрения.
 С прогрессированием заболевания может возникнуть стеноз позвоночного канала, который приводит к не проходящим сильным болям, одеревенению позвоночника в этой области и обездвиживанию шеи и верхних конечностей. Одним из тяжелейших проявлений и последствий спондилеза шейного отдела позвоночника может быть инсульт, так как при такой патологии сдавливаются артерии, которые поставляют кислород в мозг, может начаться кислородное голодание мозга, потеря сознания. Все перечисленные симптомы могут проявляться в различной степени и разной комбинации.
С прогрессированием заболевания может возникнуть стеноз позвоночного канала, который приводит к не проходящим сильным болям, одеревенению позвоночника в этой области и обездвиживанию шеи и верхних конечностей. Одним из тяжелейших проявлений и последствий спондилеза шейного отдела позвоночника может быть инсульт, так как при такой патологии сдавливаются артерии, которые поставляют кислород в мозг, может начаться кислородное голодание мозга, потеря сознания. Все перечисленные симптомы могут проявляться в различной степени и разной комбинации.
Чем опасен спондилез? Чаще всего спондилез шейного отдела позвоночника возникает у возрастной категории пациентов, но встречается у молодежи и даже детей. В подростковом возрасте спондилез может привести к искривлению позвоночника. В общем и целом болезнь довольно опасная, она может привести к полному обездвиживанию шейного отдела и верхних конечностей.
При тяжелых и запущенных формах бывает атрофия мышц и потеря веса. В результате защемления нервных окончаний позвоночника и артерий, которые питают головной мозг, могут возникнуть проблемы с кровоснабжением головного мозга (частые обмороки, гипоксия мозга), появится проблемы с мочеиспусканием, мышечные спазмы, нарушение координации движений и походки.

Перед тем как начать лечение этого заболевания, стоит провести тщательную диагностику для того, чтобы выявить степень прогрессирования заболевания, место расположения остеофитов, степень сдавленности артерий и нервов, насколько сужен межпозвонковый просвет, в каком месте защемлены ткани и артерии, в каком состоянии находятся позвонковые диски.
Для этого применяют следующие виды исследования:
- рентген шейного отдела позвоночника;
- КТ и МРТ шейного отдела;
- миелографию;
- общие клинические анализы (моча, кровь).

После того как проведено полное обследование и поставлен точный диагноз, врач может назначить курс терапии.
Как происходит лечение заболевания?
Как осуществляется лечение заболевания? Лечение обычно проводится консервативными методами.
Медикаментозное лечение. Для снятия болевого синдрома и воспаления врач назначает курс нестероидных противовоспалительных препаратов внутримышечно. При сильном болевом синдроме и прогрессирующем воспалении назначаются кортикостероидные средства и обезболивающие препараты.
 Одновременно, для снятия спастического напряжения мышц в области поражения прописывается курс миорелаксантов. В особо сложных случаях может быть назначен активный кислород внутривенно и/или аутоплазмотерапия (инъекции плазмы) для восстановления пораженных тканей.
Одновременно, для снятия спастического напряжения мышц в области поражения прописывается курс миорелаксантов. В особо сложных случаях может быть назначен активный кислород внутривенно и/или аутоплазмотерапия (инъекции плазмы) для восстановления пораженных тканей.
Физиотерапевтическое лечение. Для достижения наилучшего результата от медикаментозного лечения может быть назначена физиотерапия, а именно:
- лазер;
- ультразвук;
- электро-магнитная терапия;
- электрофорез.
Для проведения физиолечения существуют противопоказания, нельзя его назначать в периоды обострения заболевания, при наличии некоторых сопутствующих заболеваний, если диагностирован рак и любые злокачественные новообразования, при беременности.
Хорошо помогает следующее лечение:

- мануальная терапия;
- массаж;
- лечебная физкультура и гимнастика;
- герудотерапия;
- грязелечение;
- рефлексотерапия.
Хирургическое лечение. Бывает, что консервативные методы терапии становятся не эффективными и приходится прибегать к оперативному вмешательству. В ходе операции убираются остеофиты, соединяются межпозвонковые диски.
Деформирующий спондилез шейного отдела довольно опасное и неприятное заболевание. Для того чтобы его излечить, придется приложить немало усилий и времени. Он может сильно снизить качество жизни, а порой и вовсе привести к обездвиживанию.
 Гораздо проще не допустить появления этого недуга. Существуют несложные меры профилактики спондилеза шейного отдела позвоночного столба, которые нужно выполнять. К таким мерам можно отнести следующее:
Гораздо проще не допустить появления этого недуга. Существуют несложные меры профилактики спондилеза шейного отдела позвоночного столба, которые нужно выполнять. К таким мерам можно отнести следующее:
- ведение здорового образа жизни;
- соблюдение диеты, богатой различными микроэлементами и витаминами;
- ведение активного образа жизни (больше разнообразного движения, выполнение зарядки, занятия спортом, плаванием и прочее);
- следует избегать длительного пребывания в однообразных позах (если сидячая или статичная работа, то обязательно следует делать перерывы и разминать позвоночник несложными упражнениями);
- избегать сквозняков и переохлаждений.
При появлении незначительно выраженных симптомов заболевания надо обращаться к врачу и проходить обследование, пока болезнь не развилась ее легко предотвратить или вылечить.
Спондилез шейного отдела позвоночника
Фото с сайта seprin.info
Спондилез обычно начинается после 50 лет, чаще у мужчин, и проявляется скованностью в шейном отделе. Пальпация позвонков, в отличие от остеохондроза, болезненна, нарушена эластичность фиброзных колец. Боль возникает только после чрезмерных нагрузок или переохлаждения.
Механизм развития болезни
Что такое спондилез шейного отдела? Как показывает практика, в основе патологии лежит разрастание по краям позвонков клювовидных наростов — костных остеофитов. Возникают они как защитная реакция на разрушение фиброзных колец. Организм таким образом пытается компенсировать нагрузку и стабилизировать возникающую деформацию.
В особо сложных случаях развивается анкилоз (сращение суставов), от чего страдают близлежащие ткани, нервы и сосуды. При этом спондилез из семи позвонков шейного отдела чаще всего поражает C4, С5 и С6.
Дальнейшее прогрессирование недуга приводит к стенозу (сужению) позвоночного канала и расстройству биомеханических свойств осевого столба.
Спондилез нередко путают с другими спинальными нарушениями, что заметно усложняет диагностику и приводит к неправильной терапии недуга. Так, образование костных разрастаний следует дифференцировать от анкилозирующего спондилоартрита, который является воспалительным заболеванием.
Также необходимо отличать спондилез и спондилоартроз шейного отдела позвоночника. Последний является частной формой остеоартроза и приводит к разрушению или срастанию фасеточных суставов. Возникает как осложнение спондилеза.
Причины заболевания
Спондилез шейного отдела редко развивается как самостоятельная патология, намного чаще он появляется на фоне других деструктивно-дистрофических изменений. Основной причиной инволюционного процесса принято считать нарушение обмена веществ в сочетании с недостатком физической нагрузки.
Спровоцировать возникновение спондилеза шейного отдела могут следующие обстоятельства:
- переохлаждение;
- хронические заболевания позвоночника, обычно остеохондроз;
- травмы, вывихи, ушибы;
- эндокринные нарушения;
- чрезмерные нагрузки;
- длительное статическое напряжение;
- плоскостопие.
Отдельным моментом, провоцирующим разрастание остеофитов, является отсутствие нормальной физиологической нагрузки на шейные позвонки. К подобному состоянию приводят: сколиоз, неправильная осанка, шейный лордоз, любая деятельность, для выполнения которой приходится постоянно наклонять голову.
Классификация и симптомы
Несмотря на прямую взаимосвязь остеохондроза и спондилеза шейного отдела позвоночника, проходит несколько лет, прежде чем появляются первые симптомы недомогания. Самые внимательные пациенты в начале недуга замечают лишь небольшую скованность, которую объясняют усталостью, переохлаждением или неловким движением.
Характерные признаки появления остеофитов при спондилезе шейного отдела позвоночника:
- головные боли, обморок;
- напряжение и онемение плеч;
- скачки давления;
- хруст и щелчки при поворотах головы;
- шум в ушах.
Болевые ощущения при шейном спондилезе возникают редко, только в случае защемления остеофитом нервного окончания. При наличии грыж возможно развитие миелопатии, для которой характерно нарушение чувствительности и слабость в руках.
Выраженность симптомов при шейном спондилезе зависит от того, насколько сильно разрослась костная ткань.
Всего выделяют три стадии поражения шейного отдела позвоночника:
- Спондилез 1 степени. Ощущается как небольшая скованность. Разрастание краевых остеофитов можно обнаружить только случайно во время рентгена. Эта стадия заболевания хорошо поддается терапии и зачастую полностью излечивается.
- Спондилез 2 степени. Остеофиты начинают приобретать клювовидную форму и загибаются вниз. Появляются дискомфорт, хруст в шее и ноющие боли. Пациент жалуется на головокружение, онемение плеч и рук, постоянную напряженность мышц. Неприятная симптоматика обостряется на холоде и после долгой работы за компьютером.
- Спондилез 3 степени. Остеофиты срастаются, сдавливая сосуды и нервы. Подвижность в шее практически отсутствует, боль становится постоянной и выматывающей. Пациент теряет работоспособность. Эта стадия заболевания требует оперативного вмешательства.
Помимо классификации по степени поражения, деформирующий спондилез шейного отдела позвоночника систематизируют по скорости развития. Он может быть медленно прогрессирующим, умеренно текущим с периодами обострений и быстропрогрессирующим. Самым сложным и тяжело излечимым является молниеносный спондилез.
К какому врачу обращаться при спондилезе шейного отдела
При развитии скованности и неприятных ощущений в шейном отделе следует подойти к невропатологу или ортопеду.
Если подобных специалистов в местной поликлинике нет, необходимо отложить талон к участковому терапевту. После получения результатов начального обследования доктор направит к нужному врачу.
Диагностика шейного спондилеза
Выявление такого заболевания, как спондилез, вызывает немало трудностей, поскольку на ранней стадии он протекает бессимптомно, а на поздней маскируется под другие патологии.
Большая роль при обнаружении шейного спондилеза отводится инструментальной диагностике:
- рентгенографии шейного отдела позвоночника;
- МРТ и/или КТ;
- допплерографии сосудов;
- электронейромиографии.
При жалобах на тяжесть за грудиной, стесненность в дыхании, онемении правой руки назначается электрокардиограмма и УЗИ сердца.
Лечение
Фото с сайта lifehacker.ru
Лечение спондилеза должно быть своевременным и комплексным. Основными направлениями терапии являются ЛФК, массаж, физиотерапевтические процедуры. Эти методики отлично восстанавливают обмен веществ, улучшают кровообращение и замедляют разрушение межпозвоночных дисков. Однако в период острых болей необходим прием лекарственных средств.
Медикаментозное лечение шейного спондилеза
Медикаментозная терапия носит чисто симптоматический характер, т. е. не устраняет причину, а лишь облегчает течение недуга.
Для лечения спондилеза шейного отдела используют следующие группы препаратов:
- противовоспалительные средства нестероидного класса — Диклофенак, Целекоксиб, Амидопирин, Индометацин, Напроксен;
- миорелаксанты — Толперизон, Мускофлекс, Миолгин, Мидокалм;
- поливитамины в комбинации с другими веществами — Кокарнит;
- корректоры микроциркуляции — Агапурин, Бетагистин;
- хондропротекторы — Терафлекс, Румалон, Дона, Структум, Артрадол.
При сильных болях в шейном отделе назначают опиоидные анальгетики и антидепрессанты: Пропоксифен, Кодеин, Труксал.
Физиотерапия
Физиотерапевтические процедуры при лечении спондилеза уменьшают боль и отек, улучшают кровообращение и обмен веществ, восстанавливают структуру хрящей, замедляют прогрессирование недуга.
Для лечения поражения шейного отдела позвоночника назначают:
- импульсную терапию;
- ударно-волновое воздействие;
- диадинамотерапию;
- синусоидальные модулированные токи;
- интерференцтерапию;
- чрескожную электрическую нейростимуляцию;
- облучение лазером;
- электрофорез с анальгетиками.
Хороший эффект при спондилезе шейных позвонков дает пелоидотерапия и прогревание пораженной области сухим теплом.
ЛФК при лечении шейного спондилеза
В период ремиссии пациенту рекомендуется лечебная гимнастика. Регулярное выполнение специальных упражнений активизирует кровообращение, улучшает питание тканей и позволяет сохранить подвижность позвонков. Делая зарядку, следует избегать переразгибания и чрезмерного напряжения шеи.
Упражнения, которые рекомендуется выполнять для лечения и профилактики шейного спондилеза:
- вращение головой по и против часовой стрелки;
- давление ладонью попеременно на лоб и затылок, напрягая при этом шею;
- повороты в правую и левую сторону, подбородок держать параллельно полу;
- движение через сопротивление — откинуть голову назад и постараться дотянуться нижней челюстью до яремной ямки, напрягая мышцы затылка.
Приведенные упражнения необходимо делать 2–3 раза в день, по 10–20 движений в каждую сторону. Зарядку неплохо сочетать с мануальным воздействием, физиотерапией и приемом хондропротекторов.
Массаж
Приятный и эффективный способ лечения шейного спондилеза. Избавляет от скованности и боли, расслабляет и разогревает мышцы, растягивает позвоночник.
Выполняя массаж, следует учитывать, что при разрастании остеофитов разрешены не все движения. Будут полезными поглаживание, легкая вибрация, разминание. Необходимо избегать любого давления, щипков и растирания. Хороший эффект дает дополнительное использование противовоспалительных или разогревающих мазей — Капсикам, Апизартрон, София с пчелиным ядом, Ибупрофен, Вольтарен.
Для получения стойкого оздоравливающего результата массаж следует выполнять курсами по 10–12 процедур дважды в год.
Народное лечение шейного спондилеза
Борьба с симптомами спондилеза шейного отдела позвоночника включает в себя применение средств нетрадиционной медицины. Использовать их можно как в период ремиссии, так и при обострении.
Улучшить метаболизм и повысить сопротивляемость организма поможет отвар из плодов шиповника, листьев брусники и черной смородины. Вкусный витаминный напиток употребляют как обычный чай, добавляя ложечку меда.

Фото с сайта hochu.ua
Для уменьшения боли и напряжения в шее используют согревающие компрессы из листьев хрена. Для процедуры берут свежую зелень, хорошо разминают и обдают кипятком. Затем в теплом виде накладывают на шею и укрепляют повязкой. Оставляют на ночь.
Хороший согревающий и восстанавливающий эффект дает компресс из творога. Молочный продукт (200 г) смешивают с 1 ч. л. 9% столового уксуса, помещают на салфетку и прикладывают к шее. Сверху покрывают пленкой и утепляют. Держат 4–5 часов. Вместо творога можно использовать горячее картофельное пюре или лепешку из ржаного теста с медом.
Избавиться от скованности и тянущих ощущений поможет прогревание шейного отдела сухим теплом. Для этого берут полотняный мешочек, насыпают в него теплую соль, песок или крупу и накладывают на больное место, держат до остывания. После процедуры нельзя выходить на улицу и стоять на сквозняке.
Хирургическое лечение шейного спондилеза
При лечении деформирующего спондилеза шейного отдела позвоночника к операции прибегают крайне редко.
Показаниями для вмешательства служат:
- отсутствие результата от длительной консервативной терапии;
- нестабильность позвоночника, угрожающая травмированием нервных волокон;
- выраженные симптомы неврологического характера (нарушение работы сфинктеров, парезы, потеря чувствительности).
Хирургическое вмешательство выполняют методом декомпрессии и ламинэктомии.
Осложнения спондилеза
Спондилез в шейном отделе позвоночника очень опасен. Недуг приводит к нарушению кровотока в позвоночной артерии, головным болям, обморокам, стойкому повышению давления, расстройству слуха и зрения. У пациента ухудшается память и внимание, наблюдается постоянный шум в ушах и голове, снижается работоспособность.
Больной может испытывать усталость, вялость, головокружение, при резкой смене положения тела появляются «звездочки» перед глазами. Деформация позвонков и разрастание остеофитов приводят к полной неподвижности шейного отдела. Нарушение кровообращения в мышцах провоцирует появление миогелоза и болезненных уплотнений в пораженной области.
Профилактика недуга
Избежать развития шейного спондилеза очень просто. Достаточно соблюдать ряд рекомендаций:
- при работе за монитором или с документами необходимо каждый час делать несложную гимнастику — наклоны и повороты головы, вращение руками;
- во время работы и ходьбы держать осанку;
- решить проблему с плоскостопием (использовать супинаторы или специальную обувь);
- в конце дня полезно выполнять самомассаж шейного отдела;
- вести активный образ жизни, больше гулять, заниматься спортом, посещать бассейн.
Желательно избегать стрессов и переохлаждения, а также всевозможных ситуаций, способных привести к травмированию шейного отдела. Для поддержания позвонков в здоровом состоянии можно каждые полгода пропивать курс хондропротекторов.
Спондилез шейного отдела — недуг не смертельный, но опасный своими последствиями. Если его не лечить, рано или поздно разовьются анкилоз и стеноз спинномозгового канала. Только своевременная диагностика и грамотная терапия избавят от полной потери работоспособности.
Автор: Елена Медведева, врач,
специально для Vertebrolog.pro
Полезное видео про спондилез
- Заболевания позвоночника. Полный справочник / Авдеев А. В. и др. 2008.
- Дегенеративно-дистрофические поражения позвоночника / Рамешвили Т. Е., Труфанов Г. Е., Гайдар Б. В., Парфенов В. Е. 2011.
- Неврология и нейрохирургия/ под ред. Коновалова А. В. 2009.
Симптомы и причины деформирующего спондилеза шейного отдела позвоночника
Деформирующий спондилез шейного отдела позвоночника – это дистрофические изменения, которые возникают в результате превышения максимально допустимой нагрузки на эту часть спины. Деформация сопровождается образованием костных наростов на теле позвонков. Они воздействуют на мышечные и связочные ткани, а также нервные корешки. Это приводит к возникновению болезненных ощущений. На запущенных стадиях патологии значительно ограничивается подвижность шеи.
Зачастую такая проблема возникает у людей пожилого возраста, однако иногда она может поражать и молодежь. Несмотря на то что в начале своего возникновения деформация протекает практически бессимптомно, со временем она начинает доставлять человеку настоящие мучения и даже приводит к различным осложнениям. Чтобы этого не случилось, нужно вовремя диагностировать и начать лечение спондилеза.
 Спондилез
Спондилез
Общие сведения
Спондилез и спондилоартроз представляют собой дегенеративные изменения в области шейного, поясничного и грудного отделов. Они деформируют позвонки, приводя к образованию на них остеофитов. Также этот процесс вызывает размягчение и, как следствие, выпячивание пульпозного ядра.
Ввиду особенностей строения шейной части позвоночника, спондилез в этом отделе возникает чаще всего, ведь шея является подвижной частью тела, которая при этом имеет не очень развитый мышечный корсет. Из-за этого большая часть нагрузки ложится на суставы. При образе жизни современного человека, который немалую часть времени проводит сидя за компьютерным или рабочим столом, давление на шею оказывается немалое.
Такое повреждение позвоночника не является болезнью. Это патология, возникающая в результате попыток организма укрепить костный и суставной аппарат, систематически страдающий от чрезмерных нагрузок. И на начальных стадиях описываемого процесса такая деформация действительно делает шею прочнее за счет костных разрастаний и некоторого онемения мышц.
Однако вскоре наблюдаются проявления, доставляющие человеку мучительную боль. Кроме того, эта проблема способна привести к полному обездвиживанию шеи, а также к возникновению некоторых осложнений.
 Развитие патологии
Развитие патологии
Причины патологии
Можно ли предотвратить появление спондилеза? На этот вопрос ответ будет скорее отрицательным. Однако, зная причины этого отклонения, можно снизить вероятность его развития или хотя бы его отсрочить.
Это интересно! Стоит отметить, что в большинстве случаев спондилез возникает вместе с другими заболеваниями суставной и костной системы. Наиболее частые компаньоны этого отклонения – остеохондроз, цервикальный остеоартроз, радикулопатия и спондилоартроз.
Причин возникновения суставного патологического процесса не так много. Обычно данная проблема имеет свои корни в естественных процессах старения опорно-двигательного аппарата человека. Однако есть и другие факторы, вызывающие такую болезнь.
- Получение травм связочного, мышечного, суставного и костного аппарата спинного отдела. При этом нужно понимать, что риск возникновения патологических изменений есть даже в том случае, если больной имеет застарелую травму.
- Постоянные нагрузки статического типа на позвоночный столб, то есть к подобной проблеме может привести даже сидение с опущенной головой.
- Наследственный фактор тоже имеет место. Ученые считают, что риск возникновения любых заболеваний выше у тех людей, которые имеют близких родственников с подобными патологиями.
- Пожилой возраст тоже является фактором, вызывающим данный дегенеративный процесс. Возрастные изменения, в том числе шейный и грудной остеохондроз, также приводят к различным дистрофическим изменениям.
- Различные болезни суставов, которые имеются в анамнезе у человека, повышают вероятность развития спондилеза.
- Инфекционные заболевания могут давать осложнения такого рода. Также патология может возникнуть на фоне различных новообразований.
Характерные признаки и симптомы
На начальных стадиях развития патологии больной может и не ощущать каких-либо выраженных симптомов. При этом спокойное течение болезни может продолжаться достаточно долго. Однако рано или поздно проблема начнет проявлять свои признаки.
Стоит отметить, что спондилез не имеет специфической симптоматики. То есть возможные проявления легко спутать с симптомами других заболеваний, в том числе и не связанных с суставами.
- Боль в голове. Данный признак легко спутать с мигренями и проявлением других болезней.
- Общая слабость организма. Возможно возникновение головокружений.
- Покалывание в конечностях. Такой признак часто называют мурашками.
- Боль.
- Скачки давления.
Симптоматика не особенно специфична, поэтому при возникновении первых симптомов нужно посетить терапевта, который направит больного на ряд обследований, в том числе и на рентген.
Выраженность симптомов во многом зависит от степени развития дистрофического процесса. Соответственно, чем более запущенна проблема, тем сильнее выражен дискомфорт.
 Симптоматика
Симптоматика
- На первых стадиях костные наросты практически незаметны. Симптоматика тоже не выражена. Больной может испытывать периодические кратковременные боли.
- На втором этапе развития проблемы симптомы становятся более выраженными. Больной испытывает боль после длительных нагрузок и переохлаждения. Костные наросты достигают внушительных размеров и растут на встречу друг другу.
- Третья стадия считается запущенной. На этом этапе противоположные костные выросты сращиваются между собой в своеобразную дугу. Это приводит к возникновению жгучей боли в прилегающих мышечных тканях, а также к обездвиживанию шеи и даже конечностей больного.
Диагностика
Ввиду неспецифичности симптоматики диагностика при данном отклонении играет решающую роль. Только после точной постановки диагноза и определения степени деградации костных и суставных тканей может быть назначено правильное лечение.
Используются разные методы диагностики проблемы. Однако есть ряд способов, считающихся наиболее эффективными.
- Прежде всего врач производит визуальный осмотр и опрос больного. Также производится пальпация пораженного участка и изучение анамнеза.
- Далее больной направляется на исследование рентгеном. Этот метод позволяет подробно рассмотреть состояние позвоночного столба и выявить наличие или отсутствие остеофитов.
- Томография на компьютере дает возможность определить высоту дисков. Также с ее помощью подтверждается или исключается стеноз.
- Магнитно-резонансная томография позволяет рассмотреть состояние связок и нервов.
Данные техники диагностики помогут установить точный диагноз. После этого специалист даст рекомендации по поводу лечения.
 Диагностика
Диагностика
Особенности лечения
Эта проблема окончательному излечению не поддается. Поэтому лечебная терапия направлена на то, чтобы остановить прогрессирование отклонения, а также избавиться от негативных симптомов.
Назначая лечение, врач преследует несколько целей, поэтому использоваться могут разные средства и методы.
Цели лечебной терапии:
- избавление от болевых ощущений;
- снятие отечности и воспаления;
- нормализация кровообращения в поврежденном отделе;
- укрепление мышечного связочного аппарата;
- нормализация состояния позвоночных дисков, а также уменьшение трения между ними.
Таких целей можно достичь с помощью разных методов. Обычно используется комплексный подход.
Методы лечения
Больному предлагается лечиться с помощью комплекса методов. Так можно быстрее достичь нужного результата.
- Применение медикаментов – это основная часть лечения. Для этого используются такие препараты, как нестероидные противовоспалительные средства, хондропротекторы, миорелаксанты, новокаиновые блокады, анальгетики.
- Массажи могут давать весьма выраженный эффект. Конечно, лучше, если обрабатывать больной участок будет профессиональный массажист. Однако легкий массаж может производиться и в домашних условиях.
- Различные физиотерапевтические методы тоже весьма эффективны. Для этого используются специальные аппараты.
- Помощь ЛФК переоценить сложно. Комплекс упражнений из лечебной гимнастики помогает разработать больные суставы и восстановить кровообращение.
- Многие предлагают использовать натуральные народные средства. Однако такие методики могут применяться лишь в качестве дополнения.
 ЛФК
ЛФК
Профилактические рекомендации
Профилактика спондилеза заключается в снижении нагрузки на позвоночник, а также в его укреплении. Для этого необходимо употреблять продукты, богатые кальцием и другими витаминами и минералами, не допускать возникновения ожирения, укреплять мышцы шеи и вести активный образ жизни. В случае если имеется остеохондроз или травмы спины, нужно приобрести компрессионный корсет.
Возможные осложнения
Данную проблему обязательно нужно лечить. В противном случае могут возникнуть серьезные осложнения. Среди них межпозвоночная грыжа, паралич, парезы в конечностях, стеноз и т. д.
Таким образом, спондилез – это достаточно опасная патология, которая может привести к серьезным осложнениям. Наиболее продуктивно она лечится на ранних стадиях, поэтому прислушивайтесь к своему организму и будьте здоровы!
Шейный спондилез

- Боль в шее
- Головная боль
- Головокружение
- Напряжение мышц шеи
- Нарушение равновесия
- Нарушение сна
- Обморок
- Онемение кожи головы
- Онемение плечевого пояса
- Онемение шеи
- Ощущение тяжести в затылке
- Пятна перед глазами
- Распространение боли в другие области
- Слабость
- Снижение подвижности шеи
- Снижение чувствительности конечностей
- Тошнота
- Ухудшение слуха
- Хруст в шее
- Шаткая походка
Шейный спондилез – это патология дегенеративно-дистрофического характера, поражающая шейный отдел позвоночника. Поскольку патология имеет хроническое течение, она довольно часто приводит к непоправимым нарушениям, которые могут стать причиной того, что пациент станет инвалидом.
Зачастую разрастание костной ткани происходит на фоне естественного процесса старения человеческого организма. Однако недуг может развиваться на фоне иных предрасполагающих факторов.
Основу клинической картины составляет болевой синдром с локализацией в шее и затылочной области, нарушение двигательных функций, сильные головные боли и головокружения.
Для установления правильного диагноза необходим широкий спектр инструментальных обследований пациента. Помимо этого, в процессе диагностики используются данные, полученные во время первичного осмотра.
Лечить спондилез принято консервативными методиками, которые основываются на физиотерапевтических процедурах и выполнении упражнений лечебной физкультуры.
Этиология
Спондилез шейного отдела позвоночника входит в категорию полиэтиологических патологических состояний – это значит, что на его формирование одновременно влияет несколько факторов.
Основополагающая причина – изменения метаболизма, происходящие на фоне естественного старения организма. Из этого следует, что основную группу риска составляют люди преклонного возраста. Однако это вовсе не означает, что болезнь не может развиваться у лиц из других возрастных категорий. Раннему развитию недуга могут способствовать:
- перелом компрессионного характера одного или нескольких шейных позвонков;
- незначительные, но многократные травмирования позвоночника в зоне шеи;
- специфические нарушения обмена веществ, приводящие к тому, что соли кальция скапливаются в позвоночном столбе;
- протекание хронических инфекционных недугов, негативно влияющих на костную ткань;
- длительное переохлаждение;
- гормональные нарушения;
- присутствие воспалительного процесса в позвоночнике или его суставах;
- наличие у человека остеохондроза.

Отдельную группу предрасполагающих факторов, приводящих к развитию разрастания костной ткани шейных позвонков, составляют состояния, при которых не происходит длительной физиологической нагрузки на данную область. К категории таких источников стоит отнести:
- неправильную осанку;
- стойкое искривление позвоночника, что также носит название сколиоз;
- усиленный шейный лордоз, при котором наблюдается физиологический или патологический изгиб позвоночника;
- гиподинамию – это недостаток физической активности в жизни человека. К провокаторам подобной патологии принято относить работников, которым нужно большое количество рабочего времени проводить перед компьютером, за микроскопом или иными предметами, для работы с которыми необходимо принимать вынужденное положение головы.
Помимо этого, не последнюю роль в формировании такой патологии играет генетическая предрасположенность и пристрастие к табакокурению.
Все вышеуказанные причины приводят к тому, что происходит патологическое разрастание костной ткани в виде шипов, усиков или выступов, которые в медицинской сфере носят название остеофиты.
Также стоит отметить, что шейный спондилёз встречается в 75% случаев по отношению к иным отделам позвоночника. Зачастую диагностируется у людей старше 55 лет. Примечательно то, что представители мужского пола страдают от болезни в несколько раз чаще женщин.
Классификация
Существует несколько разновидностей спондилеза шейного отдела позвоночника, которые отличаются по нескольким критериям. Таким образом, первая классификация делит заболевание на несколько стадий, отличающихся по рентгенологическим показателям:
- первая – на снимке присутствует большое количество костных разрастаний или остеофитов, однако они не выходят за пределы поражённого сегмента. Объёмы тела позвонков и межпозвоночных дисков остаются неизменными;
- вторая – характеризуется тем, что остеофиты начинают огибать межпозвоночный диск. Иногда остеофиты соседних позвонков могут срастаться и в итоге образовывать новый сустав. Подобное состояние называется неоартроз;
- третья – на такой стадии происходит полное сращивание остеофитов позвонков, что приводит к формированию скобы, блокирующей позвонок. В таких случаях полностью обездвиживается двигательный сегмент, уменьшается высота структурных элементов позвоночного столба и сужается позвоночный канал. Это становится фактором того, что происходит развитие таких последствий, как артроз или остеопороз.
Иногда при вышеуказанных стадиях наблюдается присоединение костной и хрящевой деформации, а также изменения со стороны связок.
Вторая классификация представлена степенями функциональной недостаточности, которые отражают уровень работоспособности пациента с подобным диагнозом, на фоне чего принимается решение о присвоении человеку инвалидности:
- спондилез 1 степени – самая лёгкая, потому что происходят изменения в нормальном физиологическом изгибе позвоночника, с появлением признаков кифоза или лордоза. Помимо этого, отмечается незначительное ограничение двигательных функций;
- спондилез 2 степени – подвижность в проблемной области нарушается настолько, что становится причиной значительного понижения работоспособности пациента. В таких случаях больным зачастую рекомендуют сменить место работы. Подобная степень протекания соответствует третьей группе инвалидности;
- спондилез 3 степени – на фоне образования костной скобы, блокирующей подвижность, трудоспособность человека резко снижается. При этом пациенту может быть присвоена инвалидность первой или второй группы.
Также существуют следующие стадии течения недуга, которые делят его на:
- спондилез медленно прогрессирующий;
- спондилез умеренно прогрессирующий с периодами обострения симптоматики;
- быстропрогрессирующий спондилез – при этом за короткие сроки происходит сращение позвонков;
- молниеносный спондилез – характеризуется резким началом и неблагоприятным течением.
Стоит отметить, что две последние степени тяжести протекания в подавляющем большинстве случаев развиваются на фоне протекания других тяжёлых заболеваний, поражающих позвоночный столб.
Симптоматика
Специфика протекания подобного недуга заключается в том, что при шейном спондилезе клинические проявления могут долгое время отсутствовать. Наиболее часто первые симптомы возникают на второй стадии протекания патологии.
Наиболее яркие симптомы шейного спондилеза представлены:
- характерным хрустом, возникающим во время движения шеей;
- болевым синдромом, локализующимся в шее. По мере усугубления течения недуга отмечается распространение болезненности к затылочной зоне, ушным раковинам, глазным яблокам, а при тяжёлом течении — к нижней челюсти;
- снижением подвижности проблемной области;
- головокружениями – интенсивность такого признака может варьироваться от незначительного до шаткости походки и нарушения равновесия;
- появлением «мушек» перед глазами;
- онемением кожного покрова в зоне шеи, головы и плеч;
- нарушением остроты слуха;
- расстройством сна – по причине дискомфорта и болей в шее люди зачастую не могут долго найти удобную позу для сна или часто просыпаются по ночам;
- скованностью шейного отдела позвоночника, которая усиливается к вечеру;
- интенсивными головными болями;
- напряжением мышц в шее – это связано с тем, что деформирующий спондилез шейного отдела позвоночника приводит к появлению компенсаторных спазмов;
- обморочными состояниями – появляются при тяжёлом протекании болезни, поскольку сильное сдавливание позвоночных артерий влияет на нарушение поступления крови к головному мозгу. Появлению обморока предшествует тошнота, тяжесть в затылке и слабость;
- снижением чувствительности в верхних или нижних конечностях – такой симптом проявляется довольно редко.
Если спондилез шейного отдела позвоночника был спровоцирован какой-либо другой болезнью, то симптоматика будет дополняться наиболее специфическими признаками провоцирующего фактора.
Диагностика
В случаях возникновения одного или нескольких симптомов необходимо проконсультироваться у специалиста из области вертебрологии, травматологии, неврологии или ортопедии. Каждый из таких врачей может провести адекватную диагностику и составить схему того, как лечить подобное заболевание.
Прежде всего, клиницисту необходимо:

- изучить историю болезни и ознакомиться с анамнезом жизни пациента – для установления наиболее вероятного предрасполагающего фактора;
- провести тщательный физикальный и неврологический осмотр. Первый заключается в пальпации и перкуссии шейного отдела позвоночника, а второй направлен на оценивание рефлексов, движений и чувствительности. Полученная информация даст возможность врачу предварительно определить степень тяжести и стадию течения патологии;
- детально опросить пациента – для составления тщательной клинической картины, что необходимо в тех случаях, когда шейный спондилез развился на фоне иного недуга.
Наиболее ценными в диагностическом плане являются такие инструментальные обследования:
- КТ и МРТ шейного отдела позвоночника;
- рентгенография проблемной области;
- электромиография – для оценивания нервной проводимости;
- миелография – представляет собой рентгенографию с применением контрастного вещества.
Лабораторные исследования не имеют ценности при диагностике подобной патологии.
Лечение
Устранение подобного заболевания проводят при помощи следующих консервативных методик терапии:
- приём лекарственных препаратов;
- физиотерапевтические процедуры;
- прогревания шеи;
- самомассаж;
- ЛФК при спондилёзе – является основой лечения.
Медикаментозная терапия предполагает использование:
- нестероидных противовоспалительных средств;
- миорелаксантов – для снятия напряжения с мышц;
- корректоров микроциркуляции;
- поливитаминных комплексов;
- антидепрессантов.
Лечение физиотерапевтическими процедурами выполняется при помощи:
- импульсивной терапии – предполагает воздействие низкочастотных импульсов тока;
- диадинамотерапии;
- интерференцтерапии;
- синусоидальных модулированных токов;
- чрескожной электрической нейростимуляции;
- лазеротерапии;
- иглорефлексотерапии;
- фармакопунктуры;
- магнитопунктуры;
- вакуумной терапии;
- ударно-волновой терапии;
- УВЧ и УФО.
Стоит отметить, что лечение народными средствами будет малоэффективным при диагностировании подобного заболевания.
Упражнения при спондилёзе шейного отдела позвоночника и самомассаж на первых этапах терапии выполняется под контролем лечащего врача, после чего пациент самостоятельно может выполнять необходимые манипуляции в домашних условиях.
Самомассаж шеи включает в себя такие этапы:
- поглаживание;
- растирание;
- разминание;
- массирование бугорков, расположенных позади ушных раковин.
Рекомендуемыми упражнениями лечебной гимнастики выступают:
- давление на лоб и затылок;
- повороты шеи;
- движения головой через сопротивление – при этом голову наклоняют назад и из такого положения пытаются дотянуться подбородком до передней части шеи;
- давление на виски;
- вращательные движения головой.

Операбельное лечение шейного спондилеза необходимо в случаях неэффективности консервативных методов терапии или при развитии подобного заболеваний на фоне другой патологии.
Профилактика
Чтобы снизить вероятность развития шейного спондилеза нужно лишь следовать таким несложным профилактическим рекомендациям:
- полностью отказаться от пагубных пристрастий, в частности, от курения;
- вести активный образ жизни, в особенности при сидячих условиях труда;
- по возможности избегать травмирования позвоночного столба;
- своевременно лечить болезни, которые негативно влияют на костную ткань;
- не допускать переохлаждения организма;
- устранять гормональные нарушения;
- несколько раз в год проходить полный профилактический осмотр в медицинском учреждении.
Шейный спондилез не представляет угрозы для жизни человека, потому что его можно вылечить, при условии раннего диагностирования. Игнорирование симптоматики может не только отразиться на нарушении подвижности, но также приведёт к инвалидности.
Симптомы и лечение деформирующего шейного спондилеза
Деформирующий спондилез шейного отдела позвоночника относится к хроническим заболеваниям позвоночного столба, он заключается в деформации костной ткани позвонков и образованию на них, так называемых остеофитов, костных шипов, которые нарушают подвижность позвоночника и приводят к сдавливанию, защемлению нервов и сосудов позвоночного столба. Вследствие разрастания остеофитов происходит деформация позвоночника, а именно: изменение лордозов (позвоночных изгибов). Может быть как увеличение, так и уплощение, искривление позвоночного столба в бок.

Каковы причины деформирующего спондилеза шейного отдела позвоночника?
Разрастающиеся костные шипы (остеофиты) со временем все больше сдавливают нервные окончания и артерии позвоночника, сужая просвет позвоночного канала. Такой процесс может привести к довольно плачевным последствиям.
До конца этиология этого заболевания не ясна, но с уверенностью можно выделить ряд причин, приводящих к данной патологии позвоночника.
Есть причины, которые могут в большей мере могут увеличивать риск возникновения спондилеза шейного отдела позвоночного столба:
- возраст (болезнь чаще всего диагностируется у пожилых людей);
- регулярные повышенные нагрузки на шейный отдел позвоночника (это может быть как статическое напряжение, долговременная сидячая работа в одном положении, так и частые силовые нагрузки, поднятие тяжестей);
- любая врожденная или приобретенная патология позвонков в этой области (это может спровоцировать нарастание остеофитов);
- лишний вес;
- нарушенный обмен веществ;
- артроз и пр.

Каковы симптомы заболевания?
Каковы симптомы заболевания? Спондилез шейного отдела — это один из самых опасных видов заболевания, так как сдавливаются артерии, питающие головной мозг. Спондилез шейного отдела характеризуют следующие симптомы:
- Довольно сильная, характерная (стреляющая) боль в шее и затылочной области. Такая боль отдает в руки и может приводить к их онемению.
- Постоянное снижение подвижности шеи и уменьшение амплитуды поворота головы.
- При движении и поворотах шеи наблюдается хруст.
- Шейный лордоз уплощается.
Появляется сначала легкое головокружение при поворотах головы и движении шеи, затем головокружения учащаются и усиливаются, может возникать шум или звон в ушах, снижаться острота зрения.
 С прогрессированием заболевания может возникнуть стеноз позвоночного канала, который приводит к не проходящим сильным болям, одеревенению позвоночника в этой области и обездвиживанию шеи и верхних конечностей. Одним из тяжелейших проявлений и последствий спондилеза шейного отдела позвоночника может быть инсульт, так как при такой патологии сдавливаются артерии, которые поставляют кислород в мозг, может начаться кислородное голодание мозга, потеря сознания. Все перечисленные симптомы могут проявляться в различной степени и разной комбинации.
С прогрессированием заболевания может возникнуть стеноз позвоночного канала, который приводит к не проходящим сильным болям, одеревенению позвоночника в этой области и обездвиживанию шеи и верхних конечностей. Одним из тяжелейших проявлений и последствий спондилеза шейного отдела позвоночника может быть инсульт, так как при такой патологии сдавливаются артерии, которые поставляют кислород в мозг, может начаться кислородное голодание мозга, потеря сознания. Все перечисленные симптомы могут проявляться в различной степени и разной комбинации.
Чем опасен спондилез? Чаще всего спондилез шейного отдела позвоночника возникает у возрастной категории пациентов, но встречается у молодежи и даже детей. В подростковом возрасте спондилез может привести к искривлению позвоночника. В общем и целом болезнь довольно опасная, она может привести к полному обездвиживанию шейного отдела и верхних конечностей.
При тяжелых и запущенных формах бывает атрофия мышц и потеря веса. В результате защемления нервных окончаний позвоночника и артерий, которые питают головной мозг, могут возникнуть проблемы с кровоснабжением головного мозга (частые обмороки, гипоксия мозга), появится проблемы с мочеиспусканием, мышечные спазмы, нарушение координации движений и походки.

Перед тем как начать лечение этого заболевания, стоит провести тщательную диагностику для того, чтобы выявить степень прогрессирования заболевания, место расположения остеофитов, степень сдавленности артерий и нервов, насколько сужен межпозвонковый просвет, в каком месте защемлены ткани и артерии, в каком состоянии находятся позвонковые диски.
Для этого применяют следующие виды исследования:
- рентген шейного отдела позвоночника;
- КТ и МРТ шейного отдела;
- миелографию;
- общие клинические анализы (моча, кровь).

После того как проведено полное обследование и поставлен точный диагноз, врач может назначить курс терапии.
Как происходит лечение заболевания?
Как осуществляется лечение заболевания? Лечение обычно проводится консервативными методами.
Медикаментозное лечение. Для снятия болевого синдрома и воспаления врач назначает курс нестероидных противовоспалительных препаратов внутримышечно. При сильном болевом синдроме и прогрессирующем воспалении назначаются кортикостероидные средства и обезболивающие препараты.
 Одновременно, для снятия спастического напряжения мышц в области поражения прописывается курс миорелаксантов. В особо сложных случаях может быть назначен активный кислород внутривенно и/или аутоплазмотерапия (инъекции плазмы) для восстановления пораженных тканей.
Одновременно, для снятия спастического напряжения мышц в области поражения прописывается курс миорелаксантов. В особо сложных случаях может быть назначен активный кислород внутривенно и/или аутоплазмотерапия (инъекции плазмы) для восстановления пораженных тканей.
Физиотерапевтическое лечение. Для достижения наилучшего результата от медикаментозного лечения может быть назначена физиотерапия, а именно:
- лазер;
- ультразвук;
- электро-магнитная терапия;
- электрофорез.
Для проведения физиолечения существуют противопоказания, нельзя его назначать в периоды обострения заболевания, при наличии некоторых сопутствующих заболеваний, если диагностирован рак и любые злокачественные новообразования, при беременности.
Хорошо помогает следующее лечение:

- мануальная терапия;
- массаж;
- лечебная физкультура и гимнастика;
- герудотерапия;
- грязелечение;
- рефлексотерапия.
Хирургическое лечение. Бывает, что консервативные методы терапии становятся не эффективными и приходится прибегать к оперативному вмешательству. В ходе операции убираются остеофиты, соединяются межпозвонковые диски.
Деформирующий спондилез шейного отдела довольно опасное и неприятное заболевание. Для того чтобы его излечить, придется приложить немало усилий и времени. Он может сильно снизить качество жизни, а порой и вовсе привести к обездвиживанию.
 Гораздо проще не допустить появления этого недуга. Существуют несложные меры профилактики спондилеза шейного отдела позвоночного столба, которые нужно выполнять. К таким мерам можно отнести следующее:
Гораздо проще не допустить появления этого недуга. Существуют несложные меры профилактики спондилеза шейного отдела позвоночного столба, которые нужно выполнять. К таким мерам можно отнести следующее:
- ведение здорового образа жизни;
- соблюдение диеты, богатой различными микроэлементами и витаминами;
- ведение активного образа жизни (больше разнообразного движения, выполнение зарядки, занятия спортом, плаванием и прочее);
- следует избегать длительного пребывания в однообразных позах (если сидячая или статичная работа, то обязательно следует делать перерывы и разминать позвоночник несложными упражнениями);
- избегать сквозняков и переохлаждений.
При появлении незначительно выраженных симптомов заболевания надо обращаться к врачу и проходить обследование, пока болезнь не развилась ее легко предотвратить или вылечить.
Источники:
http://www.dikul.net/wiki/deformirujushhij-spondilez/
http://ortocure.ru/pozvonochnik/prochee/deformiruyushhij-spondilez-shejnogo-otdela.html
http://vertebrolog.pro/spondilez/shejnogo-otdela.html
http://lechisustavv.ru/zabolevaniya-pozvonochnika/5871-deformiruyushhego-spondileza-sheynogo-otdele-pozvonochnika.html
http://simptomer.ru/bolezni/sustavy-kosti/2502-shejnyj-spondilez-simptomy
http://ortocure.ru/pozvonochnik/prochee/deformiruyushhij-spondilez-shejnogo-otdela.html
http://lechisustavv.ru/zabolevaniya-pozvonochnika/4133-distorsii-sheynogo-otdela-pozvonochnika.html


