Как проявляется миелодисплазия у детей и как ее лечить?
Миелодисплазия — что это такое? Под данным термином понимают недоразвитие спинного мозга. Патология имеет врожденный характер, ее появлению способствует генетическая предрасположенность. Миелодисплазия у детей диагностируется достаточно часто, при этом заболевание имеет различные степени тяжести. Легкие его формы практически не дают симптомов, человек может прожить всю жизнь, так и не узнав о наличии болезни. Миелодисплазия тяжелой степени способствует развитию ряда ортопедических патологий, например, синдрома Петреса.
Симптоматика заболевания
Первые признаки миелодисплазии обнаруживаются еще в период внутриутробного развития. Большинство специалистов считает, что причиной возникновения аномалий строения позвоночника и спинного мозга является сбой в эмбриональном развитии. Этот порок опасен тем, что может нарушать функции нижних конечностей и органов малого таза. К симптомам миелодисплазии у детей относят:
- вывихи тазобедренных суставов;
- косолапость;
- гидроцефалию;
- энурез;
- энкопрез.
Не менее распространенными являются:
- болевой синдром, локализующийся в области спины;
- снижение чувствительности;
- парезы нижних и верхних конечностей.
Миелодисплазия может иметь достаточно опасные последствия.

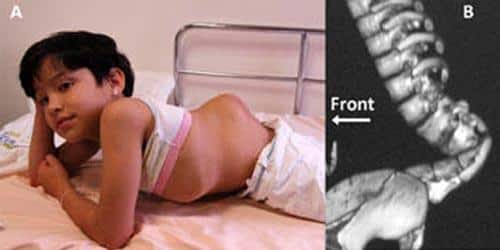
Фото. Деформация позвоночника при миелодисплазии
Заболевание негативно влияет на формирование скелета, в результате чего наблюдается искривление позвоночника, которое на ранних стадиях практически незаметно. Со временем осанка пациента значительно меняется (см. фото), нарушаются функции внутренних органов.
Нередко пороки развития имеют комбинированный характер. Например, миелодисплазия сочетается с сирингомегалией, ДЦП, кожными заболеваниями, нефроптозом или синдромом Арнольда-Кларка.

Недоразвитие поясничного отдела может иметь открытую или закрытую форму:
- Первая отличается образованием оболочечных и спинномозговых кист. Диагностируются они легко, лечение осуществляется хирургическим путем.
- Более сложной для выявления считается скрытая миелодисплазия. Поражения спинного мозга имеют легкую степень тяжести, поэтому симптомы нередко отсутствуют.
Как выявляют заболевание?
Диагностика миелодисплазии у детей может осложняться некоторыми факторами. Подозрение на наличие данной патологии появляется при обнаружении явных аномалий позвоночника и кожных покровов либо при нарушениях функций органов малого таза.
Подтверждают диагноз с помощью результатов КТ и МРТ, нейровизуальных исследований. Наиболее часто применяется ЭЭГ, соматосенсорные тесты и электронейромиография. Эти процедуры позволяют быстро определить наличие характерных для данного заболевания патологических изменений.

При миелодисплазии у детей часто возникает недержание мочи и кала. Способствует этому дисплазия крестцового отдела спинного мозга. Заболевание в таком случае может сопровождаться снижением чувствительности ног и промежности, отсутствием сухожильных рефлексов. За работу выделительной системы отвечают определенные отделы спинного мозга, поэтому их недоразвитие способствует нарушению процессов выведения мочи.
Данные нарушения выявляются при проведении электронейромиографии и рентгенологического исследования поясничного отдела. С помощью этих процедур оценивают состояние мышц, ответственных за работу мочевого пузыря, а также нервных клеток, управляющих процессом мочеиспускания. В том случае, если данные элементы функционируют неправильно либо отсутствуют, ставится диагноз миелодисплазия. Схема лечения будет подбираться с учетом результатов диагностических процедур.
Терапевтические мероприятия
Способ выбирают в зависимости от степени тяжести заболевания. В настоящее время применяются медикаментозные, физиотерапевтические и хирургические методики.
Операция считается наиболее эффективной частью терапевтического комплекса, показанного при миелодисплазии. Она не только приостанавливает развитие патологического процесса, но и повышает эффективность лечения, препятствует потере трудоспособности.
 Курс медикаментозной терапии включает применение ноотропов, активаторов медиаторов, десенсибилизаторов, биостимуляторов, противовоспалительных и обезболивающих средств. Дополнительно могут применяться макроэргические соединения, такие как кокарбоксилаза, АТФ.
Курс медикаментозной терапии включает применение ноотропов, активаторов медиаторов, десенсибилизаторов, биостимуляторов, противовоспалительных и обезболивающих средств. Дополнительно могут применяться макроэргические соединения, такие как кокарбоксилаза, АТФ.
К наиболее эффективным физиотерапевтическим процедурам можно отнести:
- Лазерное воздействие на акупунктурные точки.
- Электростимуляцию спинного мозга. Она улучшает состояние нервных клеток и способствует их восстановлению, нормализует кровоснабжение тканей и мочевого пузыря.
- Эпидуральные блокады используются для устранения болевого синдрома.

Тяжелые формы миелодисплазии пояснично-крестцового отдела позвоночника, способствующие нарушению функций органов малого таза, существенно ухудшают качество жизни пациента. В таких случаях ребенку назначают миотомию по Махони, электростимуляцию или эпидуральные инъекции. Стимуляция способствует нормализации состояния нервных клеток, ускорению процессов восстановления спинного мозга. Физиотерапевтические процедуры благотворно влияют на спинальное кровообращение.

Уродинамические исследования помогают врачу принять решение о возможности проведения комплексной терапии. С их помощью определяют и противопоказания к малоинвазивному хирургическому вмешательству. Особое внимание специалист должен уделять профилактике послеоперационных осложнений.
Лазерная терапия в настоящее время успешно заменяет медикаментозное лечение и существенно улучшает общее состояние пациента.
Прогноз при миелодисплазии определяется степенью тяжести вызванных ей нарушений. Лечить это заболевание нужно сразу же после обнаружения.
Профилактика заключается в своевременном генетическом обследовании будущих родителей, ответственном отношении к планированию и ведению беременности.
Миелодисплазия у детей
Под миелодисплазией понимают нарушения в развитии спинного мозга, а точнее – недоразвитие. Эта проблема имеет врожденный характер, обуславливается наследственность. Миелодисплазия у детей встречается довольно часто, но при этом с различными степенями тяжести. В легкой степени это нарушение практически незаметно, с ним можно прожить всю жизнь, так и не узнав о его наличии. А вот более серьезные степени гораздо заметнее, недоразвитие спинного мозга проявляются в появлении целого ряда ортопедических заболеваний, например таких, как болезнь Петреса.
Основные симптомы миелодисплазии

Миелодисплазия и кифосколиоз
Миелодисплазия у детей – врожденный порок в развитии спинного мозга. Возникает он еще на ранних сроках беременности. Большинство исследователей считают, что основной причиной возникновения появления пороков позвоночника и спинного мозга является нарушения эмбрионального развития.
Этот порок крайне неприятен тем, что сильно сказывается на работе нижних конечностей и тазовых органов. В результате этот порок у детей выражается в нарушении различной степени двигательных функций, у них часто есть врожденные вывихи бедер, косолапость, недержание кала и мочи, гидроцефалия, трофические расстройства. Также одними из заметных симптомов являются боли в спине, нарушения чувствительности нижней части тела, негрубые парезы ног и рук, заметные нарушения тазовых органов.
Как видите, весьма неприятные последствия имеет миелодисплазия. Симптомы, кроме уже указанных, выражаются и в различных аномалиях скелета (кифосколиоз, кифоз), которые сначала могут быть вовсе незаметны, но потом начать прогрессировать. Нередким бывает сочетание этого порока с прочими пороками развития. Например, миелодисплазия может сочетаться с детским целебральным параличом, сирингомиелией, синдромом Арнольда-Кларка, поражением кожи, мигрирующей почкой и прочими.
Формы болезни
Миелодисплазией может быть открытой и закрытой формы. При открытой форме характерно образование оболочечно-спинномозговых и оболочечных кист. Они не являются сложными для диагностики, а устраняются довольно быстро хирургическим путем.
Гораздо более сложной для диагностики является скрытая форма миелодисплазии. Эта форма сопровождается поражениями спинного мозга, при этом проявляется довольно слабо, только мягкими изолированными симптомами.
Как диагностировать миелодисплазию?
Диагностика миелодисплазии у детей довольно сложна. Подозрение о наличии этого заболевания появляется только при наличии заметных аномалий кожных покровов и позвоночного столба, или при нарушении функций органов таза. Окончательно такой диагноз ставится невропатологом после МРТ, КТ, нейровизуализационных процедур, а также при использовании нейрофизиологических методов, таких, как электронейромиография, соматосенсорные вызванные потенциалы, электроэнцефалография. Эти исследований помогают точно определить наличие заболевания.

Очень часто миелодисплазия вызывает у детей нарушение мочеиспускания и недержание кала
Чаще всего диагностируется недоразвитие крестцовой части спинного мозга. Миелодисплазия в этом случае обычно сопровождается недержанием кала и мочи, а также расстройством чувствительности в промежности и нарушением или отсутствием ахилловых рефлексов. За работу мочевого пузыря отвечают именно сегменты спинного мозга, потому в результате их неправильного развития и появляются нарушения функции мочеиспускания.
Это нарушение обычно обнаруживается по данным электронейромиографии и с помощью рентгеновского снимка пояснично-крестцового отдела. Эти процедуры дают возможность провести оценку состояния мышц, отвечающих за работу мочевого пузыря, а также оценить состояние клеток и нервов спинного мозга (мононейронов), управляющих данным процессом. Именно в том случае, когда мононейроны отсутствуют или не справляются со своей функцией из-за врожденного дефекта, ставится диагноз «миелодисплазия». Лечение также будет назначаться исходя из результатов указанных выше процедур.
Как лечить?
Лечение этого порока выбирается в зависимости от степени тяжести миелодисплазии. Сейчас существует ряд физиотерапевтических, лекарственных и хирургических способов лечения этого врожденного порока развития спинного мозга.
Хирургический метод признан основной составляющей всего комплекса мероприятий по лечению миелодисплазии. В современных условиях хирургические операции дают возможность не только остановить прогрессирование развития порока, но и улучшить общие результаты лечения, а также понизить инвалидизацию.
Также применяется наряду с хирургическими методами и лекарственное лечение. Оно предполагает применение витаминных, нейротрофных, медиаторно активных препаратов, макроэргических соединений, биостимуляторов, десенсибилизирующих и рассасывающих веществ.
В то же время процессы, которые связаны с нарушением работы мочевого пузыря, протекают тяжело. В лечении таких состояний используются эпидуральные блокады, электростимуляция, множественная миотомия детрузора по Махони и т.д. Терапевтическая электростимуляция дает возможность изменить состояние нейронов и ускорить регенерацию структур спинного мозга. Также электростимуляция положительно влияет на периферическое и спинальное кровообращение.
Уродинамические и урологические исследования проводятся с целью уточнить возможность проведения комплексного лечения миелодисплазии у детей, а также дают возможность определить показания к проведению малотравматической операции. При этом большое значение имеет профилактика воспалительных процессов, возникающих после операции. Сейчас часто применяют лазерную терапию – она является хорошим аналогом медикаментозного лечения и серьезно облегчает состояние больного.
Миелодиспластический синдром
Миелодиспластическим синдромом называют группу гетерогенных клональных заболеваний крови, объединенных следующими признаками: неэффективный гемопоэз, периферическая цитопения, дисплазия в одном или более ростке кроветворения с высоким потенциалом трансформации в острый миелоидный лейкоз.
Недостаточное кроветворение проявляется анемией, повышенной кровоточивостью и подверженностью инфекциям. Миелодиспластический синдром (МДС) встречается у людей любого возраста, в том числе и детского, но в большей степени ему подвержены люди после 60 лет.
По МКБ-10 миелодиспластическим синдромам присваивается код D46.
Причины
Клетки крови синтезируются и созревают главным образом в костном мозге (этот процесс называется миелопоэзом, а ткань, в которой он происходит, называется миелоидной), затем, выполнив свою функцию и состарившись, уничтожаются селезенкой, а на их место приходят новые. При миелодиспластическом синдроме костный мозг теряет способность к воспроизводству клеток крови (всех – эритроцитов, лейкоцитов, тромбоцитов или только некоторых) в необходимом организму количестве, в кровь попадают незрелые клетки (бласты), в результате чего она хуже выполняет свои функции. Это проявляется характерной для МДС симптоматикой. Примерно в 30% случаев процесс миелопоэза становится со временем полностью бесконтрольным, количество бластных форм кровяных клеток увеличивается, вытесняя нормальные, зрелые клетки. Когда количество бластов в крови превышает 20% (ранее пороговым значением было 30%), ставится диагноз острого миелоидного лейкоза.
В зависимости от того, известна ли причина нарушения функции костного мозга, или нет, МДС делится на первичный, или идиопатический, и вторичный. Вторичный возникает в результате угнетения костномозговой функции после химиотерапевтического или лучевого воздействия. Такое воздействие обычно является частью противоопухолевой терапии, т. е. проводится по поводу какого-либо вида рака. В этом случае МДС можно рассматривать как осложнение.
Первичный, или идиопатический МДС возникает спонтанно, без какой-либо предшествующей патологии и по неизвестной причине. Возможно, предрасполагающим фактором является генетический, поскольку при некоторых видах синдрома обнаруживаются хромосомные изменения.
Факторами, способствующими развитию МДС, являются:
- курение;
- контакт с канцерогенными химическими веществами (пестициды, гербициды, бензол);
- воздействие ионизирующей радиации;
- пожилой возраст.
Формы заболевания
Как уже указывалось выше, МДС делится на два вида, первичный и вторичный.
Чаще встречается первичный МДС (около 80% всех случаев), большинство заболевших – пожилые люди (65-75 лет). Вторичным МДС также в основном страдают пожилые люди, по той причине, что и злокачественные опухоли, а значит, и их осложнения, у них встречаются чаще. Вторичный МДС хуже поддается терапии и связан с худшим прогнозом.
Кроме того, МДС делится на клинические типы в зависимости от типа бластных клеток, их количества и наличия хромосомных изменений, эта классификация предложена Всемирной Организацией Здравоохранения (ВОЗ). Согласно классификации ВОЗ, выделяют следующие формы МДС:
- рефрактерная (т. е. устойчивая к классической терапии) анемия;
- рефрактерная цитопения с мультилинейной дисплазией;
- МДС с изолированной делецией 5q;
- МДС неклассифицируемый;
- рефрактерная анемия с кольцевидными сидеробластами;
- Рефрактерная цитопения с мультилинейной дисплазией и кольцевыми сидеробластами;
- рефрактерная анемия с избытком бластов-1;
- рефрактерная анемия с избытком бластов-2.
Стадии заболевания
В протекании МДС выделяют три стадии, которые, однако, не всегда клинически четко отличаются между собой, различия определяются лабораторно. Это стадия анемии, стадия трансформации (промежуточная между анемией и острым лейкозом), и острый миелоидный лейкоз. Не все исследователи согласны с определением острого миелоидного лейкоза как стадии миелодиспластического синдрома, поскольку он относится к миелопролиферативным нарушениям (т. е. тем, которые характеризуются бесконтрольным клеточным ростом), тем самым не полностью соответствуя характеристикам МДС.
Симптомы
Основные симптомы МДС связаны с проявлениями анемии. Пациенты предъявляют жалобы на повышенную утомляемость, приступы головокружения, одышку при физической нагрузке, которая ранее переносилась легко. Анемия связана с нарушением продукции эритроцитов, следствием чего является низкий уровень гемоглобина в крови.
В некоторых случаях развивается геморрагический синдром, который характеризуется повышенной кровоточивостью. Пациент начинает замечать, что даже незначительные поверхностные повреждения вызывают длительно не останавливающееся кровотечение, может появиться кровоточивость десен, частые и спонтанные носовые кровотечения, петехии на коже и слизистых оболочках, а также множественные гематомы (синяки) либо без связи с какой-либо запоминающейся пациенту травмы, либо после незначительного ушиба или даже надавливания. Геморрагический синдром связан с нарушениями тромбоцитопоэза.
У больных с МДС также обнаруживается подверженность инфекционным болезням. Они часто болеют простудными заболеваниями, кожными бактериальными и грибковыми инфекциями. Такое состояние обусловлено нейтропенией (недостаточностью нейтрофилов).
Кроме того, признаками МДС могут быть:
- беспричинное повышение температуры, часто до высоких значений (38 °С и выше);
- снижение веса, уменьшение аппетита;
- гепатомегалия;
- спленомегалия;
- болевой синдром.
В ряде случаев МДС ничем себя не проявляет и обнаруживается случайно во время лабораторного исследования крови по другому поводу.
Диагностика
Основной метод диагностики МДС – лабораторный. При подозрении на миелодисплазию проводятся:
- Клинический анализ крови. При этом обнаруживается анемия (макроцитарная), ретикулоцитопения, лейкопения, нейтропения, при синдроме 5q – тромбоцитоз. Примерно у половины пациентов выявляется панцитопения.
- Биопсия костного мозга. Цитоз обычно в норме или увеличен, но примерно у 10% пациентов он снижен (гипопластический вариант МДС), есть признаки нарушенного гемопоэза одного или нескольких ростков кроветворения, может обнаруживаться повышенное содержание бластных форм, патологических сидеробластов (эритроциты, содержащие отложения железа). Для идентификации аномальных фенотипов проводят исследование иммунофенотипа костномозговых клеток, это позволяет проводить дифференциальную диагностику МДС и неклональных цитопений, что важно для прогноза.
- Цитогенетический анализ. У 40–70 % пациентов обнаруживаются клональные цитогенетические аномалии, особенно часто наблюдается делеция (моносомия) 7 хромосомы (7q), которая является прогностически неблагоприятной.
- Определение уровня железа и феритина в сыворотке. Уровни повышены.
- Определение эндогенного эриропоэтина (при Диагностика МДС проводится лабораторными методами
Диагностические критерии
Для определения МДС разработаны специальные критерии, т. е. условия, при соблюдении которых ставится данный диагноз. Диагностические критерии следующие:
- 1-, 2- или 3-ростковыя периферическая (т. е. обнаруживаемая в периферической крови) цитопения;
- дисплазия: признаки нарушения гемопоэза не менее 10% клеток не менее одного кроветворного ростка;
- характерные цитогенетические изменения (наличие патологического клона).
Цитопения должна быть стабильной и наблюдаться в течение не менее шести месяцев, однако если обнаруживается специфический кариотип, или ей сопутствует дисплазия не менее двух ростков кроветворения, достаточно двух месяцев.
Для постановки диагноза должны быть исключены другие заболевания, сопровождающиеся клеточной дисплазией и цитопенией.
При выявлении цитопении без других признаков МДС диагностируют идиопатическую цитопению, значение которой не установлено; при выявлении дисплазии без цитопении – идиопатическую дисплазию, значение которой не установлено. При этом требуется постоянное наблюдение пациента с повторным исследованием костного мозга через 6 месяцев, поскольку оба этих диагноза способны прогрессировать до МДС и острого миелоидного лейкоза (или другого миелопролиферативного заболевания).
Дифференциальная диагностика
МДС дифференцируется со следующими заболеваниями:
- анемии (прежде всего, мегалобластическая, сидеробластическая и апластическая);
- острый миелоидный лейкоз;
- лейкопения с нейтропенией;
- первичная иммунная тромбоцитопения;
- клональный гемопоэз с неопределенным потенциалом;
- первичный миелофиброз;
- ВИЧ;
- тяжелая интоксикация различной этиологии.
Лечение
В 1997 году была разработана специальная шкала, называемая шкалой IPSS (International Scoring Prognostic System, Международная шкала оценки прогноза), разделяющая пациентов на группы риска. В соответствии с определенной группой риска выбирается лечебная тактика, и, что следует из названия, оценивается прогноз.
Баллы присваиваются с учетом трех факторов:
- количество бластных форм;
- количество пораженных кроветворных ростков;
- цитогенетическая категория.
Что такое миелодисплазия и как её лечат
Спинной мозг – орган центральной нервной системы позвоночных, расположенный в позвоночном канале. Именно этот орган отвечает за выполнение важнейших рефлекторных функций. Недоразвитие спинного мозга, или миелодисплазия, – серьезная патология врожденного характера, развивающаяся уже на эмбриональной стадии. Ознакомимся с заболеванием, изучим сопровождающие его симптомы и рассмотрим варианты лечения.
Что такое миелодисплазия
Миелодисплазия – что это такое? Это патология спинного мозга, которая возникает при наличии генетической предрасположенности и становится причиной нарушения функционирования тазовых органов и нижних конечностей. Диагностируется и развивается преимущественно в детском возрасте.
Это собирательное понятие, которое объединяет группу пороков спинного мозга, отличающихся своей локализацией, степенью нарушения функций опорно-двигательной системы и симптоматикой.
Причины миелодисплазии
Порок закладывается еще на ранней стадии беременности. Главная причина, по мнению врачей, заключается в нарушении эмбрионального развития плода.
Этот период состоит из трех: начальный, зародышевый и плодный. В течение всех трех этапов плод должен находится под тщательным наблюдением специалистов. Важно выявить патологию вовремя, что заранее продумать схему дальнейшей терапии.
Формы болезни
С легкой формой миелодисплазии человек может прожить всю жизнь, так и не узнав о своем диагнозе. В других случаях патология спинного мозга дает о себе знать уже в раннем возрасте.
То, как будет проявляется заболевание у пациента, зависит от его степени тяжести, которая, в свою очередь, обусловливается локализацией и глубиной поражения спинного мозга.
Понятие миелодисплазия обобщает ряд пороков спинного мозга:
- спина бифида (подробнее смотрите на видео в конце статьи);
- спинномозговая грыжа;
- сирингомиелия — образование полостей в спинном мозге;
- спинномозговая дизрафия — порок развития, при котором средняя линия позвоночника полноценно не закрывается;
- кисты;
- спайки между нервными корешками.

Симптомы
Проявление симптомов зависит от классификации миелодисплазии. Тем не менее, выделяют ряд наиболее часто встречаемых признаков порока спинного мозга:
- вывихи тазобедренного сустава;
- косолапость;
- боль, сконцентрированная в области спины;
- отсутствие чувствительности;
- парезы нижних и верхних конечностей;
- энурез и энкопрез — недержание мочи и кала;
- гидроцефалия.
Важно! При наличие указанных выше симптомов следует незамедлительно обратиться к специалистам за квалифицированной помощью, так как последствия миелодисплазии весьма серьезны.
Немедленная госпитализация необходима при возникновении следующих угрожающих жизни ситуаций:
- паралич, парез конечностей;
- сильное сокращение двигательной активности;
- нарастающая слабость в конечностях;
- нарушение функций органов таза;
- увеличение размеров головы;
- наличие признаков задержки психического и моторного развития ребенка.
Диагностика
После консультации с врачом пациента направляют на компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) или другие нейровизуальные исследования. Такие процедуры оценивают состояние мышц мочевого пузыря и нервных клеток, которые участвуют в процессе мочеиспускания.
Также часто для диагностики миелодисплазии применяют соматосенсорные тесты и электронейромиографию.
По результатам процедур врач выявляет наличие патологических изменений и классифицирует миелодисплазию.

Лечение
После того, как заболевание было диагностировано, специалист назначает наиболее эффективную терапию. Немаловажную роль при выборе метода лечения миелодисплазии пояснично-крестцового отдела позвоночника у детей играет степень тяжести заболевания, а также возраст и вес пациента.
Медикаментозная терапия
При лечении миелодисплазии пациенту необходимо пройти медикаментозную терапию:
- При наличии парезов конечностей выписывают «Прозерин» и «Галантамин». Их действие направлено на повышение тонуса мышечной системы.
- Если содержание спинномозгового экссудата в головном мозге выше нормы, то курс терапии включает дегидратационные препараты – «Диакарб» и сульфат магния.
- Также необходимо следить за количеством калия в организме. Для этого пациенту назначают «Аспаркам».
- Чтобы урегулировать деятельность центральной нервной системы, выписывают «Церебролизин» или «Пирацетам».
Народные методы лечения
К сожалению, никакие народные средства не способны помочь пациенту в борьбе с миелодисплазией, поскольку заболевание слишком серьезно и поддается только профессиональной терапии.
Хирургическое вмешательство
Хирургическое вмешательство – наиболее эффективный вид лечения миелодисплазии. Как правило, оно требуется при наличии врожденных нарушений или если необходимо устранить межпозвоночную грыжу. Операция неизбежна при разрыве спинномозговых оболочек, при котором происходит обильное кровотечение.
 Хирургическое вмешательство останавливает патологический процесс и предотвращает потерю трудоспособности.
Хирургическое вмешательство останавливает патологический процесс и предотвращает потерю трудоспособности.
Тем не менее, при выборе типа лечения миелодисплазии необходимо учитывать долгий срок восстановления после операции. Длительность этого периода нельзя точно определить, так как у каждого пациента он протекает по-разному. Чтобы сократить этот этап, пациент должен прислушиваться к рекомендациям специалистов и строго их придерживаться.
Лечебная физкультура
Лечебная физкультура значительно улучшает состояние пациента, страдающего миелодисплазией. Однако не следует ожидать мгновенного результата. Зачастую полного выздоровления не происходит. Для восстановления, помимо лечебной физкультуры, необходимо медикаментозное лечение.
Врач подбирает для каждого пациента индивидуальный комплекс упражнений, который зависит от степени тяжести патологии. Основные упражнения лечебной физкультуры:
- Стоя, пациент поднимает руки вверх и скрепляет их в замок, затем отводит назад правую ногу. Снова приняв исходное положение, проделывает тоже самое с левой ногой. Так восемь раз.
- Расставив ноги на ширине плеч, пациент совершает наклоны вперед таким образом, чтобы коснуться пола. Повторяет упражнение 7 раз.
- Приняв стойку на коленях и заведя руки за голову, пациент совершает два пружинящих поворота туловища направо, а затем налево. Так 4 раза.
Важно! Во избежание осложнений необходимо следовать всем врачебным указаниям и помнить об осторожности. Если при выполнении какого-либо упражнения появились сильные болевые ощущения, нужно незамедлительно проконсультироваться со специалистом.
Физиотерапевтические процедуры

Физиотерапевтические процедуры – неотъемлемая часть мероприятий, направленных на лечение миелодисплазии.
К наиболее эффективным и часто рекомендуемым относятся:
- лазерное воздействие на акупунктурные точки;
- электростимуляция спинного мозга;
- эпидуральные блокады для предотвращения болевых ощущений.
Чтобы определить результативность процесса лечения, лечащий врач опирается на ряд показателей:
- отсутствие проблем с оттоком цереброспинальной жидкости;
- полноценное развитие организма ребенка;
- восстановление объема и тонуса мышц;
- улучшение силовых показателей и трофики мышц;
- стабилизация работы органов таза.
Профилактика
Миелодисплазия – весьма сложная патология, вызывающая боли, дискомфорт, нарушения работы внутренних органов, конечностей. Маленьким детям особенно трудно переносить такие заболевания.
Чтобы исключить вероятность развития патологии, каждой матери в течение всей беременности необходимо соблюдать ряд профилактических мер.
Отметим основные из них:
- полноценное и сбалансированное питание;
- отказ от вредных привычек;
- прием только одобренных врачом медикаментов;
- предотвращение развития внутриутробных инфекций;
- регулярные визиты к врачу.
Конечно же, предложенные меры не гарантируют 100% результат, но они способны существенно сократить риск развития миелодисплазии у плода.

Заключение
Миелодисплазия – серьезная патология, для лечения которой требуется время, терпение и силы. Маленьким пациентам с таким тяжелым диагнозом особенно трудно бороться с болезнью. Каждому родителю в первую очередь нужно думать о будущем своего ребенка. Чтобы малыш был здоров, необходимо следовать профилактическим мерам, которые нетрудно соблюдать.
Если же пришлось столкнуться с таким диагнозом, не отчаивайтесь. Проконсультируйтесь с квалифицированными специалистами и своевременно начинайте подходящий курс лечения.
Миелодиспластический синдром
Миелодиспластический синдром – группа гематологических заболеваний, при которых наблюдаются цитопения, диспластические изменения костного мозга и высокий риск возникновения острого лейкоза. Характерные симптомы отсутствуют, выявляются признаки анемии, нейтропении и тромбоцитопении. Диагноз устанавливается с учетом данных лабораторных анализов: полного анализа периферической крови, гистологического и цитологического исследования биоптата и аспирата костного мозга и т. д. Дифференциальный диагноз может представлять значительные затруднения. Лечение – переливание компонентов крови, химиотерапия, иммуносупрессивная терапия, пересадка костного мозга.
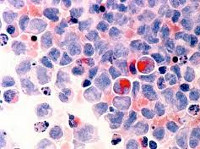
Общие сведения
Миелодиспластический синдром – группа заболеваний и состояний с нарушениями миелоидного кроветворения и высоким риском развития острого лейкоза. Вероятность развития увеличивается с возрастом, в 80% случаев данный синдром диагностируется у людей старше 60 лет. Мужчины страдают несколько чаще женщин. У детей миелодиспластический синдром практически не встречается. В последние десятилетия гематологи отмечают увеличение заболеваемости среди лиц трудоспособного возраста. Предполагается, что причиной «омоложения» болезни могло стать существенное ухудшение экологической обстановки.
До недавнего времени лечение миелодиспластического синдрома было только симптоматическим. Сегодня специалисты разрабатывают новые методы терапии, однако эффективное лечение этой группы болезней все еще остается одной из самых сложных проблем современной гематологии. Пока прогноз при миелодиспластическом синдроме, в основном, зависит от особенностей течения болезни, наличия или отсутствия осложнений. Лечение осуществляют специалисты в сфере онкологии и гематологии.

Причины и классификация миелодиспластического синдрома
С учетом причин развития различают два типа миелодиспластического синдрома: первичный (идиопатический) и вторичный. Идиопатический вариант выявляется в 80-90% случаев, диагностируется преимущественно у пациентов старше 60 лет. Причины возникновения установить не удается. В числе факторов риска первичного миелодиспластического синдрома – курение, повышенный уровень радиации при выполнении профессиональных обязанностей или проживании в неблагоприятной экологической зоне, частый контакт с бензином, пестицидами и органическими растворителям, некоторые наследственные и врожденные заболевания (нейрофиброматоз, анемия Фанкони, синдром Дауна).
Вторичный вариант миелодиспластического синдрома наблюдается в 10-20% случаев, может возникать в любом возрасте. Причиной развития становится химиотерапия или радиотерапия по поводу какого-то онкологического заболевания. В число лекарственных средств с доказанной способностью вызывать миелодиспластический синдром включают циклофосфан, подофиллотоксины, антрациклины (доксорубицин) и ингибиторы топоизомеразы (иринотекан, топотекан). Вторичный вариант отличается более высокой резистентностью к лечению, более высоким риском развития острого лейкоза и более неблагоприятным прогнозом.
В современной редакции классификации ВОЗ различают следующие типы миелодиспластического синдрома:
- Рефрактерная анемия. Сохраняется более полугода. В анализе крови бласты отсутствуют либо единичные. В костном мозге дисплазия эритроидного ростка.
- Рефрактерная анемия с кольцевыми сидеробластами. Сохраняется более полугода. В анализе крови бласты отсутствуют. В костном мозге дисплазия эритроидного ростка.
- Рефрактерная цитопения с многолинейной дисплазией. В анализе крови тельца Ауэра отсутствуют, бласты отсутствуют либо единичные, выявляются панцитопения и увеличение количества моноцитов. В костном мозге диспластические изменения менее 10% клеток в 1 миелоидной клеточной линии, бластов менее 5%, телец Ауэра нет.
- Рефрактерная анемия с избытком бластов-1. В анализе крови тельца Ауэра отсутствуют, бластов более 5%, цитопения и увеличение количества моноцитов. В костном мозге дисплазия одной либо нескольких клеточных линий, бластов 5-9%, телец Ауэра нет.
- Рефрактерная анемия с избытком бластов-2. В анализе крови увеличение количества моноцитов, цитопения, бластов 5-19%, могут выявляться тельца Ауэра. В костном мозге дисплазия одной либо нескольких клеточных линий, бластов 10-19%, обнаруживаются тельца Ауэра.
- Неклассифицируемый миелодиспластический синдром. В анализе крови цитопения, бласты отсутствуют либо единичные, тельца Ауэра отсутствуют. В костном мозге дисплазия одного мегакариоцитарного либо гранулоцитарного ростка, бластов более 5%, тельца Ауэра отсутствуют.
- Миелодиспластический синдром, ассоциированный с изолированной делецией 5q. В анализе крови анемия, бластов более 5%, возможен тромбоцитоз. В костном мозге более 5% бластов, тельца Ауэра отсутствуют, изолированная делеция 5q.
Симптомы миелодиспластического синдрома
Клиническая симптоматика определяется степенью нарушений миелопоэза. При мягко протекающих расстройствах возможно длительное бессимптомное или стертое течение. Из-за слабой выраженности клинических проявлений некоторые больные не обращаются к врачам, и миелодиспластический синдром обнаруживается во время проведения очередного медицинского осмотра. При преобладании анемии наблюдаются слабость, одышка, плохая переносимость физических нагрузок, бледность кожных покровов, головокружения и обморочные состояния.
При миелодиспластическом синдроме с тромбоцитопенией возникает повышенная кровоточивость, отмечаются десневые и носовые кровотечения, на коже появляются петехии. Возможны подкожные кровоизлияния и меноррагии. Миелодиспластический синдром с выраженными нейтропенией и агранулоцитозом проявляется частыми простудами, стоматитом, синуситом или стрептодермией. В тяжелых случаях возможно развитие пневмонии или сепсиса. Инфекционные заболевания нередко вызываются грибками, вирусами или условно-патогенными микробами. У каждого пятого пациента с миелодиспластическим синдромом выявляется увеличение лимфоузлов, селезенки и печени.
Диагностика миелодиспластического синдрома
Диагноз выставляется с учетом данных лабораторных исследований: анализа периферической крови, биопсии костного мозга с последующим цитологическим исследованием, цитохимических и цитогенетических тестов. В анализе периферической крови больных миелодиспластическим синдромом обычно обнаруживается панцитопения, реже выявляется дву- или одноростковая цитопения. У 90% пациентов наблюдается нормоцитарная либо макроцитарная анемия, у 60% – нейтропения и лейкопения. У большинства больных миелодиспластическим синдромом отмечается тромбоцитопения.
При исследовании костного мозга количество клеток обычно нормальное либо повышенное. Уже на ранних стадиях обнаруживаются признаки дизэритропоэза. Количество бластов зависит от формы миелодиспластического синдрома, может быть нормальным либо увеличенным. В последующем наблюдаются дисгранулоцитопоэз и дисмегакариоцитопоэз. У некоторых больных признаки дисплазии костного мозга выражены очень слабо. В процессе цитогенетического исследования у ¾ больных выявляются хромосомные нарушения. Дифференциальный диагноз миелодиспластического синдрома проводят с В12-дефицитной анемией, фолиево-дефицитной анемией, апластической анемией, острым миелолейкозом и другими острыми лейкозами.
Лечение и прогноз при миелодиспластическом синдроме
Тактика лечения определяется выраженностью клинической симптоматики и лабораторных изменений. При отсутствии явных признаков анемии, геморрагического синдрома и инфекционных осложнений осуществляется наблюдение. При миелодиспластическом синдроме с выраженной анемией, тромбоцитопенией и нейтропенией, а также при высоком риске возникновения острого лейкоза назначают сопроводительную терапию, химиотерапию и иммуносупрессивную терапию. При необходимости осуществляют пересадку костного мозга.
Сопроводительная терапия является самым распространенным методом лечения миелодиспластического синдрома. Предусматривает внутривенные инфузии компонентов крови. При длительном применении может провоцировать повышение уровня железа, влекущее за собой нарушения деятельности жизненно важных органов, поэтому переливания гемокомпонентов производят при одновременном приеме хелаторов (лекарственных средств, связывающих железо и способствующих его выведению).
Иммуносупрессоры эффективны при лечении миелодиспластического синдрома с отсутствием хромосомных аномалий, наличием гена HLA-DR15 и гипоклеточном костном мозге. Химиотерапию применяют при невозможности трансплантации костного мозга. Высокие дозы препаратов используют при трансформации миелодиспластического синдрома в острый лейкоз, а также при рефрактерных анемиях с избытком бластов при нормоклеточном и гиперклеточном костном мозге, низкие – при невозможности пересадки костного мозга. Наряду с перечисленными средствами пациентам назначают гипометилирующие средства (азацитидин). Наиболее надежным способом достижения полноценной длительной ремиссии является трансплантация костного мозга.
Прогноз зависит от типа миелодиспластического синдрома, количества хромосомных аномалий, необходимости в регулярных переливаниях компонентов крови, выраженности клинических проявлений и наличия осложнений. Различают 5 групп риска. Средняя выживаемость больных миелодиспластическим синдромом, входящих в группу с самым низким уровнем риска, составляет более 11 лет; с самым высоким – около 8 месяцев. Вероятность отторжения костного мозга после трансплантации – около 10%.
Миелодиспластический синдром: причины, признаки, диагностика, как лечить, прогноз

Миелодиспластический синдром (МДС) — тяжелое гематологическое заболевание, которое относится к группе онкопатологий и плохо поддается терапии . В основе недуга лежит нарушение процесса воспроизведения клеток крови: их развития и деления. В результате подобных аномалий образуются онкологические структуры, и формируются незрелые бласты. Постепенно количество нормально функционирующих, зрелых клеток в организме уменьшается. Данный синдром называют «дремлющим лейкозом» из-за скопления в крови бластных клеток.
Костный мозг — важный кроветворный орган, в котором происходят процессы образования, развития и созревания клеток крови, то есть осуществляется гемопоэз. Этот орган также принимает участие в иммунопоэзе — процессе созревания иммунокомпетентных клеток. У взрослого человека в костном мозге содержатся незрелые, недифференцированные и низкодифференцированные клетки – стволовые.

Большинство заболеваний костного мозга обусловлены мутацией стволовой клетки крови и нарушением ее дифференциации. МДС не является исключением. Расстройство кроветворения приводит к развитию острого лейкоза. Причина первичного МДС неизвестна. Мутагенные факторы оказывают негативное воздействие на стволовую клетку крови, что приводит к нарушению ДНК и выработке в костном мозге аномальных клеток, постепенно вытесняющих нормальные. Вторичный синдром развивается в результате длительного лечения цитостатиками, при частом контактировании с химическими веществами, в следствии облучения. Заболевание чаще развивается у пожилых лиц старше 60 лет, чаще у мужчин. Раньше среди детей синдром практически не встречался. В настоящее время недуг «помолодел». Все чаще случаи МДС наблюдаются у больных среднего возраста, что связано с экологическими проблемами крупных городов. Миелодиспластический синдром имеет код по МКБ-10 D46.
Цитопения — клиническое проявление патологий системы кроветворения. Симптоматика недуга определяется поражением определенной клеточной линии. У больных возникает слабость, утомляемость, бледность, головокружение, лихорадка, кровоточивость, кровоизлияния. Специфические признаки при этом отсутствуют. Диагностика патологии основывается на результатах гемограммы и гистологического исследования биоптата костного мозга. Лечение заключается в переливании основных компонентов крови, проведении химиотерапии, иммуносупрессивной терапии и пересадке костного мозга.

цитопения с нарушением созревания клеток крови по нескольким росткам
Эффективное лечение МДС – одна из самых сложных проблем современной медицины. Его проводят специалисты в области онкогематологии. Синдром в запущенных случаях приводит к онкологии. Но так происходит не всегда. Легкие формы недуга типа рефракционной анемии обычно не заканчиваются формированием рака. Недостаток клеток крови приводит к анемии, кровоточивости, сердечной дисфункции, увеличению риска развития инфекционных заболеваний. Прогноз МДС определяется особенностями течения патологического процесса, своевременностью диагностических и общетерапевтических мероприятий. Своевременная терапия – единственный реальный шанс сохранить и продлить жизнь больных.
Этиология и патогенез
Гемопоэз – процесс кроветворения, который заключается в образовании и созревании клеток крови. Он происходит непрерывно, что связано с коротким сроком жизни клеток: от нескольких дней до 3-4 месяцев. Ежедневно в живом организме синтезируется огромное количество новых кровяных телец из клеток-предшественников. В процессе миелопоэза образуются миелоидные клетки – эритроцитарные, лейкоцитарные и тромбоцитарные клеточные элементы. Под воздействием негативных экзогенных и эндогенных факторов в костном мозге происходят патологические изменения, возникает расстройство кроветворения.

Этиология и патогенез МДС в настоящее время полностью не изучены. Ученые установили факторы, провоцирующие развитие патологии:
- загрязнения окружающей среды,
- радиоактивное излучение,
- табакокурение,
- опасные и вредные производственные факторы,
- контакты с агрессивными веществами,
- длительное проведение иммуносупрессивной терапии,
- врожденные генетические заболевания.
Первичный или идиопатический синдром — недуг невыясненной этиологии, который развивается в 80% случаев у лиц в возрасте 60-65 лет.
Вторичный синдром обусловлен воздействием на организм химиотерапевтических препаратов или лучевой терапии. Эта форма обычно развивается у молодых людей, быстро прогрессирует, отличается высокой устойчивостью к лечению и максимальным риском развития острого лейкоза.
В костном мозге вырабатываются все клеточные элементы крови. Там они находятся в незрелом состоянии, то есть являются предшественниками зрелых форм. По мере необходимости каждая из них превращается в полноценные клетки и выполняет жизненно важные функции, от которых зависит процесс дыхания, гемостаз, иммунная защита. При МДС стволовые клетки погибают до выхода в кровяное русло и не достигают своей функциональной зрелости. Это приводит к дефициту нормальных клеточных форм в крови и нарушению их функций, связанному с клеточной дисплазией.
МДС часто называют тлеющей лейкемией или предлейкозом, обусловленном генной мутацией стволовых клеток. Клональная пролиферация эритроидных, миелоидных и мегакариоцитарных форм приводит к неэффективному гемопоэзу и панцитопении. В костном мозге и крови происходят характерные морфологические изменения, обусловленные аномальной клеточной продукцией. У больных увеличивается печень и селезенка. Нестабильность синдрома обусловлена тенденцией к переходу в острый миелобластный лейкоз.
Симптоматические проявления
МДС не имеет специфической симптоматики. Его клинические проявления определяются степенью тяжести и формой недуга.
 Анемический синдром — постоянный и обязательный признак патологии. Для него характерны гиперхромия и макроцитоз. Большой размер эритроцитов и их интенсивное окрашивание, зависящее от повышенного содержания гемоглобина, – признаки анемии при МДС и остром лейкозе. При анемии больные быстро утомляются, плохо переносят физические нагрузки, жалуются на головокружение, одышку, боль в груди, костях и суставах, невозможность сосредоточится. Их кожа становится бледной, ухудшается аппетит, снижается вес и работоспособность, возникает нервозность, цефалгия, дрожь в теле, шум в ушах, сонливость, тахикардия, обмороки. Плохо переносят анемию престарелые больные, а также лица с сердечно-легочной патологией. У них могут развиться тяжелые последствия – стенокардия, инфаркт миокарда, аритмии.
Анемический синдром — постоянный и обязательный признак патологии. Для него характерны гиперхромия и макроцитоз. Большой размер эритроцитов и их интенсивное окрашивание, зависящее от повышенного содержания гемоглобина, – признаки анемии при МДС и остром лейкозе. При анемии больные быстро утомляются, плохо переносят физические нагрузки, жалуются на головокружение, одышку, боль в груди, костях и суставах, невозможность сосредоточится. Их кожа становится бледной, ухудшается аппетит, снижается вес и работоспособность, возникает нервозность, цефалгия, дрожь в теле, шум в ушах, сонливость, тахикардия, обмороки. Плохо переносят анемию престарелые больные, а также лица с сердечно-легочной патологией. У них могут развиться тяжелые последствия – стенокардия, инфаркт миокарда, аритмии.- Нейтропения характеризуется лихорадкой, снижением сопротивляемости организма к патогенным биологическим агентам, частым развитием инфекционных заболеваний бактериальной и вирусной этиологии. У больных повышается температура тела, потливость, возникает слабость, увеличиваются лимфоузлы. Сепсис и пневмония у таких пациентов часто заканчиваются летальным исходом.
- При тромбоцитопении кровоточат десна, появляются гематомы и петехии, часто течет кровь из носа, возникают длительные кровотечения после мелких хирургических вмешательств и различных инвазивных манипуляций. Возможно развитие внутренних кровотечений, меноррагий, кровоизлияний в головной мозг. Массивная потеря крови часто становится причиной смерти пациентов.
- У больных возникает лимфаденит, гепатомегалия, спленомегалия, специфическое поражение кожи — лейкемиды.
МДС долгое время может протекать бессимптомно или иметь стертое течение. Больные часто не обращают внимание на слабовыраженные клинические проявления и не посещают своевременно врача. Обычно МДС обнаруживают случайно во время проведения очередного медосмотра.
Диагностика
Диагноз МДС ставят после проведения лабораторного исследования периферической крови и гистологического исследования биоптата костного мозга. Специалисты изучают образ жизни больного, его анамнез, наличие профессиональных вредностей.

наиболее достоверный диагностический метод – трепанбиопсия костного мозга
Диагностические методы при МДС:
- гемограмма — анемия, лейкопения, нейтропения, моноцитоз; панцитопения – абсолютное показание для цитологического исследования костного мозга;
- биохимия крови – определение уровня железа, фолиевой кислоты, эритропоэтина, ЛДГ и АСТ, АЛТ, щелочной фосфатазы, мочевины;
- иммунограмма – специальный комплексный анализ, позволяющий определить, в каком состоянии находится иммунная система;
- гистология костного мозга выявляет деструкцию ткани, очаги поражения, наличие аномальных клеток, дисбаланс кроветворной и жировой ткани, гиперплазию всех ростков кроветворения, признаки дисплазии клеток;

- цитохимическое исследование – нарушение обмена микроэлементов и витаминов: щелочной фосфатазы в лейкоцитах, миелопероксидазы, железа;
- цитогенетический анализ – выявление хромосомных аномалий;
- дополнительные инструментальные исследования, позволяющие оценить состояние внутренних органов — УЗИ, КТ и МРТ.
Только после полноценной диагностики и постановки правильного диагноза можно переходить к лечению недуга.
Лечение
Интенсивное лечение МДС заключается в применении целого комплекса мероприятий. В тяжелых случаях медикаментозную терапию проводят в условиях стационара. Больные с более легкими формами синдрома лечатся амбулаторно или на дневном стационаре. Основными среди общетерапевтических мероприятий являются химиотерапия и иммуносупрессивные методики. Трансплантация костного мозга проводится при тяжелом течении болезни и повышает шансы больных на выздоровление.

Лечение МДС проводится с целю нормализации показателей периферической крови, устранения симптомов патологии, предупреждения трансформации недуга в острый лейкоз, улучшения и продления жизни больных.
Симптоматическая терапия направлена на устранение клинических проявлений синдрома и сопутствующих заболеваний, осложняющих течение основного недуга.
- Внутривенное капельное введение кровяных ингредиентов – тромбоконцентрата или эритроцитарной массы. Тромбоцитарную массу переливают редко.
- Для профилактики гемосидероза – «Дисферал».
- Иммуносупрессоры – «Леналидомид», антитимоцитарный и антилимфоцитарный глобулин, «Циклоспорин А», комбинации глюкокортикоидов.
- Химиотерапевтические средства – «Цитарабин», «Дакоген», «Мельфалан».
- Препараты-стимуляторы эритропоэза — железосодержащие препараты: «Ферроплекс», «Фенюльс», «Сорбифер дурулес»; препараты витаминов: «Цианкобаламин», «Фолиевая кислота»; анаболики-стероиды: «Анаполон», «Нандролон»; препараты эритропоэтина: «Эральфон», «Эпокомб»
- Стимуляторы лейкопоэза – «Нейпоген», «Лейкоген», «Метилурацил», «Интерлейкин».
- Ингибирование апоптоза – естественной гибели клеток – «Сандиммун», «Весаноид».
- Ингибиторы развития кровеносных сосудов – «Талидамид», «Ревлимид».
- Гипометилирующие средства – «Азацитидин».
- При развитии инфекционных осложнений — антибиотики и антимикотики.
Схема лечения и дозировка препаратов зависят от возраста пациента, степени тяжести заболевания и общего состояния здоровья. Эффективность медикаментозной терапии достаточно низкая и непродолжительная. Единственный способ спасти больного — выполнить пересадку костного мозга. В тяжелых случаях также проводят трансплантацию стволовых клеток. Несмотря на свою эффективность, эти способы лечения имеют много недостатков: являются дорогостоящими, имеют высокую вероятность отторжения трансплантата, требуют дополнительной подготовки пациента к операции, вызывают трудности в поиске подходящего донора.
В настоящее время развитие генной инженерии и культивирование клеток крови достигли нового уровня. С их помощью процесс кроветворения можно регулировать. Специалисты определяют сколько клеток недовырабатывается индивидуально у каждого больного, а затем переходят непосредственно к лечению.
С помощью любого из вышеперечисленных методов можно добиться полной ремиссии синдрома.
Профилактика
Специфической профилактики синдрома не существует. Профилактические мероприятия, не допускающие ухудшения состояния больных и предупреждающие трансформацию синдрома в лейкоз:
- укрепление иммунитета,
- сбалансированное питание,
- поддержание гемоглобина на оптимальном уровне,
- частые прогулки на свежем воздухе,
- своевременное обращение к врачу при появлении первых признаков синдрома,
- периодическая сдача анализов и прохождение необходимых исследований,
- гигиена кожи,
- защита от контактов с химическими веществами,
- защита от радиации,
- ограничение активной физической нагрузки,
- своевременное лечение простудных и инфекционных заболеваний.
Прогноз
Прогноз МДС неоднозначный. Он зависит от тяжести патологии и своевременности лечения. Продолжительность жизни при легких формах синдрома составляет 15 лет, при наличии тяжелого течения недуга она не превышает 10 месяцев. При отсутствии или неэффективности лечения МДС трансформируется в острый лейкоз. Адекватная терапия обеспечивает максимальное продление жизни. Наблюдение за больными, имеющими стертую клиническую картину и относительно благоприятное течение недуга, осуществляют постоянно, даже в период стабильных показателей крови и костного мозга.
У пожилых людей синдром протекает особенно тяжело и плохо лечится. Это связано с наличием у них хронических заболеваний и подавлением иммунитета. Их организм не справляется, и процесс выздоровления затягивается.
Видео: базовая информация о миелодиспластическом синдроме
Источники:
http://vashaspina.ru/mielodisplaziya-u-detej-simptomy-lechenie/
http://www.neboleem.net/mielodisplasticheskij-sindrom.php
http://revmatolog.org/spina/mielodisplaziya-i-kak-eyo-lechat.html
http://www.krasotaimedicina.ru/diseases/oncologic/myelodysplastic-syndrome
http://sindrom.info/mielodisplasticheskij/
http://ortocure.ru/pozvonochnik/prochee/mielopatiya.html

 Анемический синдром — постоянный и обязательный признак патологии. Для него характерны гиперхромия и макроцитоз. Большой размер эритроцитов и их интенсивное окрашивание, зависящее от повышенного содержания гемоглобина, – признаки анемии при МДС и остром лейкозе. При анемии больные быстро утомляются, плохо переносят физические нагрузки, жалуются на головокружение, одышку, боль в груди, костях и суставах, невозможность сосредоточится. Их кожа становится бледной, ухудшается аппетит, снижается вес и работоспособность, возникает нервозность, цефалгия, дрожь в теле, шум в ушах, сонливость, тахикардия, обмороки. Плохо переносят анемию престарелые больные, а также лица с сердечно-легочной патологией. У них могут развиться тяжелые последствия – стенокардия, инфаркт миокарда, аритмии.
Анемический синдром — постоянный и обязательный признак патологии. Для него характерны гиперхромия и макроцитоз. Большой размер эритроцитов и их интенсивное окрашивание, зависящее от повышенного содержания гемоглобина, – признаки анемии при МДС и остром лейкозе. При анемии больные быстро утомляются, плохо переносят физические нагрузки, жалуются на головокружение, одышку, боль в груди, костях и суставах, невозможность сосредоточится. Их кожа становится бледной, ухудшается аппетит, снижается вес и работоспособность, возникает нервозность, цефалгия, дрожь в теле, шум в ушах, сонливость, тахикардия, обмороки. Плохо переносят анемию престарелые больные, а также лица с сердечно-легочной патологией. У них могут развиться тяжелые последствия – стенокардия, инфаркт миокарда, аритмии.

