Миалгия – симптомы и лечение, медикаменты
 С мышечной болью в той или иной степени знаком практически каждый, только не всем известно, что у данного явления есть собственное название – миалгия.
С мышечной болью в той или иной степени знаком практически каждый, только не всем известно, что у данного явления есть собственное название – миалгия.
Даже вполне здоровый человек после интенсивных физических нагрузок может испытывать неприятные ощущения в теле, вызванные повышением тонуса мышц.
Но этот пример – только один из вариантов возможных причин миалгии, которых в действительности гораздо больше, ведь само понятие значительно шире и включает в себя любую мышечную боль различной локализации.
Болевой синдром обычно охватывает рифленые мышцы, которые находятся в прямом подчинении у центральной нервной системы. Пациентов с этим диагнозом чаще всего беспокоит боль в области шеи, позвоночника и конечностей. Миалгия является одной из наиболее часто встречающихся болезней мышц, которой подвержены лица любых возрастов.
Причины возникновения миалгии
Какие причины способствуют развитию миалгии, и что это такое? Источником боли при миалгии является спазм, поражающий мышцы и провоцирующий зажатие нервных окончаний. Подобная ситуация может возникнуть из-за любого длительного статистического напряжения мышц, например, после долгого нахождения в одной позе.
Если перечислить другие важные причины миалгии, нельзя не упомянуть заболевания, сопровождающиеся инфицированием (ОРВИ, грипп), воспалением или носящие хронический характер.
Влияние оказывают патологии опорно-двигательного аппарата в целом и позвоночника в частности, хроническая усталость, стресс, растяжение и перенапряжение мышц в процессе физической деятельности, ушибы, повреждения, переохлаждение, радикулит, нарушение процессов обмена, малоподвижность и прочие. Перечисленные явления вызывают гипертонус мышечной ткани, что ухудшает течение обменных процессов и приводит к серьезным последствиям для здоровья.
Миалгия может выступать как самостоятельное заболевание, проявляющееся болью в мышцах при их работе и в состоянии покоя, но иногда она служит симптомом другой болезни.
Симптомы миалгии
 Для миалгии характерно медленное и скрытое течение на начальных этапах заболевания, когда на наличие проблемы указывают только отдельные болезненные проявления, которые возникают после физической нагрузки или при неловком движении.
Для миалгии характерно медленное и скрытое течение на начальных этапах заболевания, когда на наличие проблемы указывают только отдельные болезненные проявления, которые возникают после физической нагрузки или при неловком движении.
Мышечная боль ноющая, давящая, тупая, может сопровождаться общей слабостью мышц, болезненной пальпацией, тошнотой и чувством скованности.
Специфика симптомов миалгии и локализации неприятных ощущений находится в прямой зависимости от вида заболевания, которых существует несколько:
1) Чаще других встречается фибромиалгия. Для нее характерна симметричность боли, которая может охватывать любую часть тела, включать в зону поражения не только мышцы, но и связки, сухожилия. Среди основных симптомов отмечается болевой синдром, усиливающийся при давлении на пострадавшую мышечную ткань. Наиболее уязвимые для этой формы миалгии части тела – шея, поясничная, плечевая и затылочная области.
2) В тесной связи с другими заболеваниями, например, гриппом, находится миозит (альтернативное название – воспалительная миалгия). Он представляет собой воспаление мышечных тканей, которое может появляться по причине поражения сосудов и нарушения кровотока в мышцах. Острые боли обычно охватывают конечности и туловище даже в момент выполнения элементарных движений. Особую опасность представляет миозит мышц шеи. Лечение заболевания должно проводиться под контролем специалистов.
3) Отличительная черта полимиозита связана со способностью болевого синдрома менять место локализации и сопровождаться симптомами, среди которых дистрофия и ослабление мышц. Заболевание обычно начинается с болей в области шеи и плечевого пояса, со временем охватывает таз и мышечную ткань конечностей.
4) Под таким понятием, как болезнь Борнхольма, скрывается миалгия эпидемической природы. Она возникает после проникновения в организм вируса Коксаки. Среди симптомов этого недуга отмечается острый и приступообразный болевой синдром, значительное повышение температуры тела, озноб и рвота. В зоне поражения болью находятся руки, шея, спина и грудь. Продолжительность протекания такой миалгии составляет около недели.
Есть ряд симптомов, свойственных всем разновидностям миалгии:
- ухудшение пропускной способности клеточных мембран.
- отечность.
- натяжение суставов.
- приступы тошноты и рвоты.
- гипертермия и, как ее следствие, повышение температуры тела.
- головная боль и головокружение.
Лечение миалгии
 Лечение при миалгии направлено на выявление и устранение первопричин заболевания. Если эта цель не может быть достигнута, лечение становится симптоматичным.
Лечение при миалгии направлено на выявление и устранение первопричин заболевания. Если эта цель не может быть достигнута, лечение становится симптоматичным.
Болезнь требует комплексного подхода, включающего в себя прием медикаментов, лечебную физкультуру, физио- и мануальную терапию. Некоторые народные и нетрадиционные средства способны производить положительный целебный эффект.
Основная медикаментозная терапия связана с применением противовоспалительных и обезболивающих препаратов. Назначаются также согревающие мази.
Упражнения лечебной физкультуры разрабатываются врачом индивидуально с учетом особенностей конкретного пациента. Наиболее действенной физиотерапевтической процедурой является электрофорез с применением гистамина и новокаина, а также УФ-облучение охваченных поражением участков мышечной ткани.Эффективный способ борьбы с миалгией – сеансы мануальной терапии, проводимые специалистами. Физическое воздействие на мышцы позволяет снять болевой синдром и отечность, способствует улучшению кровоснабжения ткани.
Среди методов народной медицины наибольшей популярностью при миалгии пользуются теплые ванны, грязевые обертывания и парафинотерапия. Чтобы приготовить согревающий компресс, растопленный на водяной бане и подогретый парафин нужно нанести на болезненную область в два слоя, покрыть марлевой тканью, целлофаном и подвязать шарфом. Продолжительность манипуляции не должна превышать получаса.
Бывает полезно обеспечить мышцам сухое тепло с помощью нагретой соли, зашитой в хлопчатобумажную ткань. Такую своеобразную подушку нагревают в духовом шкафу, прикладывают к беспокоящему участку и приматывают шерстяным платком. Сеанс длится до остывания соли. Процедуру повторяют дважды в сутки или чаще. Прогревание рекомендуется завершать нанесением согревающей мази и приемом препаратов обезболивания.
Лечение миалгии в домашних условиях включают также использование настоев и чаев с применением лавра, крапивы, цветков первоцвета, адониса и других лекарственных растений. Иногда настоящей панацеей становится прохождение курса иглорефлексотерапии. Это поможет мобилизовать резервы организма, улучшить микроциркуляцию жидкости, разорвать блокаду кровотока и активизировать естественные рефлексы.
После окончания основного лечения рекомендуется пройти оздоровительный курс в санатории, что позволит организму окончательно восстановиться.
Профилактика миалгии
Профилактические меры заключаются в регулярных физических тренировках умеренной интенсивности, ведении здорового и размеренного образа жизни.
Важным аспектом в вопросе предотвращения миалгии является соблюдение правил здорового питания, которое обеспечит организм в целом и мышечную ткань в частности всеми необходимыми веществами.
К какому врачу обратиться для лечения?
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к ревматологу.
Миалгия: что это такое? Симптомы, причины, лечение

Обычно миалгия возникает на фоне чрезмерной физической нагрузки, травм или воспаления. Однако наиболее частыми патологиями мышечной ткани считаются миофасциальный синдром, ревматическая полимиалгия, дерматомиозит и фибромиалгия. Диагноз ставится на основании опроса, осмотра и ощупывания пораженных мышечных тяжей. Дополнительно проводят ЭНМГ, УЗИ и биопсию мышц. Лечение основано на миорелаксантах, обезболивающих и седативных препаратах.

Что такое миалгия?
Миалгией называют мышечную боль, возникающую на фоне патологических процессов в различных группах мышц. Данный болевой синдром охватывает все возрастные слои населения и может свидетельствовать как о самостоятельном недуге, так и о развитии сопутствующей патологии.
Периодические миалгии в среднем возникают у 65% жителей экономически развитых государств. Тогда как в странах «третьего мира» этот показатель значительно выше. Подобный синдром во многом ограничивает двигательную активность больных, значительно ухудшая их качество жизни.
Миалгии могут протекать остро с внезапной и выраженной болезненностью, однако чаще всего боли имеют хронический (ноющий) характер.
Почему возникают?
Наиболее частыми причинами мышечных болей являются:
- чрезмерная физическая нагрузка (особенно нетренированных мышц);
- травматические поражения или растяжения мышечных волокон;
- воспалительные заболевания (миозиты вследствие вирусных, бактериальных и паразитарных инфекций);
- неврологические расстройства с хроническим разрушением мышечной ткани (атрофия, боковой амиотрофический склероз);
- полинейропатии – множественные поражения периферических нервов;
- миастения – «мышечная слабость»;
- сосудистые патологии (варикозное расширение вен, тромбоз и пр.);
- врожденные нарушения обмена или дисбаланс ионного состава;
- гормональные расстройства (сахарный диабет, повышенная функция щитовидной или паращитовидных желез, увеличение «гормона роста»);
- побочный эффект от приема препаратов, снижающих концентрацию жиров в тканях и жидкостях организма (так называемые статины – Ловастатин, Аторвастатин);
- токсическое действие на организм алкоголя, медикаментозных средств и др.
Симптоматика
Самыми распространенными вариантами мышечной боли являются миофасциальный синдром, ревматическая полимиалгия, дерматомиозит, а также фибромиалгия.
Миофасциальный синдром
Данный синдром при миалгии является наиболее частой патологией мышечного и связочного аппаратов. Недуг обычно развивается в околопозвоночных мышцах. Как правило, пациентов беспокоит боль в области пораженной мышечной ткани, а также ограничение объема движений.
Под кожным покровом прощупывается утолщенный (тугой) мышечный тяж, в области которого определяется пик боли – так называемая триггерная точка. Болевой синдром распространяется вдоль мышцы, при этом значительно ослабевает при растягивании мышечных волокон.
Точные причины возникновения боли при миофасциальном синдроме до сих пор не изучены. Считается, что провоцируют болезненность постоянные перенапряжения, стрессы, а также сдавления мышц лямками рюкзака или бюстгальтера.
Ревматическая полимиалгия
Ревматическая полимиалгия – это системный недуг воспалительного характера, который в основном поражает людей старше 50-ти лет. Боль, как правило, охватывает сразу несколько участков: шею, а также плечевой и тазовый пояса. При этом у пациентов отсутствуют признаки ревматического воспаления суставов – артрита.
Обычно первой возникает острая болезненность, после чего ее характер сменяется на ноющий – больные описывают свое состояние как «чрезмерную усталость». Нередко отмечается скованность движений после сна или длительного отдыха. В некоторых случаях пациенты теряют возможность передвижения и самообслуживания.
Фибромиалгия
Фибромиалгия включает распространенную боль, а также повышенную утомляемость мышц. Причина недуга на сегодня неизвестна, однако считается, что провоцирующими факторами являются вирусы (Коксаки, герпеса), а также травмы и стрессовые ситуации.
Как правило, возникает распространенная боль в одной из половин тела. Дополнительно может появляться болезненность в затылке, грудной клетке или позвоночнике.
При ощупывании максимум боли наблюдается в характерных точках: на затылке, передненижнем участке шеи, на уровне трапециевидных мышц, второго ребра, ягодиц, тазобедренного и коленного суставов. В отличие от миофасциального синдрома надавливание на эти участки не вызывает спазма и распространения болезненности по ходу мышечных волокон.
Дерматомиозит
Дерматомиозит – это воспалительный недуг, преимущественно поражающий кожу и мышцы. Причина болезни неизвестна, однако большая роль отводится облучению солнечным светом (инсоляции), а также инфекциям. Нередки случаи дерматомиозита на фоне рака яичников, молочной железы, желудка, кишечника и гортани.
Как правило, мышцы поражаются симметрично: наблюдается боль, усиливающаяся при ощупывании; припухлость мышечных тяжей и их тестообразная консистенция. Первыми в процесс вовлекаются мышечные тяжи тазового пояса (возникает выраженная слабость, а походка напоминает утиную), затем плечевого.
При поражении мышечного аппарата шеи возможно возникновение гнусавости и ослабления голоса. Тяжелое течение сопровождается поражением дыхательных мышц, что может привести к внезапной остановке дыхания – асфиксии.
Указанные симптомы дополняются кожными изменениями: появляется пурпурная сыпь в области век или шелушащиеся красные пятна на разгибательной поверхности суставов.

Как диагностируется миалгия?
Диагностика миалгии состоит из следующих этапов:
- Опрос пациента с уточнением кратности приступов боли, их интенсивности, характера, продолжительности, а также провоцирующих факторов. Сегодня комплексную оценку боли проводят с помощью специальных шкал (ВАШ) или опросников.
- Осмотр с целью определения состояния кожи, асимметричности процесса, участков деформаций и оценки объема движений.
- Ощупывание (пальпация) для идентификации триггерных точек, участков с повышенным напряжением или отеком.
- Лабораторные исследования, объем которых зависит от предполагаемого заболевания: клинический анализ крови, ревмопробы, уровень мочевой кислоты, мочевины и пр.
- Инструментальные методы, включающие электронейромиографию (для оценки проводимости нервных импульсов к мышцам), а также ультразвуковую диагностику сосудов нижних конечностей или мягких тканей.
В некоторых случаях при миалгии для постановки окончательного диагноза необходимо иссечение части мышечной ткани с последующим микроскопическим исследованием – биопсия.
Принципы лечения
До определения точного диагноза пациентам с миалгией рекомендуют покой. Также назначают миорелаксанты, ликвидирующие мышечный спазм – Баклофен, Мидокалм, Сирдалуд.
В качестве обезболивающих средств при легкой степени боли применяют Парацетамол или Ибупрофен. Умеренный болевой синдром купируют с помощью слабых наркотических анестетиков (Кодеин). Тогда как выраженная боль лечится с помощью сильных опиоидов – Морфина, Фентанила или Оксикодона.
Назначается терапия при миалгии с разогревающим, раздражающим и отвлекающим действием. С этой целью применяют парафиновые аппликации, горчичники, теплые компрессы, а также мази на основе капсаицина (экстракта перца), пчелиного или змеиного яда.
Особое место отводится нормализации эмоционального состояния больного. Пациентам рекомендуется покой, сеансы акупунктуры, а также ваши врачи выписывают прием седативных средств (Валериана, Барбовал, Седаристон).
Частные случаи
При ревматической полимиалгии основным препаратом помощи является гормональное противовоспалительное средство – Преднизолон.
Лечение фибромиалгии основано на малых дозах антидепрессантов (Прозак, Пароксетин, Амитриптилин) и противоэпилептических препаратов (Лирика).
Терапия дерматомиозита состоит из кортикостероидов (Метипред, Дипроспан). При тяжелом течении назначаются иммунодепрессанты, значительно снижающие реактивность иммунной системы – Метотрексат, Азатиоприн, Циклофосфамид.
Профилактические меры
Профилактика миалгии включает:
- избегание чрезмерной физической нагрузки (особенно нетренированных мышц), а также травматических поражений или растяжений мышечных волокон;
- лечение воспалительных заболеваний и неврологических расстройств с хроническим разрушением мышечной ткани (атрофия, боковой амиотрофический склероз);
- коррекцию полинейропатии, миастении и сосудистых патологий (варикозного расширения вен, тромбоза и пр.);
- контроль врожденных нарушений обмена или дисбаланса ионного состава (снижения концентрации Са 2+ , К + и пр.);
- нормализацию гормональных расстройств (сахарного диабета, повышенной функции щитовидной или паращитовидных желез, увеличения «гормона роста»);
- ликвидацию побочных эффектов от приема препаратов (статинов) или токсического воздействия на организм алкоголя и прочих средств.
Помните, миалгия – это симптом патологических процессов, протекающих непосредственно в толще мышцы. По этой причине без должного лечения возможна полная потеря функции пораженных мышечных пучков!
Каковы причины возникновения миалгии и чем ее лечить?
Миалгия — это патология, возникающая в мышцах и сухожилиях людей разного возраста. Она проявляется болью и дискомфортом в тканях не только во время активной деятельности человека, но и тогда, когда он находится в состоянии покоя.

Причины возникновения патологии
Заболевание может быть вызвано следующими причинами:
- тяжелым физическим трудом;
- гиподинамией (отсутствием двигательной активности);
- интенсивными занятиями силовым видом спорта (поднятием штанги);
- мышечными травмами;
- переохлаждением организма;
- часто повторяющимися судорогами;
- длительным воздействием ультрафиолетовых лучей;
- понижением концентрации соматотропного гормона;
- нервным перенапряжением или стрессами;
- бессонницей;
- аллергическими реакциями.
Патология может развиться как следствие проблем с сосудами (атеросклерозом, тромбофлебитом, варикозным расширением вен) и позвоночником (грыжами, ишиасом). Спровоцировать ее могут острые инфекции и воспалительные процессы. Иногда у человека имеется генетическая предрасположенность к этому заболеванию. Под воздействием вышеуказанных факторов развивается гипертонус или сильное напряжение мышечных тканей, которое влияет на обмен веществ в организме и способствует развитию у человека опасных состояний (остеоартроза, межпозвоночных грыж, остеохондроза и др.).

Локализация и характерная симптоматика
Выделяют несколько форм патологии, которая может затронуть либо одну мышцу человека, либо группы тканей. Каждая форма характеризуется разными симптомами.
Чаще всего у человека возникает фибромиалгия, которая затрагивает не только мускулы, но и сухожилия, связки. Она проявляется долгой ноющей болью в области шеи, затем дискомфорт распространяется на плечи, поясницу, область верхних и нижних конечностей. Помимо болевых ощущений, у людей появляется чувство онемения на пораженном участке тела, в ногах и руках могут возникать судороги. Пострадавших беспокоит бессонница, наблюдается резкая смена настроения. Они быстро утомляются.

Фибромиалгия чаще диагностируется у нервных, чувствительных девушек и женщин. Но ее главной причиной являются сбои в эндокринной системе, поэтому она встречается у многих женщин после 50 лет, находящихся в менопаузе. У мужчин это заболевание может быть вызвано физическими перегрузками. Симптомы фибромиалгии сильнее проявляются в дождливые или холодные дни.
Вторая форма патологии (миозит) поражает людей реже. Она имеет инфекционную природу и возникает при поражении человека паразитами или вирусом гриппа. Отличительным симптомом миозита является внезапная резкая боль, которая, если ее не купировать препаратами, становится все сильнее. Часто дискомфорт наблюдается в пределах одной мышцы. Кожа над ней отекает и краснеет. Если надавить на пораженный участок, мускул начинает сокращаться. Человек чувствует скованность, его движения затруднены.
Миозит опасен тем, что вредные микроорганизмы могут вызвать гнойное воспаление в клетках, которое приведет к абсцессу и последующему отмиранию тканей.

Такой вид патологии, как полимиозит, возникает у детей до 15 лет и у взрослых 40–60 лет. Он своими признаками и локализацией напоминает фибромиалгию. Больные также чувствуют дискомфорт в голове, их подташнивает, может возникнуть гипертермия (повышение температуры тела). Мышцы слабеют настолько, что человек не может встать со стула или с кровати, ходить, поднимать или держать в руке небольшие предметы. Заболевание приводит к поражению связок гортани и пищевода, что влечет за собой проблемы с глотанием еды.
Последствиями полимиозита при поражении им мускулатуры грудной клетки могут стать пневмония и аритмия. Широко распространены проблемы со стороны органов ЖКТ (эрозии, запоры) и суставной синдром.
 Ревматическая полимиалгия встречается у женщин старше 50 лет. Ее отличительной особенностью является режущая или тянущая боль, ощущаемая одновременно в мышцах ягодиц, бедер, шейного отдела и спины. Дискомфорт сильнее проявляется в утренние часы и после длительного нахождения человека в статическом положении. Больной тяжело повернуть голову, присесть, она начинает ходить частыми шажками. Мучительная проблема может привести к полному обездвиживанию пострадавшей.
Ревматическая полимиалгия встречается у женщин старше 50 лет. Ее отличительной особенностью является режущая или тянущая боль, ощущаемая одновременно в мышцах ягодиц, бедер, шейного отдела и спины. Дискомфорт сильнее проявляется в утренние часы и после длительного нахождения человека в статическом положении. Больной тяжело повернуть голову, присесть, она начинает ходить частыми шажками. Мучительная проблема может привести к полному обездвиживанию пострадавшей.
Болезнь Борхольма тоже является разновидностью мышечной патологии. Ее вызывает попавший в организм вирус Коксаки. Человек чувствует приступообразную боль в верхних отделах позвоночника и руках. Его знобит, беспокоит рвота.
Методы диагностики
При появлении неприятных симптомов к врачу обратиться стоит обязательно. Людям с подобной проблемой необходима консультация невропатолога и ревматолога.
Для постановки правильного диагноза пациентам рекомендуют пройти ряд обследований.
После осмотра, сопровождаемого пальпацией пораженных участков тела, больного отправляют на УЗИ поверхностных мышечных волокон и МРТ глубинной мускулатуры организма. Пациент сдает кровь для общего и биохимического анализов. Эти исследования выявляют воспалительный процесс.
 Более подробную информацию о заболевании позволяют получить ревмопробы. Данные анализов помогают определить степень поражения тканей, наличие онкологии в них.
Более подробную информацию о заболевании позволяют получить ревмопробы. Данные анализов помогают определить степень поражения тканей, наличие онкологии в них.
Электромиография (ЭМГ) или исследование активности мышц и нервных волокон выявляет уровень их функциональности и степень поражения. Этот метод дифференцированной диагностики позволяет различить виды патологии и исключить похожие заболевания нервов, мускулов и сухожилий, например, межреберную невралгию.
Важным исследованием является забор (биопсия) мышечных волокон из квадрицепса или бицепса на гистологию. С помощью этого метода выявляются изменения в тканях и устанавливается точный диагноз.
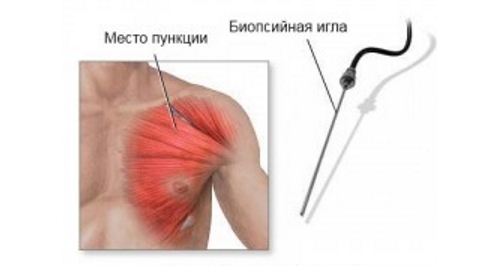
Лечебные меры
Лечение заболевания проводится комплексно и включает в себя не только использование специальных препаратов, но и физиотерапию, массаж, физкультуру.
Главной целью медикаментозной терапии является устранение дискомфорта в мышцах, поэтому пациенту прописывают обезболивающие таблетки (Пенталгин, Индометацин, Кетопрофен, Диклофенак), согревающие мази (Меновазин, Финалгон, Фастум-гель). При сильных болях людям делают внутривенные инъекции.
 В зависимости от причины патологии пациентам назначают разные лекарства. Если фактором послужил стресс или нервное истощение, прописывают седативные средства (Барбовал, Ново–пассит), ноотропы (Тенотен, Глицин). Патогенную форму заболевания лечат противогельминтными препаратами и антибиотиками из групп цефалоспоринов и тетрациклинов. При сбоях в эндокринной системе выравнивают фон гормональными таблетками.
В зависимости от причины патологии пациентам назначают разные лекарства. Если фактором послужил стресс или нервное истощение, прописывают седативные средства (Барбовал, Ново–пассит), ноотропы (Тенотен, Глицин). Патогенную форму заболевания лечат противогельминтными препаратами и антибиотиками из групп цефалоспоринов и тетрациклинов. При сбоях в эндокринной системе выравнивают фон гормональными таблетками.
Физиотерапевтическими процедурами, дающими положительный результат при боли в мышцах, являются:
- Ультразвук (снимает дискомфорт, способствует скорейшему восстановлению волокон).
- Диадинамические токи (ускоряют заживление тканей и быстро снимают отеки).
- Магнитотерапия (улучшает кровоснабжение клеток).
 Хорошей мерой в лечении заболевания является массаж пораженного участка. Для лучшего результата нужно нанести на кожу противовоспалительную мазь, а затем поглаживающими круговыми движениями растирать мышечное волокно. Массируемый участок должен покраснеть, но сильно нажимать пальцами на него не стоит. Процедура длится не более 10 минут. Если человек выполняет ее сам, он должен предварительно проконсультироваться с врачом.
Хорошей мерой в лечении заболевания является массаж пораженного участка. Для лучшего результата нужно нанести на кожу противовоспалительную мазь, а затем поглаживающими круговыми движениями растирать мышечное волокно. Массируемый участок должен покраснеть, но сильно нажимать пальцами на него не стоит. Процедура длится не более 10 минут. Если человек выполняет ее сам, он должен предварительно проконсультироваться с врачом.
При болях в поясничной и шейной областях людям назначают специальную гимнастику для укрепления мышц вокруг позвоночного столба. Упражнения выполняют лежа на животе, медленно поднимая руки вверх или разводя их в стороны и растягивая при этом спину. Комплекс упражнений разрабатывает лечащий врач.
Для снятия гипертонуса мускулатуры пациентам также рекомендуют заниматься йогой и аквааэробикой.
Заключение
Запущенная мышечная патология способна привести человека к инвалидности. Своевременно обратившись к доктору, человек может вылечить некоторые виды болезни за 1 неделю и не допустить ее перехода в хроническую форму.
Миалгия

- Бессонница
- Боль в грудной клетке
- Боль в конечностях
- Боль в мышцах
- Боль в плече
- Боль в пояснице
- Боль в сухожилиях
- Боль в шее
- Боль при движении
- Быстрая утомляемость
- Головная боль
- Мышечная слабость
- Недомогание
- Озноб
- Перепады настроения
- Повышенная температура
- Рвота
- Скованность движений
- Снижение работоспособности
- Тошнота
Миалгия – это патологический процесс, для которого характерно появление болезненных ощущений в мышцах различной локализации и этиологии. Помимо болевых ощущений, может возникнуть онемение конечностей, воспаление участков кожи. В буквальном переводе «миалгия» означает «мышечная боль».
Как показывает медицинская практика, недуг может возникнуть внезапно. Точных ограничений, которые касаются возраста, нет. Симптомы заболевания могут появиться даже у совершенно здоровых людей в момент сильных физических нагрузок или занятий спортом. У людей из разных возрастных групп может развиться миалгия, поэтому симптомы и лечение этого недуга следует знать каждому человеку.
Этиология заболевания
Точной этиологии недуга нет. Как показывает медицинская практика, спровоцировать миалгию может следующее:
- заболевания инфекционной природы;
- патологии или травмы позвоночника;
- заболевания суставов (артрит, радикулит);
- перенесённые травмы (ушибы, переломы, растяжки);
- перенапряжение мышц в процессе занятий спортом или тяжёлой трудовой деятельностью.
В некоторых случаях патология может возникнуть на фоне хронической усталости. В результате этого в мышцах накапливаются недоокисленные продукты обмена веществ. Как следствие этого процесса может возникать резкая мышечная боль.
Нередко причиной образования недуга становится стрессовое состояние и эмоциональная перезагрузка.
Подвиды миалгии
Различают такие подтипы недуга:
- полимиозит;
- эпидемическая миалгия;
- фибромиалгия;
- межрёберная миалгия;
- миозит.
Каждый из этих подвидов имеет свою симптоматику и причины возникновения.
Фибромиалгия
Этот подтип недуга встречается чаще всего. Болевой синдром наблюдается в области поясницы, сухожилий, связок, шеи. Протекает фибромиалгия в двух этапах — первичном и вторичном. Болевой синдром может дополняться бессонницей.
Причины прогрессирования этого недуга:
- переохлаждение;
- сырость;
- чрезмерная нагрузка на суставы.
Фибромиалгия чаще всего поражает женщин, которые склонны к беспричинным переживаниям, тревогам и часто впадают в депрессию. В группу риска попадают и подростки. Локальной, то есть вторичной форме патологии, больше подвержены мужчины, которые тяжело работают физически или профессионально, занимаются тяжёлыми видами спорта. В особенно сложной форме заболевания может развиться невралгия (поражение периферического нерва).
Эпидемическая миалгия
Эпидемическая миалгия, как правило, возникает вследствие попадания в организм вируса Коксаки. Симптоматика в этом случае такова:
- повышенная температура;
- резкая боль, даже при незначительных движениях;
- озноб;
- недомогание;
- тошнота, рвота.
Болевой синдром проявляется наиболее выражено в области шеи, поясницы, грудной клетки и верхних конечностей. Эпидемическая миалгия в официальной медицине носить название болезни Борнхольма. В тяжёлой форме и на фоне ослабленного иммунитета симптоматика ярко выражена около недели. При протекании болезни в более лёгкой форме, болевой синдром наблюдается не больше трёх дней. Тем не менее, это вовсе не значит, что эпидемическую миалгию лечить не нужно.
Миозит
Миозит, как подтип миалгии, возникает как следствие беспечного обращения к своему здоровью — несоблюдение постельного режима при инфекционных, респираторных заболеваниях, осложнения от других перенесённых болезней. Именно поэтому не стоит переносить грипп или простуду «на ногах».
Однако помимо вышеописанной этиологии миозит может возникнуть в том случае, если у человека вследствие каких-либо неблагоприятных факторов, нарушается кровообращение в мышечной ткани. Симптоматика этого подвида миалгии такова:
- резкая боль при передвижении;
- недомогание;
- непродолжительное онемение кончиков пальцев, нижних конечностей.
Невралгия при данной форме не наблюдается.
Полимиозит
Полимиозит может стать причиной развития дистрофии мышц. Симптомы, в этом случае, таковы:
- головная боль;
- сильные боли в области плечевого пояса, шеи;
- тошнота, позывы к рвоте;
- натяжение суставов.
На следующей стадии болевой синдром охватывает нижние конечности, мышцы ног и даже тазовую область.
Межрёберная миалгия
Межрёберная миалгия — наиболее сложная форма недуга, которая, к тому же, довольно сложно диагностируется. Больной страдает от резкой боли в области грудной клетки, которая необоснованна какими-либо травмами или другими заболеваниями. Острая боль может возникать даже от лёгкого движения рукой или слабого кашля.

Патогенез недуга
В результате межрёберной миалгии возникает «сдавливание» нервных окончаний в области, где они выходят из позвоночного столба. Невралгия такого характера может возникать и при остеохондрозе, что значительно усложняет диагностику.
Этиология подтипа миалгии
Наиболее часто причиной заболевания становится следующее:
- патология позвоночника;
- перенесённые травмы;
- инфекционные заболевания;
- ОРВИ, грипп.
Основной курс терапии, в этом случае, направлен на уменьшение болевых ощущений. Для того чтобы назначить корректный курс лечения, изначально следует установить точные причины возникновения недуга.
Диагностика
Диагностировать по одной только симптоматике, даже предварительно, это заболевание нельзя. В обязательной программе диагностирования используются как лабораторные, так и инструментальные методы:

Только полная диагностика даёт возможность точно поставить диагноз и назначить корректное лечение.
Лечение
Самолечение здесь более чем неуместно. Особенно если присутствуют признаки невралгии. Тем более что без полноценной диагностики невозможно обнаружить истинные причины образования недуга.
Выбор методики лечения напрямую зависит от того, что стало причиной возникновения патологии. Если болевой синдром значительно ухудшает качество жизни пациента, то прописывают такие препараты:
- противовоспалительные средства;
- успокоительные лекарства (если причиной недуга стало нервное потрясение);
- ненаркотические анальгетики.
Также для снятия сильной боли прописывают мази и гели, а также отличный эффект даёт массаж. В среднем для снятия болевого синдрома хватает 6–8 процедур. Но все зависит от состояния больного, подтипа миалгии.
Для того чтобы предотвратить заболевание, стоит бережно относиться к своему здоровью, не переносить простуду «на ногах» и своевременно обращаться за медицинской помощью.
Симптомы миалгии ног
Миалгия ног — это самое распространенное заболевание. Данная болезнь возникает всегда внезапно. Характеризуется недуг неприятными ощущениями, которые возникают в мышцах в результате их пальпирования или ходьбы. Сопутствующим симптомом может быть: воспаление отдельных мышц и отек. В этой статье поговорим более подробно о том, что это такое миалгия и каковы симптомы данного заболевания.
Причины возникновения недуга
Довольно часто миалгия возникает после серьезного переохлаждения мышц. Еще одна причина возникновения данного недуга — это перенесенные простудные и инфекционные заболевания. Миалгия может возникнуть после тренировок в результате скопления в мышцах молочной кислоты. Миалгия ног может быть сопутствующим заболеванием на фоне болезни: позвоночника, артрита, радикулита. Также заболевание может возникнуть после растяжений и ушибов. Конечно же, данное заболевание является серьезным недугом. Потому стоит обязательно обращать на него свое внимание. Особенно важно уделить внимание: грудному, шейному и поясничному отделу позвоночника. Стоит помнить то, что именно болезни этих отделов приводят к возникновению миалгии.
Ревматическая миалгия считается отдельным видом заболевания. Возникает заболевание в результате воспалений артерий таза. Данный недуг, как правило, дает серьезные осложнения на ноги. Болевые ощущения при этом можно наблюдать в: мышцах бедра. Боль будет тянущей, дергающей либо режущей. Однако в момент прощупывания мышц ног боль может не появится.

Болевые ощущения в ногах у пациентов наблюдаются в результате:
- Сырой и прохладной погоды,
- Серьезных физических нагрузках,
- Нарушения сна.
На заметку! Помимо болевых ощущений, на коже мышц бедер наблюдается бледность кожи. Также возникает в организме слабость. В некоторых случаях может возникнуть лихорадка.
В общем, если у вас трясутся ноги, то возможно у вас возникло такое заболевание, как миалгия. Данный недуг достаточно часто появляется у женщин, которые находятся в постоянном стрессе. Еще заболевание возникает у людей, которые ведут активный либо малоподвижный образ жизни.
На заметку! Миалгия может иметь наследственную предрасположенность.
Как лечить
Конечно же, вам интересно то, чем лечить миалгию ног. Однако лечение начинают прежде всего с визита к доктору. Данный специалист пропишет эффективные лекарственные средства. Как правило, лечение состоит из:
- Противовоспалительных препаратов: Диклофенак, Индометацин, Напроксен, Мелоксикам.
- Обезболивающих гелей и кремов: Финалгон, Аналгос, Фастум-гель.
Итак, чтобы миалгия принесла минимум неудобств стоит знать ее симптомы для того, чтобы было назначено правильное лечение медикаментами.
Хорошего эффекта можно достигнуть также и во время лечения народными средствами. Процедуры мануальной терапии могут тоже оказаться полезны. Но их стоит применять только лишь после консультации с лечащим доктором. А вот самостоятельно к мануальным терапевтам обращаться не стоит. Последствия такого лечения могут быть очень плачевны. Стоит помнить то, что такое лечение может привести к инсульту.

Народные методы лечения
Народные средства в лечение такого заболевания, как миалгия могут принести хороший эффект. Однако их стоит использовать очень грамотно. Ниже будут приведены рецепты и дозировки употребления лекарственных средств.
Настойка корней маньчжурской аралии: Потребуется 70% спирт и 5 частей корней аралии, которые режут мелко. Смесь настаивают в течение 21 дня. Для этой цели подходит темная комната. Готовую настойку стоит употреблять по 30 капель 2 раза в день. Первый прием утром, а второй за 2 часа перед ночным сном.
Настойка пиона: Потребуется 40% спирт и 50 грамм сухих листьев и корней пиона. Смесь настаивают в темном помещении, а лучше всего в темноте 14 дней. После чего настойку процеживают и принимают по 20-30 капель 3 раза в день.
Настойка на коре женьшеня: Данное средство продается в аптеке уже в готовом виде. Принимают настойку 3 раза в день до употребления пищи. Дозировка — 20-25 капель. Курс лечения 30-40 дней.

Подводим итоги
Если вас застанет врасплох миалгия ног, то вы уже будите знать симптомы недуга. В результате, будет назначено грамотное лечение, которое совсем скоро принесет свои положительные результаты.
Миалгия: что это такое? Симптомы, причины, лечение

Обычно миалгия возникает на фоне чрезмерной физической нагрузки, травм или воспаления. Однако наиболее частыми патологиями мышечной ткани считаются миофасциальный синдром, ревматическая полимиалгия, дерматомиозит и фибромиалгия. Диагноз ставится на основании опроса, осмотра и ощупывания пораженных мышечных тяжей. Дополнительно проводят ЭНМГ, УЗИ и биопсию мышц. Лечение основано на миорелаксантах, обезболивающих и седативных препаратах.

Что такое миалгия?
Миалгией называют мышечную боль, возникающую на фоне патологических процессов в различных группах мышц. Данный болевой синдром охватывает все возрастные слои населения и может свидетельствовать как о самостоятельном недуге, так и о развитии сопутствующей патологии.
Периодические миалгии в среднем возникают у 65% жителей экономически развитых государств. Тогда как в странах «третьего мира» этот показатель значительно выше. Подобный синдром во многом ограничивает двигательную активность больных, значительно ухудшая их качество жизни.
Миалгии могут протекать остро с внезапной и выраженной болезненностью, однако чаще всего боли имеют хронический (ноющий) характер.
Почему возникают?
Наиболее частыми причинами мышечных болей являются:
- чрезмерная физическая нагрузка (особенно нетренированных мышц);
- травматические поражения или растяжения мышечных волокон;
- воспалительные заболевания (миозиты вследствие вирусных, бактериальных и паразитарных инфекций);
- неврологические расстройства с хроническим разрушением мышечной ткани (атрофия, боковой амиотрофический склероз);
- полинейропатии – множественные поражения периферических нервов;
- миастения – «мышечная слабость»;
- сосудистые патологии (варикозное расширение вен, тромбоз и пр.);
- врожденные нарушения обмена или дисбаланс ионного состава;
- гормональные расстройства (сахарный диабет, повышенная функция щитовидной или паращитовидных желез, увеличение «гормона роста»);
- побочный эффект от приема препаратов, снижающих концентрацию жиров в тканях и жидкостях организма (так называемые статины – Ловастатин, Аторвастатин);
- токсическое действие на организм алкоголя, медикаментозных средств и др.
Симптоматика
Самыми распространенными вариантами мышечной боли являются миофасциальный синдром, ревматическая полимиалгия, дерматомиозит, а также фибромиалгия.
Миофасциальный синдром
Данный синдром при миалгии является наиболее частой патологией мышечного и связочного аппаратов. Недуг обычно развивается в околопозвоночных мышцах. Как правило, пациентов беспокоит боль в области пораженной мышечной ткани, а также ограничение объема движений.
Под кожным покровом прощупывается утолщенный (тугой) мышечный тяж, в области которого определяется пик боли – так называемая триггерная точка. Болевой синдром распространяется вдоль мышцы, при этом значительно ослабевает при растягивании мышечных волокон.
Точные причины возникновения боли при миофасциальном синдроме до сих пор не изучены. Считается, что провоцируют болезненность постоянные перенапряжения, стрессы, а также сдавления мышц лямками рюкзака или бюстгальтера.
Ревматическая полимиалгия
Ревматическая полимиалгия – это системный недуг воспалительного характера, который в основном поражает людей старше 50-ти лет. Боль, как правило, охватывает сразу несколько участков: шею, а также плечевой и тазовый пояса. При этом у пациентов отсутствуют признаки ревматического воспаления суставов – артрита.
Обычно первой возникает острая болезненность, после чего ее характер сменяется на ноющий – больные описывают свое состояние как «чрезмерную усталость». Нередко отмечается скованность движений после сна или длительного отдыха. В некоторых случаях пациенты теряют возможность передвижения и самообслуживания.
Фибромиалгия
Фибромиалгия включает распространенную боль, а также повышенную утомляемость мышц. Причина недуга на сегодня неизвестна, однако считается, что провоцирующими факторами являются вирусы (Коксаки, герпеса), а также травмы и стрессовые ситуации.
Как правило, возникает распространенная боль в одной из половин тела. Дополнительно может появляться болезненность в затылке, грудной клетке или позвоночнике.
При ощупывании максимум боли наблюдается в характерных точках: на затылке, передненижнем участке шеи, на уровне трапециевидных мышц, второго ребра, ягодиц, тазобедренного и коленного суставов. В отличие от миофасциального синдрома надавливание на эти участки не вызывает спазма и распространения болезненности по ходу мышечных волокон.
Дерматомиозит
Дерматомиозит – это воспалительный недуг, преимущественно поражающий кожу и мышцы. Причина болезни неизвестна, однако большая роль отводится облучению солнечным светом (инсоляции), а также инфекциям. Нередки случаи дерматомиозита на фоне рака яичников, молочной железы, желудка, кишечника и гортани.
Как правило, мышцы поражаются симметрично: наблюдается боль, усиливающаяся при ощупывании; припухлость мышечных тяжей и их тестообразная консистенция. Первыми в процесс вовлекаются мышечные тяжи тазового пояса (возникает выраженная слабость, а походка напоминает утиную), затем плечевого.
При поражении мышечного аппарата шеи возможно возникновение гнусавости и ослабления голоса. Тяжелое течение сопровождается поражением дыхательных мышц, что может привести к внезапной остановке дыхания – асфиксии.
Указанные симптомы дополняются кожными изменениями: появляется пурпурная сыпь в области век или шелушащиеся красные пятна на разгибательной поверхности суставов.

Как диагностируется миалгия?
Диагностика миалгии состоит из следующих этапов:
- Опрос пациента с уточнением кратности приступов боли, их интенсивности, характера, продолжительности, а также провоцирующих факторов. Сегодня комплексную оценку боли проводят с помощью специальных шкал (ВАШ) или опросников.
- Осмотр с целью определения состояния кожи, асимметричности процесса, участков деформаций и оценки объема движений.
- Ощупывание (пальпация) для идентификации триггерных точек, участков с повышенным напряжением или отеком.
- Лабораторные исследования, объем которых зависит от предполагаемого заболевания: клинический анализ крови, ревмопробы, уровень мочевой кислоты, мочевины и пр.
- Инструментальные методы, включающие электронейромиографию (для оценки проводимости нервных импульсов к мышцам), а также ультразвуковую диагностику сосудов нижних конечностей или мягких тканей.
В некоторых случаях при миалгии для постановки окончательного диагноза необходимо иссечение части мышечной ткани с последующим микроскопическим исследованием – биопсия.
Принципы лечения
До определения точного диагноза пациентам с миалгией рекомендуют покой. Также назначают миорелаксанты, ликвидирующие мышечный спазм – Баклофен, Мидокалм, Сирдалуд.
В качестве обезболивающих средств при легкой степени боли применяют Парацетамол или Ибупрофен. Умеренный болевой синдром купируют с помощью слабых наркотических анестетиков (Кодеин). Тогда как выраженная боль лечится с помощью сильных опиоидов – Морфина, Фентанила или Оксикодона.
Назначается терапия при миалгии с разогревающим, раздражающим и отвлекающим действием. С этой целью применяют парафиновые аппликации, горчичники, теплые компрессы, а также мази на основе капсаицина (экстракта перца), пчелиного или змеиного яда.
Особое место отводится нормализации эмоционального состояния больного. Пациентам рекомендуется покой, сеансы акупунктуры, а также ваши врачи выписывают прием седативных средств (Валериана, Барбовал, Седаристон).
Частные случаи
При ревматической полимиалгии основным препаратом помощи является гормональное противовоспалительное средство – Преднизолон.
Лечение фибромиалгии основано на малых дозах антидепрессантов (Прозак, Пароксетин, Амитриптилин) и противоэпилептических препаратов (Лирика).
Терапия дерматомиозита состоит из кортикостероидов (Метипред, Дипроспан). При тяжелом течении назначаются иммунодепрессанты, значительно снижающие реактивность иммунной системы – Метотрексат, Азатиоприн, Циклофосфамид.
Профилактические меры
Профилактика миалгии включает:
- избегание чрезмерной физической нагрузки (особенно нетренированных мышц), а также травматических поражений или растяжений мышечных волокон;
- лечение воспалительных заболеваний и неврологических расстройств с хроническим разрушением мышечной ткани (атрофия, боковой амиотрофический склероз);
- коррекцию полинейропатии, миастении и сосудистых патологий (варикозного расширения вен, тромбоза и пр.);
- контроль врожденных нарушений обмена или дисбаланса ионного состава (снижения концентрации Са 2+ , К + и пр.);
- нормализацию гормональных расстройств (сахарного диабета, повышенной функции щитовидной или паращитовидных желез, увеличения «гормона роста»);
- ликвидацию побочных эффектов от приема препаратов (статинов) или токсического воздействия на организм алкоголя и прочих средств.
Помните, миалгия – это симптом патологических процессов, протекающих непосредственно в толще мышцы. По этой причине без должного лечения возможна полная потеря функции пораженных мышечных пучков!
Миалгия
Краткая характеристика заболевания
 В буквальном переводе с греческого термин «миалгия» означает «мышечная боль». Как правило, заболевание возникает внезапно и сопровождается неприятными ощущениями при движениях или прощупывании мышц. Кроме резких болей, миалгия проявляет себя отечностью конечностей, возникновением воспаленных участков, нарушением проницаемости мембран мышечных клеток. Вопреки распространенному мнению, симптомы миалгии могут проявиться даже у абсолютно здоровых людей в тот момент, когда они, например, перенапрягают мышцы во время физического труда или занятий спортом.
В буквальном переводе с греческого термин «миалгия» означает «мышечная боль». Как правило, заболевание возникает внезапно и сопровождается неприятными ощущениями при движениях или прощупывании мышц. Кроме резких болей, миалгия проявляет себя отечностью конечностей, возникновением воспаленных участков, нарушением проницаемости мембран мышечных клеток. Вопреки распространенному мнению, симптомы миалгии могут проявиться даже у абсолютно здоровых людей в тот момент, когда они, например, перенапрягают мышцы во время физического труда или занятий спортом.
Причины возникновения миалгии:
- грипп, орви и другие инфекционные заболевания;
- артрит, радикулит, патологии позвоночника;
- ушибы, растяжения;
- перенапряжение мышц в процессе трудовой деятельности.
Миалгия – симптомы и клиническая картина
Признаки болезни проявляются по-разному в зависимости от вида миалгии. В современной медицине принято выделять:
- фибромиалгию – характеризуется болями в области мышц, связок и сухожилий. Чаще всего страдают плечевые суставы, затылочная область, поясница и шея. Неприятные ощущения особенно ярко выражены при прощупывании мышц;
- миозит или воспалительная миалгия – лечение пациентов с таким диагнозом абсолютно необходимо, поскольку люди страдают от сильнейших болей, которые возникают при самых простых движениях. Данный вид миалгии оказывает сильное влияние на мышцы туловища и конечностей. В запущенных случаях приводит к инвалидности;
- полимиозит – отличается болями в области мышц, дистрофией, мышечной слабостью.
Кроме вышеописанных симптомов, всем видам миалгии присущи: головная боль, тошнота, рвота, отечность, гипертермия, нарушение проницаемости мембран клеток.
Миалгия – лечение заболевания
Выбор методики лечения напрямую зависит от того, какими причинами была вызвана миалгия. Если симптомы появились после простудных заболеваний, то пациенту назначают жаропонижающие лекарственные препараты, которые не только устраняют высокую температуру, но и боли в мышцах. Подобная же тактика используется и во всех остальных случаях. Например, если миалгия возникла после нервного перенапряжения, то избавиться от нее помогут успокоительные средства.
 Когда врачам не удается установить истинную причину болезни, методики лечения строятся на устранении непосредственных симптомов. Как правило, пациентам прописывают противовоспалительные нестероидные препараты: мелоксикам, индометацин, напроксен, диклофенак. Миалгия, симптомы которой проявляются особенно сильно, может потребовать приема ненаркотических анальгетиков типа пенталгина, каффетина или анальгина, причем принимаются они как в виде мазей или таблеток, так и внутривенно – с помощью инъекций. Что касается мазей, то наилучший эффект наблюдается при втирании в воспаленные участки финалгона, аналгоса и фастум-геля. Неплохие результаты показывают также меновазин и настойка красного перца.
Когда врачам не удается установить истинную причину болезни, методики лечения строятся на устранении непосредственных симптомов. Как правило, пациентам прописывают противовоспалительные нестероидные препараты: мелоксикам, индометацин, напроксен, диклофенак. Миалгия, симптомы которой проявляются особенно сильно, может потребовать приема ненаркотических анальгетиков типа пенталгина, каффетина или анальгина, причем принимаются они как в виде мазей или таблеток, так и внутривенно – с помощью инъекций. Что касается мазей, то наилучший эффект наблюдается при втирании в воспаленные участки финалгона, аналгоса и фастум-геля. Неплохие результаты показывают также меновазин и настойка красного перца.
Вне зависимости от формы миалгии, избавляться от болей в мышцах нужно с помощью комплекса мероприятий. В частности, если человеку поставлен диагноз миалгия, лечение предполагает не только прием медикаментозных средств, но и лечебную физкультуру, посещение массажиста, физиотерапевтические процедуры и курортно-санаторное лечение.
Более подробно остановимся на массаже. Если он делается профессионалами, то у больного в кратчайшие сроки исчезают практически все признаки миалгии, улучшается кровообращение, уменьшается отечность конечностей и восстанавливается их нормальная работа. Первые сеансы массажа проводятся в щадящем режиме, но затем нагрузка на воспаленный участок возрастает по мере уменьшения интенсивности болевых ощущений. Курс длится 6-8 процедур. Каждый сеанс продолжается не более 15 минут, поэтому, если у вас диагностирована миалгия, лечение с помощью массажа не займет много времени и позволит избавиться от болезни, не отрываясь от работы и домашних дел.
Видео с YouTube по теме статьи:
Источники:
http://artosustav.ru/mialgiya/
http://ortocure.ru/svyazki-i-myshtsy/mialgiya.html
http://simptomer.ru/bolezni/sustavy-kosti/931-mialgiya-simptomy
http://www.zdorovie-nogi.info/simptomi-mialgii-nog.html
http://artosustav.ru/mialgiya/
http://www.neboleem.net/mialgia.php
http://ortocure.ru/svyazki-i-myshtsy/miofastsialnyj-sindrom.html


